查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





杨宁 医生
天津康汇医院
高血压科主任;慢病管理部部长;医学博士;主任医师
高血压
高血压是我国最大的慢性病。也许你自己就患有高血压,也许你身边就有亲友正在服药控制血压。但你是否知道,有一种常见却常被忽视的病因——原发性醛固酮增多症(简称“原醛”),正悄悄影响着全球数以千万计的高血压患者。更令人警醒的是,它带来的不仅是血压升高,还会导致心脏病、脑卒中、肾损伤等严重并发症的风险显著上升。
那么,这个听起来有些专业的“原醛”,究竟离我们普通人有多近?它到底是什么、为什么需要重视、又该如何应对?

简单来说,原发性醛固酮增多症是一种肾上腺疾病。我们的肾上腺会分泌一种叫“醛固酮”的激素,它的主要作用是帮助肾脏保留钠离子和水、排出钾离子,从而调节血压和电解质平衡。
正常情况下,醛固酮的分泌受另一个叫“肾素”的激素严格调控,形成“肾素-血管紧张素-醛固酮系统”(RAAS),像一套精密的自动血压调节系统。
而在原醛患者身上,肾上腺会不受控制地、过度分泌醛固酮,导致这个系统失灵。后果就是:
01
血压持续升高:
身体保留过多钠和水,血容量增加。
02
血钾可能降低
但值得注意的是,超过60%的原醛患者血钾是正常的,这使得它更容易被忽略。
在临床上,有的医生或患者以为没有低血钾就没有原醛。其实这是一个认识误区,没有低血钾并不能作为排除原醛的标准。另外,原醛是一个进展性疾病,现在没有低血钾,不代表以后不会出现低血钾。
03
心血管系统长期受损
过量的醛固酮会直接伤害心脏、血管和肾脏,即便血压控制得还不错,其危害也远超普通高血压。
醛固酮对主要靶器官的影响如下:

心脏:促进心肌纤维化与重构,长期作用可导致心脏肥厚、舒张功能减退,最终引发心力衰竭。

血管:诱导血管内皮功能障碍、炎症及纤维化,增强血管收缩反应,加速血管硬化与损伤。

肾脏:促进远曲小管和集合管对钠离子的重吸收及钾离子排泄,导致水钠潴留、血容量增加,同时参与肾间质纤维化。
这些作用共同参与高血压的维持与发展,并形成对心、肾、血管的损害循环。
研究发现,与原发性高血压患者相比,原醛患者发生脑卒中、冠心病、心房颤动、心力衰竭的风险要高出1.5到3倍以上,肾脏损伤的风险也显著增加。
长期以来,人们认为原醛是一种少见病,只出现在严重高血压、伴有低血钾的患者中。但近年来大量研究颠覆了这一认知:
🔹在普通高血压人群中:约有5%~14%的患者病因是原醛。这意味着,每100个高血压患者中,就可能有5~14人其实是原醛。
🔹在难治性高血压患者中(即使用三种以上药物血压仍控制不佳):这个比例飙升到11%~29%。
🔹在高血压合并低血钾的患者中:比例可高达28%。
🔹在高血压合并心房颤动的患者中(且无其他明确原因):比例可能超过40%。
🔹更值得注意的是,原醛可发生于任何年龄段的高血压患者,甚至在年轻(18~40岁)的高血压患者中,患病率也相当可观。
然而,与它的高患病率形成鲜明对比的是其极低的诊断率。在全球范围内,只有不到1% 的高血压患者接受了原醛筛查。绝大多数患者被当作普通高血压治疗,从而错过了针对病因、能显著改善预后的“靶向治疗”机会。
所以,答案是——原醛离我们非常近,它就隐匿在庞大的高血压人群中,却戴着“普通高血压”的面具,未被察觉。
发现并诊断原醛,具有革命性的意义:
(1)存在“治愈”的可能:大约30%~40%的原醛是单侧肾上腺病变所致(称为“优势分泌”)。通过一个微创的腹腔镜手术切除病变肾上腺(或使用介入治疗方法去除病变侧肾上腺腺瘤),很大一部分患者可以彻底摆脱高血压,或大幅减少降压药用量。
(2)获得精准有效的药物治疗:对于双侧肾上腺病变或不适合手术的患者,使用一类叫作“盐皮质激素受体拮抗剂(MRA)”的药物(如最常用的螺内酯),可以精准阻断醛固酮的有害作用。这类药物对原醛的疗效,优于常规降压药。
(3)显著降低心血管风险:无论是手术还是规范的MRA治疗,都能将原醛患者飙高的心、脑、肾并发症风险,拉回到与普通高血压患者相当的水平,极大改善长期预后和生活质量。
不筛查、不诊断,就意味着让患者白白承担额外风险,错过可能治愈或更优治疗的机会。
筛查原醛的第一步非常简单,只需一次抽血,检测三个指标:
醛固酮、肾素(浓度或活性),并计算二者的比值,醛固酮/肾素比(ARR)。
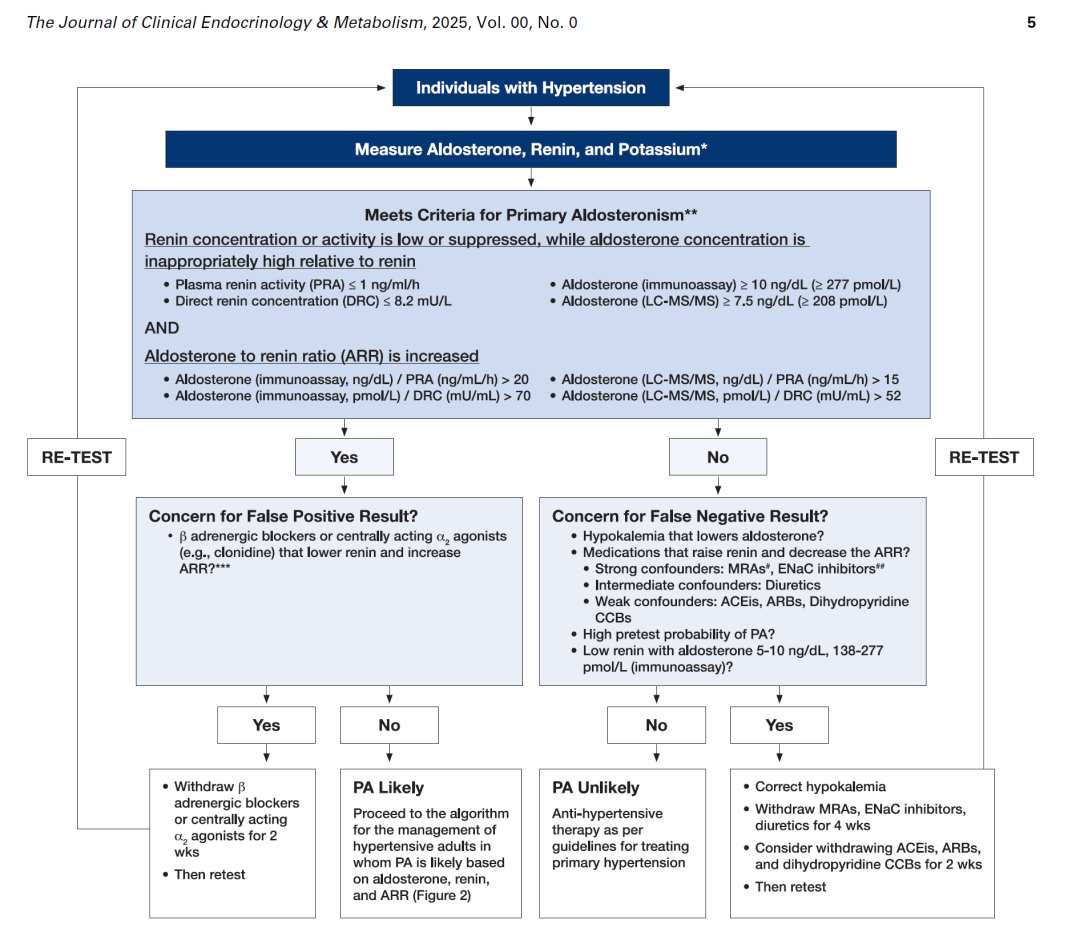
(图片来自杨宁医生)
(1)核心标志:原醛的特征是 “肾素被抑制”(很低),而醛固酮水平却相对不低甚至升高”。ARR比值会因此显著增高。

(2)何时筛查:根据最新的美国《2025年内分泌学会原发性醛固酮增多症临床实践指南》,建议对所有高血压患者都进行筛查。尤其是新发现的高血压、难治性高血压、高血压伴低血钾、早发高血压或早发心脑血管病家族史以及发现肾上腺意外瘤的患者,更应积极筛查。
(3)注意事项:检测前应尽量纠正低血钾。某些降压药(如螺内酯、普利类、沙坦类、利尿剂、β受体阻滞剂等)可能会影响结果解读,医生会根据情况指导是否需要短暂调整用药(进行药物洗脱)。
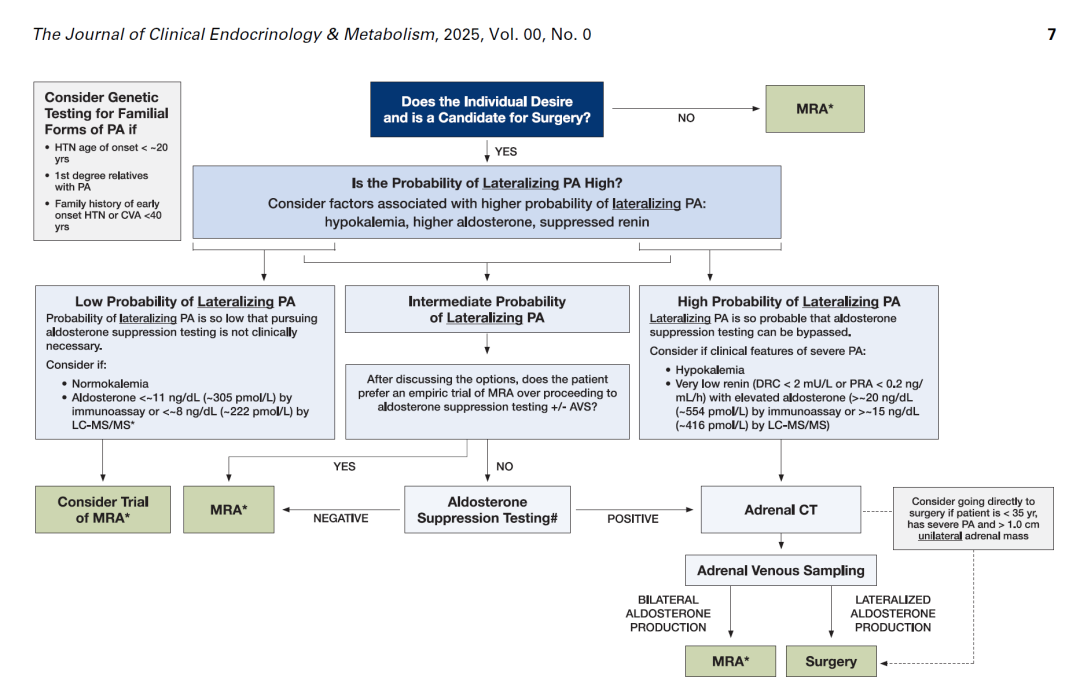
如果筛查结果阳性,医生会酌情安排进一步的确证试验(如卡托普利试验、盐水负荷试验等)和分型定位检查(如肾上腺CT、肾上腺静脉采血),以确定是单侧还是双侧病变,从而指导治疗选择。分侧肾上腺静脉取血(AVS)是原醛分型定位诊断的“金标准”,对于患者治疗策略选择非常重要。

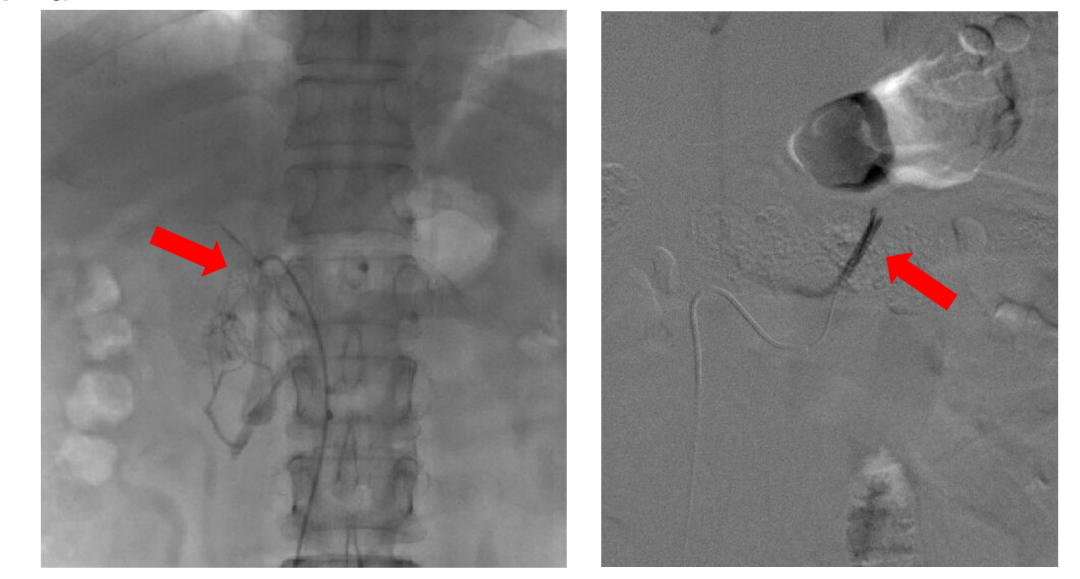
(分侧肾上腺静脉取血,图片来自杨宁医生)
一旦确诊,治疗路径非常明确。
(1)手术治疗(针对单侧病变,单侧有优势分泌):
方式:腹腔镜下切除病变侧肾上腺或腺瘤。(近年来,我国学者也探索性地进行介入治疗方法,积累了宝贵的临床经验,比如肾上腺热消融、肾上腺动脉栓塞等)
效果:可能“治愈”高血压,或使之大幅改善。是符合条件患者的首选。
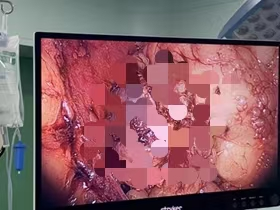
(腹腔镜下肾上腺腺瘤切除)
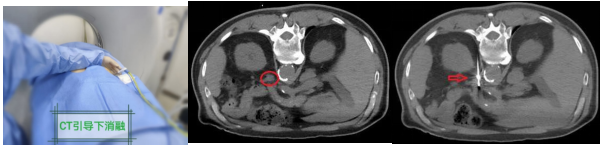
(醛固酮腺瘤介入热消融治疗)
(2)药物治疗(针对双侧病变或不愿/不能手术者):
核心药物:盐皮质激素受体拮抗剂(MRA),如螺内酯或依普利酮。(需要说明的是,新一代MRA非奈利酮,虽然目前没有在获批高血压适应证,但从机制上可以治疗原醛)
治疗目标:不仅是控制血压、纠正低血钾,更佳的目标是“生化上纠正”,要看到肾素水平从抑制状态恢复,这标志着醛固酮的过度作用被充分阻断,远期获益更大。
药物选择:螺内酯因其疗效确切、成本低廉、可及性高,被推荐为一线选择。但它可能引起男性乳房发育等与激素相关的副作用。若无法耐受,可换用选择性更高的依普利酮。
原发性醛固酮增多症,这个曾经被严重低估的“高血压幕后黑手”,其实就隐藏在我们身边。它绝非罕见,而是常见;它带来的远不止高血压,更是倍增的健康风险;但它同时也是可识别、可针对性治疗甚至可治愈的。
对于每一位高血压患者及其家人,提高对原醛的认知至关重要。主动与医生沟通,了解筛查的必要性,简单的一次抽血,可能就是扭转健康状况的关键一步。
对于医疗工作者,尤其是基层和全科医生,提高对原醛的筛查意识,掌握基本的筛查和转诊路径,能够帮助无数患者走出“难治性高血压”的迷雾,找到真正有效的治疗方向。
科学在进步,指南在更新。2025年的美国最新指南已将原发性醛固酮增多症的筛查建议推向所有高血压人群。这无疑是一个强烈的信号:是时候重新审视高血压,将发现原醛作为一项常规而又关键的工作了。
原发性醛固酮增多症,离我们很近。但幸运的是,抓住它的方法,离我们同样很近。
本文转自杨宁医生
查看更多