查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





慢性阻塞性肺疾病(简称慢阻肺)、支气管哮喘(简称哮喘)和支气管扩张症是我国常见的慢性气道疾病,发病率逐年上升,总患病人数或超1.5亿。吸入疗法作为慢性气道疾病的主要治疗方法已被广为接受。吸入装置的错误使用、依从性不佳等因素将影响药物疗效与患者疾病预后,造成医疗资源的浪费。因此,吸入装置的选择与吸入技术的评估也已成为慢性气道疾病稳定期管理的重要环节。
患者吸入药物获得稳定疗效的条件是药物能够通过吸入装置在肺部有效沉积,且患者依从性良好。吸入装置、患者与医护人员均能对其产生至关重要的影响。
(一)吸入装置
不同的吸入装置在尺寸、便携性、使用步骤、启动/装填所需力度、递送药物所需时间、装置清洁与维护需求、吸气模式上存在差异。吸入装置按剂型可分为主动释雾装置和被动释雾装置,主动释雾装置以加压定量吸入剂(pressurized metered dose inhaler,pMDI)与软雾吸入剂(soft mist inhaler,SMI)为代表,被动释雾装置以干粉吸入剂(dry powder inhaler,DPI)为主。2019版共识中已详细介绍吸入装置的气溶胶特性与装置内部阻力会对吸入给药的疗效产生影响,相关内容可参考2019版共识。各类型装置参数的具体数值详见后文。
(二)患者
患者能够正确操作吸入装置(吸入技术)并且定时定量(治疗依从性)地有效吸入(吸入能力)药物是保证疗效的基础。
1. 吸入技术
吸入技术是指患者在使用吸入装置进行吸入治疗时各个环节的正确操作,包括吸入前的装置准备、吸入前呼气、吸气速度和方式以及完成吸入后的屏气等。吸入技术的核心在于患者能够掌握并运用正确的吸气流速和方式,患者适合于何种吸入装置应强调个体化。
(1)使用pMDI、SMI及DPI的吸气流速和方式要求,可参考2019版共识第四部分。
(2)患者屏气能力的影响:通常在吸入后患者需要屏气一段时间(10 s左右),以利于药物在小气道沉降。对于屏气时间达不到10 s的患者,可以在吸药前先进行几次深呼气后的深吸气和屏气的锻炼。
(3)下巴与舌头的位置的影响:将下巴抬高、舌头位置压低减少咽喉部的弯曲度可允许更多的药物进入支气管。
2. 常见吸入装置错误操作
真实世界吸入装置的错误操作普遍存在(表1),且与疾病控制不佳(症状或急性加重)、增加额外医疗开支以及增加死亡风险相关。患者同时使用多种不同结构吸入装置会增加使用装置的错误风险,从而降低疗效。

3. 吸入能力
患者使用吸入装置的能力会受到多因素的影响。首先随着年龄增长,肺顺应性减低且呼吸能力下降。其次,患者体力和灵巧性会影响需要手操作的吸入装置。第三,患者自身的呼吸模式是否与吸入装置相匹配。此外,与年龄、教育背景以及神经系统疾病相关的认知障碍等也会影响患者学习和使用吸入装置的能力。
4. 治疗依从性
真实世界的治疗依从性包括患者能否遵循医嘱、定时定量、正确操作吸入装置等要素。依从性差与疾病控制不佳、医疗资源使用增加相关。影响治疗依从性的因素众多,如患者的年龄、合并症、吸烟状态、受教育水平、对疾病的认知、对装置的掌握程度、社会经济因素、患者对吸入装置的信心和偏好等。总之,提高患者对疾病诊治认识水平,建立个体化疾病症状监测、吸入装置的保存方法及其使用提醒,是改善患者的依从性的关键。
(三)医护人员
医护人员在吸入治疗中应起主导作用,包括对吸入装置重要性的认知,吸入装置的选择、吸入技术的培训和吸入装置更换等环节。对于吸入技术的培训措施、随访时吸入技术的检查以及吸入装置的更换,详细内容可参考2019版共识第四部分,此处不详细介绍。
吸入装置的个体化选择尤为重要。首先需依据患者病情选择合适的药物种类,由治疗药物决定可选的吸入装置范围。与此同时,需综合考虑患者能否满足所选吸入装置要求的呼吸模式、吸气流速,能否正确操作所选吸入装置,以及患者肢体、手口协调性等。此外,还需考虑认知障碍的影响。也应尽量限制患者同时使用的吸入装置数量,以避免操作上的混淆。吸入装置的个体化选择路径见图1 。
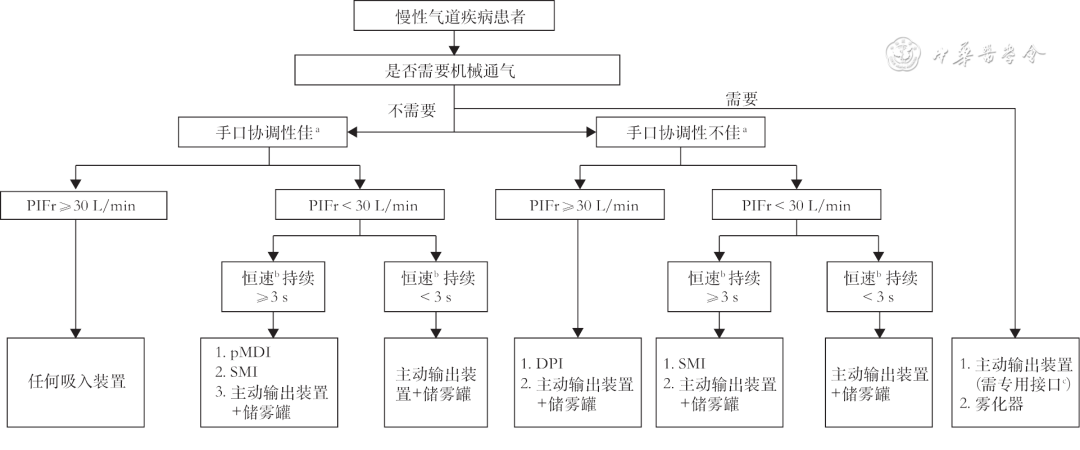
吸入装置的个性化选择
注:a可通过主动吸入装置评估患者的手口协调性(建议使用含短效支气管舒张剂的装置);b恒速高低由患者确定;c如呼吸机管路无储雾罐结构,pMDI和SMI需通过储雾罐与呼吸机连接;pMDI:加压定量吸入剂;SMI:软雾吸入剂;DPI:干粉吸入剂;PIFr:吸气峰流速
1. 提高深吸气量
通过缩唇呼气、主动收腹、肩关节内收内旋减少呼吸末肺容积,通过鼓腹、挺胸、肩关节外展外旋提高吸气末肺容积。
2. 延长屏气时间
对于存在低氧血症者,通过吸药前的大潮气量呼吸和或吸入氧气,提高血氧饱和度和屏气耐受时间。
3. 气道廓清
对于存在小气道痰栓和大气道分泌物潴留者,在吸入治疗前进行气道廓清,有利于药物进入效应部位。震荡呼气正压是较容易实施的气道廓清技术,此外还可指导患者日常进行呼吸训练与排痰训练,以提高气道廓清能力。
4. 降低上气道的弯曲度和阻力
吸气时,有意识抬下颌降低咽喉弯曲度、提高软腭和舌根降低舌面,可以减少咽喉部的撞击沉积,提高进入下呼吸道的药物比例。
内容节选自《稳定期慢性气道疾病吸入装置规范应用中国专家共识(2023版)》
作者:中国医学装备协会呼吸病学专委会吸入治疗与呼吸康复学组
来源:中华结核和呼吸杂志
查看更多