查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





本例ANCA相关性血管炎患者出现肾损害及肺部炎症表现,诊疗过程复杂,肾活检结果与预期有差异,凸显了肾活检对明确诊断、判断肾脏病变的重要性。浙江大学医学院附属第一医院团队依据2024年KDIGO指南探讨治疗方案,讨论了从诱导治疗到维持期治疗,需要重点关注肾活检时机把握及免疫抑制宿主感染的相关要点。
患者为58岁男性。
(1)主诉:恶心纳差两月,伴咳嗽咳痰、活动后气促半月。
(2)现病史:两月余前无诱因出现恶心纳差伴全身乏力,7月27日当地医院就诊,肌酐769 μmol/L,白蛋白31 g/L,血管炎三项显示p-ANCA阳性,MPO6.97升高,诊断为CKD5期、ANCA相关性血管炎、急进性肾小球肾炎。7月29日起予甲泼尼龙50 mg QD,8月11日输注环磷酰胺0.6 g一次,住院期间行三次血浆置换和两次血液透析,症状好转后8月13日出院,带药甲泼尼龙48 mg QD。8月16日因行肾穿刺活检转入我院,有泡沫尿,无肉眼血尿及尿量增多,双下肢中度水肿,肌酐428 μmol/L,白蛋白35.5 g/L,24小时尿蛋白1.7 g,血管炎检测示p-ANCA阳性,MPO>740 RU/ml,抗核抗体SSA抗体和SSA水平升高。8月20日行肾穿刺活检,病理示弥漫性硬化性肾小球肾炎,结合病史考虑ANCA相关小血管炎性肾损伤。8月23日静注丙种球蛋白5 g增强免疫后出院。出院1月受凉后,出现阵发性咳嗽、白色黏痰、爬楼后气促,当地医院输液抗炎治疗无改善。10月17日来我院急诊,肌酐522 μmol/L,胸部CT提示双肺新发炎症、双肺间质性改变,予抗生素治疗后为进一步诊治收入院。
(3)既往史:既往发现血压偏高,诊断为肾性高血压。
(4)吸烟饮酒二十余年,每日半斤到一斤白酒、一包烟。
(5)婚育史和家族史无特殊。
(6)入院查体:体温36.5℃,心率99次/分,呼吸20次/分,血压164/109 mmHg,身高165 cm,体重50.8 kg,慢性病容,双肺呼吸音粗,双下肺可闻及少量湿啰音,心脏听诊无异常,双下肢无水肿。
(7)辅助检查
·血液检查:血红蛋白70-90 g/L左右,呈肾性贫血;白细胞无明显异常,血小板正常;肌酐波动于400-590 μmol/L之间,白蛋白20-35 g/L之间,出院前一周25-30 g/L;尿酸经治疗后从五百多降至140 μmol/L左右,24小时尿蛋白定量1-1.7 g左右。血管炎检测四次,p-ANCA均阳性,MPO升高;球蛋白正常,抗核抗体ANA、抗SSA52抗体和Ro-60抗体升高,其余抗ENA13项和抗dsDNA抗体未见异常;免疫五项中IgM、C3、抗C3d补体及C4异常;血清免疫固定电泳第一次无异常,第二次弱阳性;冷球蛋白、抗BM抗体及抗PLA2R受体抗体未见异常。
·尿液检查:红细胞治疗后显著降低,尿蛋白平均波动在1+到2+之间,尿比重在1.010以下,尿微量白蛋白、β2微球蛋白、转铁蛋白IgH和κλ轻链升高,但κ/λ轻链比值正常。
·其他检查:肺泡灌洗液送检NGS检测出耶氏肺孢子菌、黑曲霉、普通裂褶菌及人类疱疹病毒4/5型;痰培养和痰涂片发现真菌菌丝生长。第一次住院CRP正常,第二次住院逐渐升高后回落。APTT偏高,血脂、肿瘤标志物四项、糖化血红蛋白无异常。
·影像学检查:双肾输尿管膀胱彩超提示双肾囊肿、双肾慢性肾病声像图,两次检查肾脏大小有变化。肾脏穿刺活检病理诊断为弥漫性硬化性肾小球肾炎,结合病史不排除ANCA相关小血管炎性肾损伤所致。胸部CT显示双肺炎症、间质性改变及胸腔积液等情况,不同时间检查有动态变化。双上肢动静脉彩超提示双上肢动脉硬化性改变,无狭窄和血栓;超声心动图提示EF值73%,有高血压性心脏改变,伴主动脉增宽和左房增大舒张功能Ⅰ级。
1.慢性肾脏病5期
1)肾性贫血
2)肾性高血压
3)继发性甲状旁腺功能亢进
4)代谢性酸中毒
5)高尿酸血症
6)低蛋白血症
2.ANCA相关小血管炎肾损害
3.肺部感染
4.心功能不全(心功能工级)
5.骨质疏松症
6.主动脉瓣关闭不全(中度)
7.二尖瓣关闭不全
8.肾囊肿(双侧)
患者临床有多系统受累,表现为乏力纳差、血尿蛋白尿、肌酐高、ANCA增高,虽临床可初步诊断ANCA相关性血管炎,但肾穿结果与预期有差距,病理主要为缺血性硬化性肾炎,符合部分ANCA相关性血管炎肾损害。结合高血压心脏改变、周围血管硬化及肾脏缺血性硬化,推测患者可能有高血压慢性过程且已造成器官和血管损害。不能用一元论解释肾衰竭,肾活检对明确诊断、判断肾脏病变活动和慢性化程度及指导治疗意义重大。

(1)外院:当地医院7月29日起予甲泼尼龙50 mg治疗,8月11日予环磷酰胺0.6 g冲击治疗,行三次血浆置换及两次血液透析后出院,出院带药甲泼尼龙48 mg qd但患者自行停用。
(2)入院后治疗:8月16日入院行肾穿刺活检后,激素调整为泼尼松30 mg qd并予免疫治疗,病情稳定后出院。9月28日受凉后咳嗽咳痰,当地抗感染治疗无改善。10月20日再次入院继续血液透析治疗,每周3次。10月24日起给艾沙康唑200 mg,10月22日起给复方磺胺甲噁唑0.96 g,泼尼松改为10 mg,并予呋塞米4.5 g抗感染治疗。目前用药为泼尼松10 mg qd,抗感染采用复方磺胺甲噁唑、艾沙康唑、哌拉西林他唑巴坦、阿昔洛韦四联治疗,还有降压、降尿酸、护胃、补钙、祛痰止咳、扩张支气管等治疗。
查看更多
专家点评
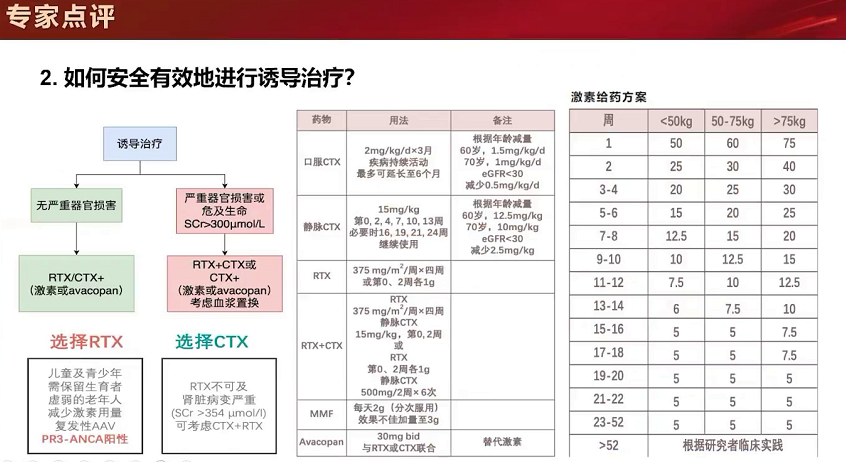
KDIGO指南推荐诱导治疗的免疫制剂为利妥西单抗或者CTX。
有生育需求、虚弱老年人、需减少激素用量、复发性血管炎或ANCA阳性患者,更推荐利妥西单抗。使用CTX或利妥单抗时,需注意激素使用剂量,国内通常足量后逐渐减量,而指南是第一周足量,第二周减到半量,第三四周逐渐减量,三个月时减到一粒半或两粒激素水平。血浆置换适用于严重肾损伤(肌酐大于300 μmol/L、肾功能短期内快速进展、合并肺泡出血、合并ANCA抗体阳性)患者。新的补体C5a受体拮抗剂可替代激素作用,但国内尚未使用。
维持期治疗:维持期主要方案是利妥昔单抗或者硫唑嘌呤加小剂量激素,目前临床实践更推荐利妥昔单抗,常用按需给药方式,根据CD19阳性细胞数或者ANCA滴度决定治疗时机和剂量。
免疫抑制宿主感染:该患者发生严重免疫抑制宿主相关感染,原因一是诱导治疗时未使用预防性复方磺胺甲噁唑(SMZ)治疗,对于需反复使用利妥昔单抗、治疗前存在结构性肺病或因病情活动需持续使用利妥昔单抗的患者,应使用复方磺胺甲噁唑(SMZ)至少半年以上;二是当地发生肺部感染时未按免疫抑制宿主肺炎有效治疗,仅当普通肺炎门诊抗感染治疗,迁延一个月致再次入院时出现严重低氧血症。因此,对患者的教育及各科室医生对免疫抑制宿主相关肺炎的识别和早期干预十分重要。
(1)肾活检在ANCA血管炎肾损害的诊断和治疗中具有关键作用,能帮助明确诊断、判断肾脏病变程度,指导治疗方案制定。
(2)ANCA相关血管炎的治疗需规范且个体化,不同患者对规范治疗方案反应可能不同,应具体案例具体分析。
(3)免疫抑制宿主感染的预防、早期识别和治疗对患者预后意义重大,可避免疾病进展至严重程度。