查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





65岁老年男性,主诉间断咯血3月余,加重半月,以肺占位收入院。
高血压病史40余年,血压最高270/170mmHg,规律服用缬沙坦氨氯地平、比索洛尔,未规律监测血压。
冠心病史10年,既往心肌梗死,9年前行冠脉搭桥手术,7年前行PCI;3年前曾有心力衰竭病史。
糖尿病史16年,口服降糖药及皮下注射胰岛素,未规律监测血糖。
脑梗死病史5年,未遗留后遗症。
下肢多发动脉狭窄,行支架及球囊扩张手术。
抑郁症30年。
消化道出血史。
16年前行胆囊切除术,3年前行肛瘘根治术。
血常规正常,生化显示尿素和血糖升高,凝血功能中纤维蛋白原升高,血气分析可接受,肌钙蛋白I升高。

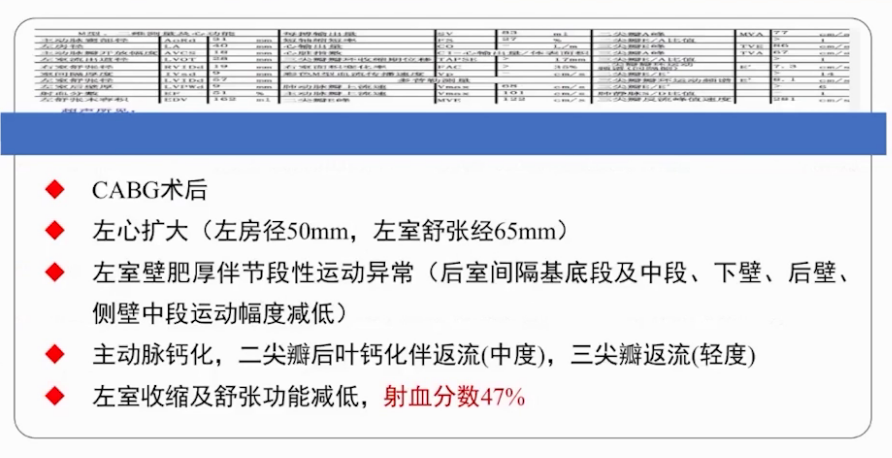
经胸超声心动图:左房扩大、左室内径增大、室间隔肥厚伴结节性增生、冠状动脉钙化、二尖瓣中度反流、三尖瓣轻度反流、左室收缩功能减低、射血分数47%。
冠脉CT造影(CTA):显示桥血管及原有动脉存在狭窄。

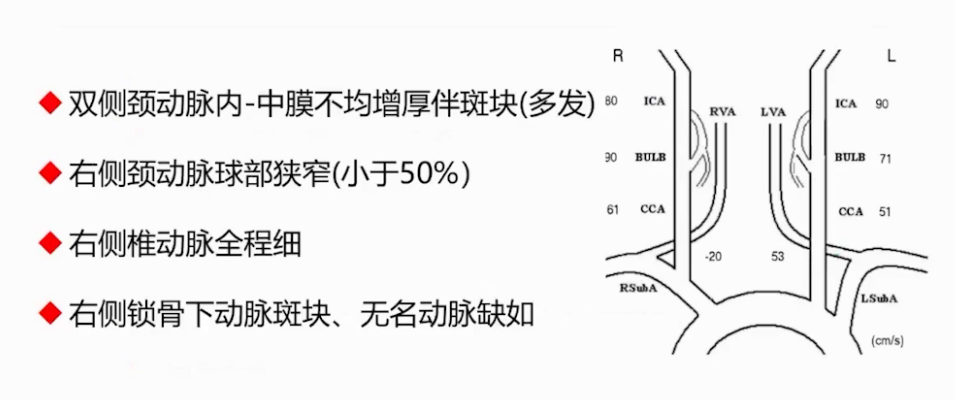
颈动脉超声:双侧颈动脉内膜不均增厚伴钙化斑块,右侧颈动脉球部50%-70%狭窄,右侧椎动脉狭窄及斑块,颈内动脉狭窄。
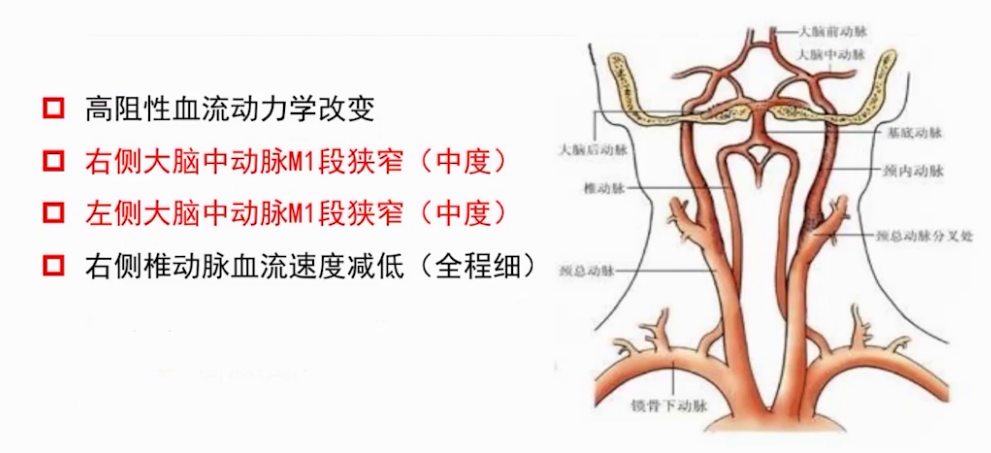
经颅彩色多普勒超声(TCCD):双侧大脑中动脉局限性狭窄。
肺占位;高血压3级,极高危;冠心病;心功能Ⅲ级;陈旧心梗、冠脉搭桥术后、PCI术后;2型糖尿病;陈旧性脑梗、抑郁状态;下肢动脉硬化闭塞症(支架植入术后)
胸腔镜/开胸左上肺叶切除术
1.心脑血管系统
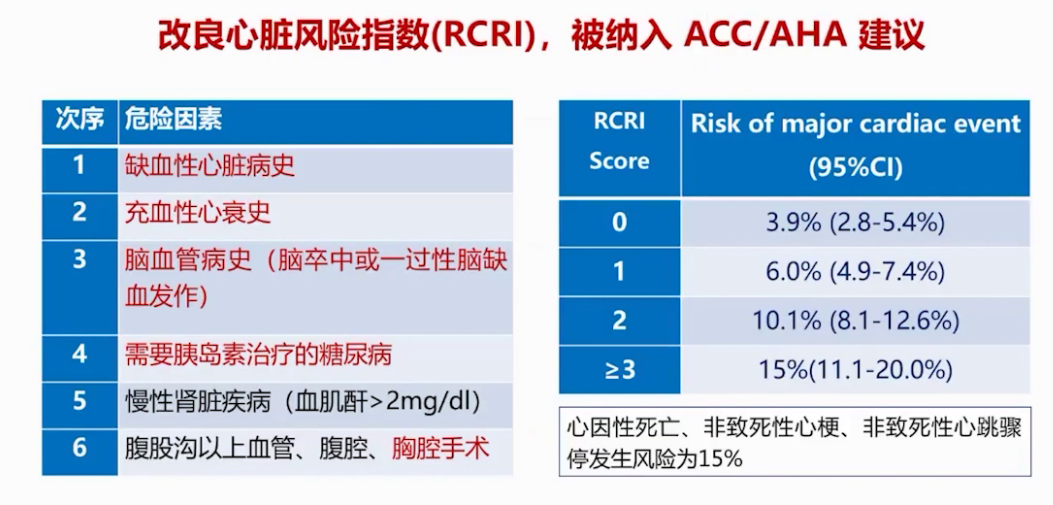
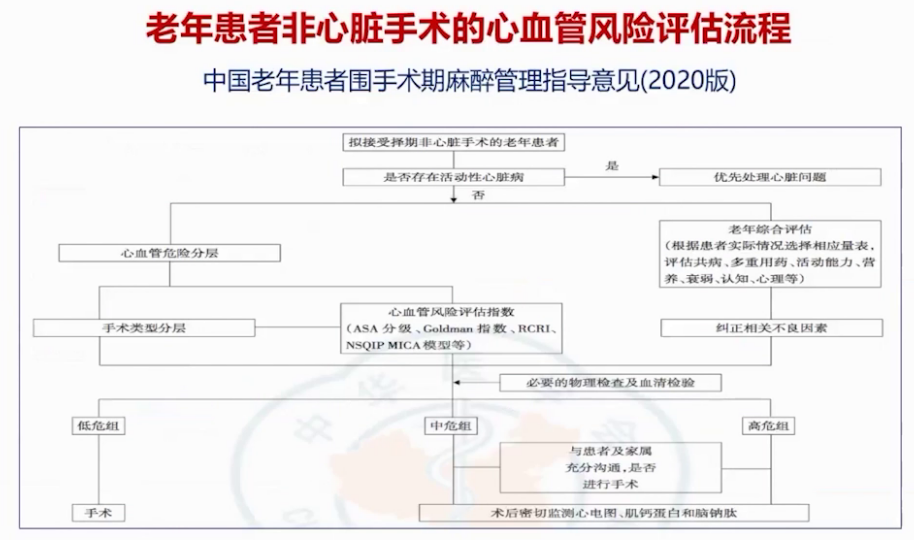
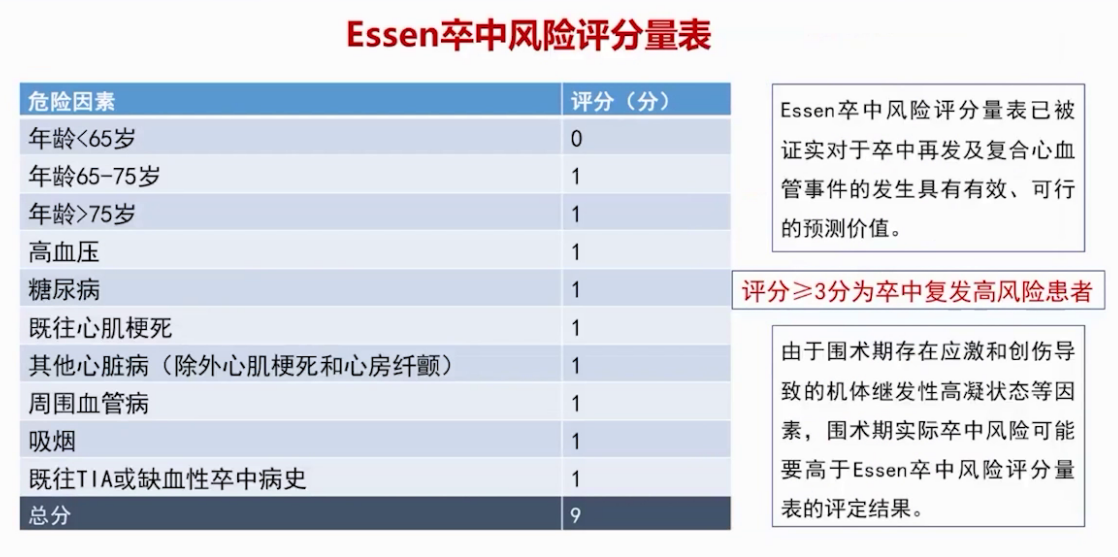
NYHA分级约为Ⅳ级,改良心脏风险指数显示患者合并多项危险因素,属高危人群,围手术期心血管事件年发生率10%。外科改良心排血指数提示患者存在三个危险因素,围手术期并发症概率约20%。2022年欧洲心脏杂志指南基于心血管风险分层和手术分级评估,此患者拟行胸科手术,属高风险手术,且患者为高危人群,需加强围术期监护。中国老年患者围手术期管理指南建议,对存在活动性心脏疾病患者优先处理心脏疾病,若无则结合心血管风险分层与手术危险分层考量。该患者具有6项心血管危险因素,属高危组,围手术期卒中风险近2%;ESSEN卒中风险评分量表显示患者属卒中再发高风险人群。



2.呼吸系统
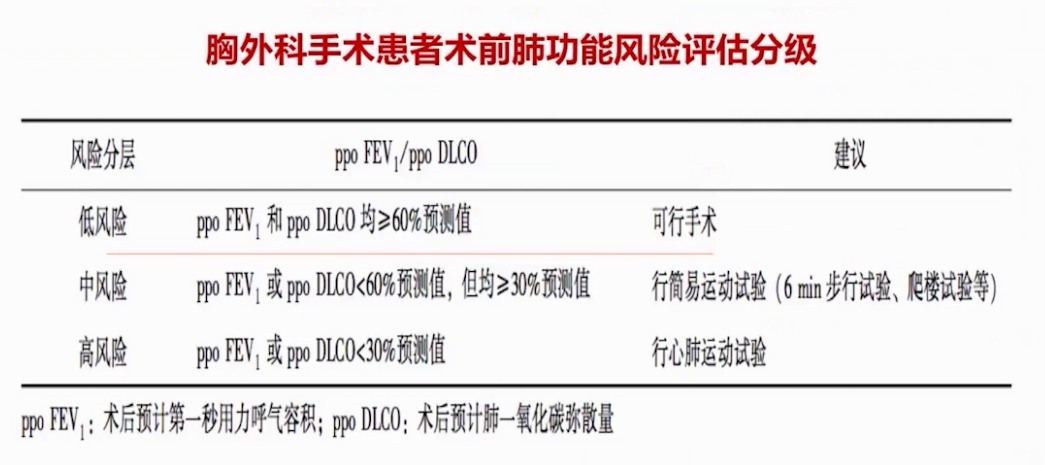
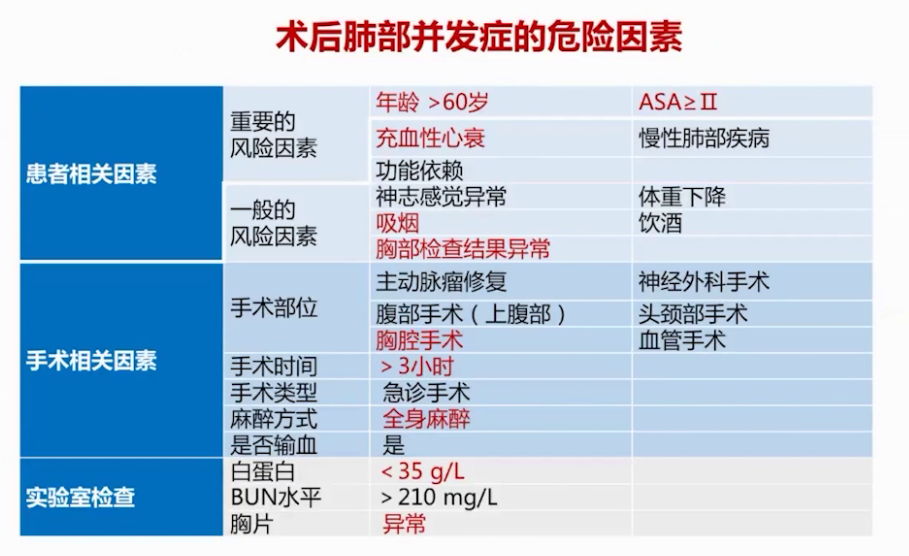
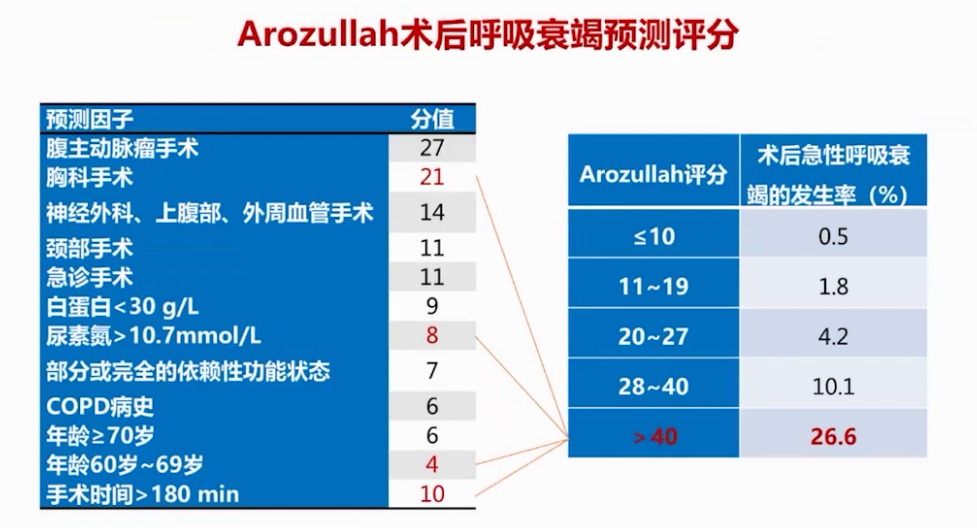
胸外科手术患者术前肺功能评估采用术后预计FEV1与术后预计DLCO相结合的综合评估体系。此患者两项指标需进一步评估,因其任意一项可能低于60%预测值。血管外科手术患者术后风险预测显示,该患者因多种因素提示有较高术后并发症发生风险。改良心脏风险指数和LIPS评分提示患者术后呼吸系统变化及呼吸衰竭风险高。综合评估,患者麻醉风险合并症多,围手术期死亡率风险1.8%-4.3%,WHITE分级约为4,术后呼吸系统并发症风险高,再发并发症风险也需高度关注。


1.麻醉方案
采用可视喉镜进行全身麻醉。
除常规监测外,对心功能采用连续心排血量及SVV监测,对镇静深度采用BIS及ECG监测,对脑功能脑灌注采用BIS联合脑灌注监测,通过超声进行综合血流动力学分析,监测酸碱电解质内环境并及时调整,调整呼吸参数。因患者有消化道出血史,排除TEG监测,若患者无此病史,TEG监测可用于检测容量状态和肺功能。

2.麻醉术中
(1)麻醉诱导:患者清醒状态下局麻行有创监测,麻醉诱导采用小剂量右美托咪定输注,依次静脉输注舒芬太尼、丙泊酚、舒更葡糖钠,插管前给予艾司洛尔预防插管反应。
(2)麻醉维持:术中采用瑞芬太尼、丙泊酚、顺式苯磺酸阿曲库铵静脉麻醉维持。因患者为老年胸科手术患者,为维持血流动力学稳定,麻醉开始即输注小剂量去甲肾上腺素,并联合目标导向的液体管理策略。

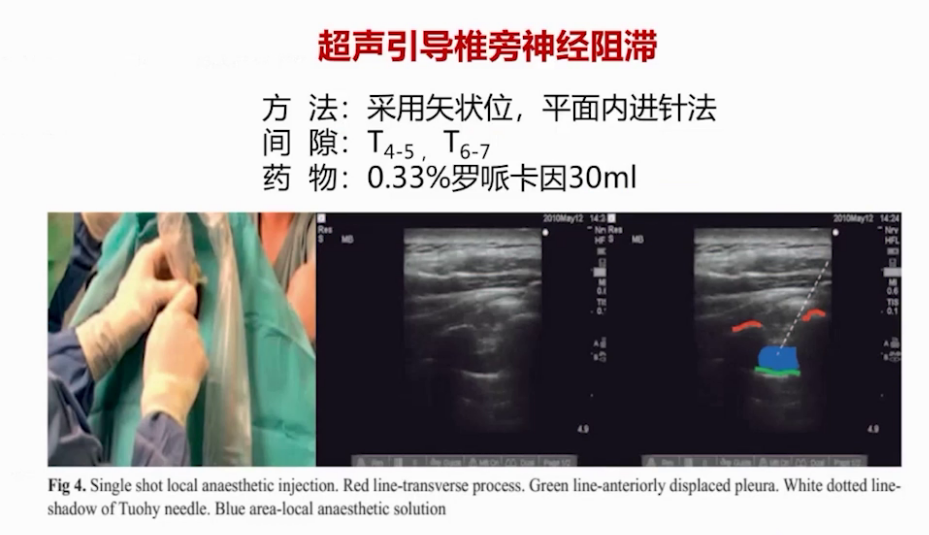
(3)阻滞技术:麻醉诱导后手术开始前,侧卧下采用平面内进针法在T4-5和T7-8间隙行超声引导椎旁阻滞,给予0.33%罗哌卡因30ml,每个间隙15ml。考虑到椎旁阻滞对初学者和肥胖患者存在操作困难及风险,也可采用超声引导肋间神经阻滞,在肋间隙上内缘和下外缘、肋间内肌和肋间最内肌之间注射0.33%罗哌卡因30ml。

(4)功能维护
①心功能维护:通过连续有创血压监测,维持血压在基础值±20%范围内,心率低于基础心率20%,避免心肌氧耗过多;通过连续心排量监测循环容量及心功能动态变化,同时监测凝血三项及D-二聚体,及早发现心肌缺血并干预。
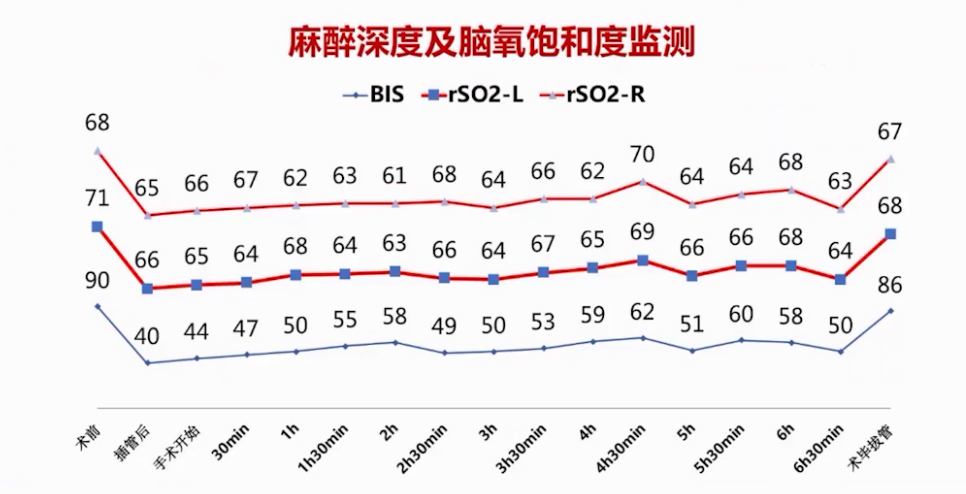
②脑保护:采用BIS及ETCO2监测精准把控麻醉深度,调整药物使用;通过NIRS及脑氧饱和度监测脑供氧及脑灌注,若脑氧饱和度低于基线值20%或绝对值低于50%,通过提升血压、提高血氧浓度、输红细胞等方式管理,避免术后神经系统并发症。
③肺功能维护:采用小潮气量加PEEP加膨肺的保护性通气策略,通气模式为压力控制容量保证。重视误吸管理,手术开始前给予5000单位肝素,持续输注右美托咪定,手术结束前30分钟停止输注。加强深肌松监测与维护,维持患者体温正常,避免低温应激。
(5)术中抗炎、保温及镇痛管理处理
①抗炎:乌司他丁50万单位,iv;持续输注右美托咪定0.3μg/kg/h至术前30min
②保温措施:持续监测体温,暖风机保温,维持T 36~37℃
③镇痛管理:术中持续输注瑞芬太尼,结合左旋布比卡因神经阻滞及BIS监测指导镇痛应激,合理使用阿片类药物。术后采用多模式镇痛,包括神经阻滞、使用纳布啡及患者自控静脉镇痛,国内外认可低阿片化或无阿片化输注模式,以避免阿片蓄积不良反应,实现个体化用药。
(6)麻醉效果
麻醉监测和管理策略使患者血流动力学指标平稳,未出现长时间血压、心率异常。虽患者糖尿病管理不规范致术中血糖升高,但给予单次胰岛素后,血糖、乳酸水平及pH值维持良好,未出现代谢紊乱。术前术后BIS监测指标无明显改变,围术期麻醉深度管理及脑灌注管理合适,对脑功能保护有帮助。
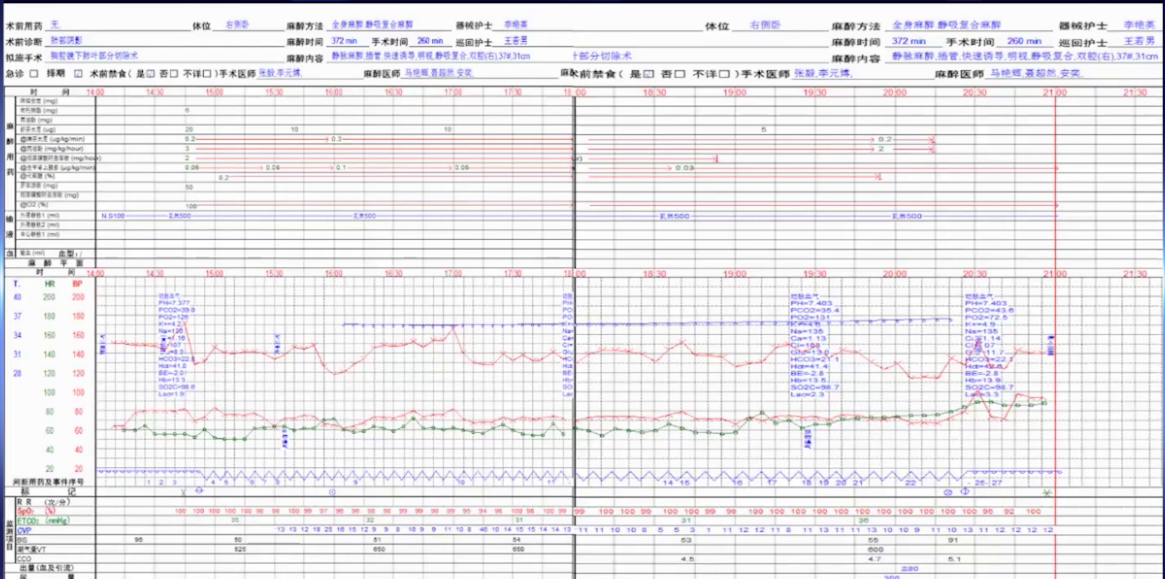
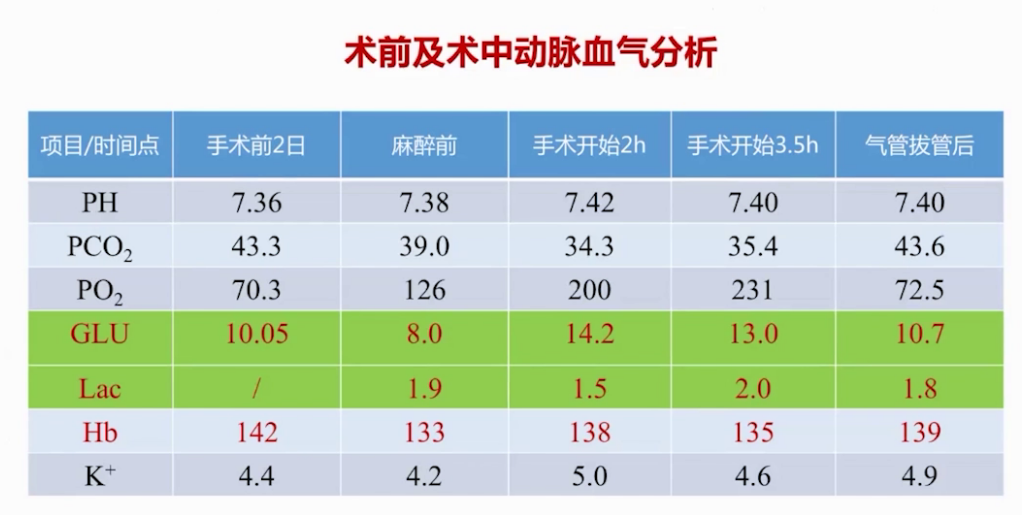
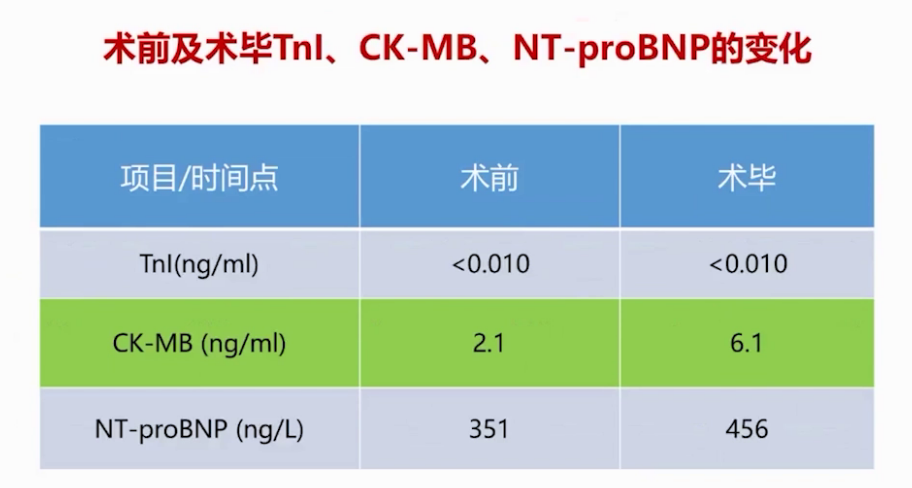
手术历时260分钟,体外循环时间321分钟,术中以晶体液输注为主,实现液体平衡。术后患者苏醒快,意识和肌张力恢复良好,快速拔除气管插管,送回ICU。因患者合并症多,ICU停留3天,术后住院10天。术后24小时内镇痛效果满意,未出现心脑肺并发症,术后1年随访患者健在,进行辅助化疗,未出现慢性疼痛综合征,麻醉管理成功,患者安全平稳度过围手术期。


查看更多
专家点评
本例65岁胸腔镜左上肺叶切除患者属于临床上的极高危病例,其核心风险源于冠心病、高血压、长达3年的心力衰竭病史以及陈旧性脑梗死等多重基础疾病的叠加,这些因素显著提升了患者术后发生严重并发症乃至死亡的风险。
鉴于患者的高危特征,围术期管理的核心在于实施精准的靶向保护策略,以实现心、脑、肺等多脏器的协同保护,为术后快速康复打下坚实基础。具体措施包括:在脑保护方面,加强镇静深度与脑氧饱和度监测,以精准调控麻醉深度,避免脑部发生缺血缺氧性损伤;在肺保护方面,采取肺保护性通气策略,并结合目标导向治疗与预防性缩血管药物的使用,以减少肺部损伤及相关并发症;在心脏保护方面,实施有效的抗应激管理,严格维持较慢的心率和适宜的心脏灌注压力,从而降低心脏负荷;贯穿整个围术期的全程应激管控也至关重要,通过术中有效的抗应激干预与术后规范的疼痛管理,避免因疼痛应激引发一系列并发症。
本次麻醉管理的核心目标是全面践行加速术后康复理念。通过多维度的干预措施,旨在实现三个关键诉求:首先,促进患者生理功能的快速恢复,其首要步骤是实现术间快速拔管,确保患者术后经麻醉恢复室观察后即可直接返回外科病房,这为早期进食饮水和早期下床活动创造了条件,符合加速康复外科的基本要求。其次,有效降低并发症与死亡风险,通过突破常规,采用针对高危脏器的强化监测与靶向保护组合策略,成功规避了术前预判的高发并发症,从医疗质量层面为康复奠定了坚实基础。最后,缩短住院周期并减少医疗花费,通过有效防控并发症,降低了相关的治疗成本,同时缩短了术后住院时间,实现了医疗效益与患者获益的双重提升。本例患者最终未出现术前预判的任何高发并发症,圆满达成了加速术后康复的目标。