查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





患者为55岁男性,私营企业主,因“发作性胸痛48小时”入院。患者于4月1日9时无诱因突发持续性胸痛,48小时后至当地医院就诊。心电图示V1–V6导联ST段抬高,伴病理性Q波形成,延展至Ⅰ、aVL导联,诊断为急性广泛前壁ST段抬高型心肌梗死(STEMI)。既往有高血压病史,控制不规律;有20年饮酒史,每日约半斤;家族史中父辈有高血压及冠心病。
生命体征平稳,脉压稍低,两肺底闻及吸气末细湿啰音,心脏未闻及杂音,双上肢血压对称,无颈静脉怒张,双下肢无水肿。
心肌损伤标志物:肌红蛋白正常,CK-MB高于正常值2倍以上,肌钙蛋白T显著升高(>3000 ng/L)。
心电图:V1–V6导联ST段抬高,伴病理性Q波。
当地医院急诊冠脉造影:前降支中段闭塞,对角支开口狭窄60%。于前降支近、中、远段各植入支架1枚,术中对角支开口受累丢失,术中出现低血压,予植入主动脉内球囊反搏(IABP)后转入ICU。
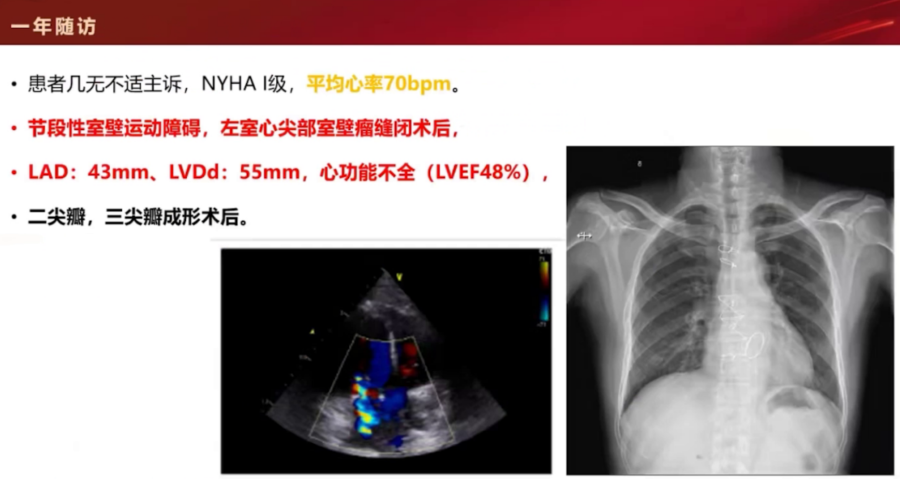
转入江苏省人民医院后心脏超声:左室心尖部真性室壁瘤形成(4.7×4.2 cm),左室射血分数(LVEF)36%,左室舒张末期内径61 mm,左房内径46 mm,重度二尖瓣反流,中度三尖瓣反流,肺动脉收缩压60 mmHg。
冠脉造影复查:前降支支架通畅,血流稍慢;对角支未能再通。
1.冠状动脉粥样硬化性心脏病
(1)急性广泛前壁心肌梗死
(3)PCI术后
(2)Killip lI级
2.高血压病2级 极高危
予药物保守治疗,包括氯沙坦、比索洛尔、伊伐布雷定、螺内酯、呋塞米、地高辛、新活素等。NT-proBNP从>9000 pg/mL降至约3000 pg/mL。出院3个月后复查心脏超声示室壁瘤增大至4.8×4.5 cm,LVEF 43%,二尖瓣反流改善为中重度。后因心衰症状反复,伴咳痰、气促、肺泡出血,再次入院。心脏核磁共振提示LVEF 32%,左前降支区域微血管栓塞,透壁纤维化,并存酒精性心肌病基础。
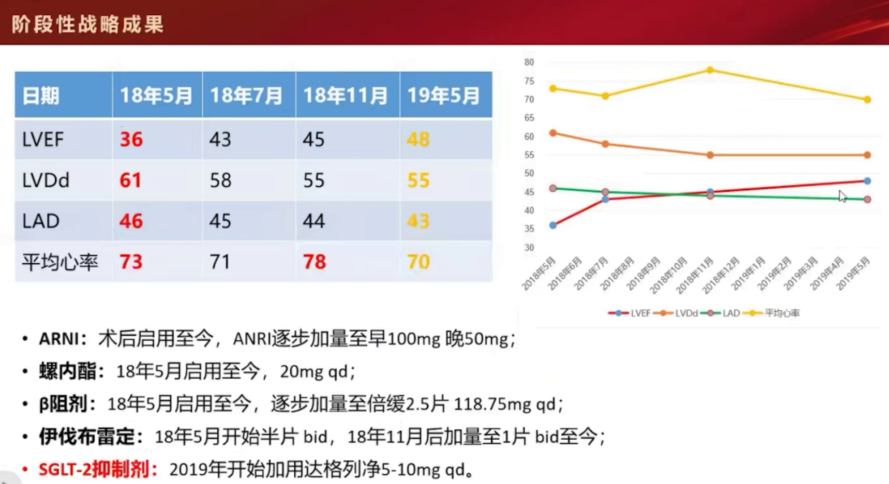
多学科团队行外科手术:室壁瘤封闭术+二尖瓣、三尖瓣瓣环成形术+冠状动脉旁路移植术(对角支)。术后药物治疗调整为诺欣妥(沙库巴曲缬沙坦)、伊伐布雷定、螺内酯、达格列净等,并逐步滴定至目标剂量。
出院前LVEF提升至45%,左室内径缩小,NT-proBNP逐步下降。
术后1年心功能纽约分级Ⅰ级,LVEF 48%,NT-proBNP 770 pg/mL。
术后3–5年LVEF维持50%左右,但偶尔还会有心衰症状及NT-proBNP的波动。
查看更多
专家点评
本病例是一例STEMI后合并机械并发症与顽固性心衰的复杂病例,具有重要临床教学意义:
1、再灌注时机把握至关重要
患者发病48小时后行急诊PCI,超出指南推荐的再灌注时间窗(>48小时无症状者为III类推荐),属于治疗决策失误。再灌注时机不当是后续室壁瘤形成与心功能恶化的关键诱因。
2、心梗后机械并发症需早期识别与干预
本例并发真性室壁瘤,需与假性室壁瘤鉴别:真性为全层扩张、夹角>90°、具三层结构;假性为破裂后包裹、夹角<90°、无完整壁层。室壁瘤导致心功能恶化、血栓形成、心律失常及破裂风险,是心衰难治的重要结构因素。
3、多学科协作是复杂心衰治疗的成功关键
通过外科室壁瘤切除、瓣膜成形及CABG手术,结合术后规范的“新四联”药物治疗(ARNI、β受体阻滞剂、醛固酮拮抗剂、SGLT2抑制剂),实现了心脏结构与功能的显著改善。术后LVEF的提升虽数值不大,但反映了有效每搏输出量的真实增加,去除了二尖瓣反流与室壁瘤残腔的“水分”。
4、慢性心衰药物治疗的进展与个体化滴定
1) 标准化治疗方案:慢性心衰标准化治疗方案在“金三角”基础上加用SGLT2抑制剂,组成“新四联”,包括ARNI或ARB、β受体阻滞剂、醛固酮受体拮抗剂及SGLT2抑制剂,为国内外指南推荐。
2) 新型药物探索:维立西呱作为可溶性鸟苷酸环化酶刺激剂,可改善EF下降型心衰预后和症状。芪苈强心胶囊在“新四联”基础上,可进一步改善患者心衰症状、降低NT - proBNP并改善预后。
5、介入技术为高风险患者提供微创选择
对于外科高危患者,可考虑经导管室壁瘤隔绝术(如“降落伞”装置)与二尖瓣钳夹术,实现微创下结构修复,拓展了治疗选择。
本病例警示我们:STEMI再灌注时机判断、并发症早期识别、结构问题外科处理与规范药物管理的综合策略,是阻断“心梗—心衰—不良重构”这一多米诺骨牌的核心环节。