查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





东部战区总医院 国家肾脏疾病临床医学研究中心 全军肾脏病研究所 许书添 董建华 李世军 刘志红

病历摘要

主诉及现病史
患者男性,44岁,因“尿检异常3月,发热咳嗽伴胸闷3天”于2017年12月5日入院。
01
2017年9月初
患者劳累后出现肉眼血尿,查血压120/70mmHg,尿蛋白(++)、尿隐血(+++)、血清肌酐(Scr)144.9μmol/L,白蛋白(Alb)33.5g/L,尿蛋白定量3.08g/24h。
02
9月27日
我院肾活检病理提示:IgA肾病(中度增殖型,新月体30%,IgA牛津分型M0E1S0T0)。
03
9月30日
予甲泼尼龙250mg/d×6 d冲击治疗,后续泼尼松30mg/d、吗替麦考酚酯胶囊(MMF)0.75g/d治疗。10月19日查MMF0~12h曲线下面积(AUC)28.89mg·h/L,CD4+细胞1129个/微升,尿蛋白定量2.37g/24h,尿红细胞 1440个/微升(混合型),Scr 178.6μmol/L,Alb 42.4g/L,调整MMF剂量为1.0g/d。
03
11月29日
复查尿蛋白2.17g/24h,尿红细胞505.6/μl,血肌酐150.3μmol/L,白细胞15.8×109/L,淋巴细胞百分数10.3%,CD4+ 细胞533个/微升,同时因频发口腔溃疡及关节酸痛,激素减至25mg/d,MMF减至 0.5g/d。
03
12月2日
患者体温最高升至39℃,伴有畏寒、干咳,活动后有胸闷,当地医院予“青霉素(具体不详)”抗感染治疗后症状加重,12月4日胸部计算机体层摄影(CT)提示两肺多发散在片状毛玻璃影(GGO)。
03
12月5日
以“肺部感染”收治入院。病程中患者精神差、乏力,尿量正常,夜尿4次/晚,大便正常。
患者既往慢性咽炎病史10余年,有十二指肠球部溃疡及肺大疱病史。吸烟200支/年,少量饮酒,已戒烟、戒酒。

体格检查

体温38.2℃,脉搏123次/分,呼吸33次/分,血压173/90mmHg,指脉氧95%(面罩吸氧10L/min),体质指数(BMI)22kg/㎡,双肺呼吸运动对称,呼吸急促,双肺叩诊呈清音,听诊呼吸音粗,两肺可闻及散在细湿啰音。心律齐,心脏无杂音。双下肢无浮肿。

实验室检查

尿液
尿蛋白(+)、尿沉渣红细胞67.5HPF(混合型),尿蛋白0.52g/24h,尿N-乙酰-β-D-葡萄糖苷酶(NAG)22.1U/g·cr,尿视黄醇结合蛋白(RBP)4.4mg/L。
血气分析
pH 7.479,吸入氧浓度(FiO2)61%,动脉血氧分压(PaO2)64.1mmHg,氧合指数105mmHg。
血常规
白细胞计数9.9×109/L、淋巴细胞百分数5.90%、血红蛋白91g/L、血小板计数262×109/L。
凝血功能
凝血酶原时间(PT)12.4秒、纤维蛋白原(FIB)>7g/L、活化部分凝血活酶时间测定(APTT)30.9秒,血浆D-二聚体测定0.2mg/L。
血生化
Alb25.1g/L,球蛋白(Glo)21.6g/L,尿素氮(BUN)39.6mg/dl,Scr 1.83mg/dl,钾离子3.9mmol/L,钠离子136.7mmol/L,二氧化碳结合力 25.6mmol/L,血糖8.3mmol/L,白介素-6(IL-6)2339ng/L,乳酸脱氢酶(LDH)1024U/L,降钙素原(PCT)0.549μg/L(正常参考值<0.046μg/L),C反应蛋白(CRP)178.4mg/L。
免疫学
淋巴细胞亚群计数CD4+细胞107个/微升,CD8+细胞97个/微升, CD19+细胞74个/微升,CD20+细胞75 个/微升,调节性T细胞5个/微升,流式细胞仪HLA-DR 38.50%(参考值 80.65±11.93%);免疫球蛋白IgG 3.29g/L,补体正常。
微生物检测
真菌G试验187.2pg/ml(正常值<60pg/ml);GM试验0.09;结核感染 T 细胞检测<2.0pg/ml;病原体九项:抗EB病毒壳抗原IgG抗体(+++),抗EB病毒壳抗原IgA抗体弱阳性(+/-),抗肺炎支原体IgG抗体弱阳性(+/-),余项均阴性;巨细胞病毒(CMV)、EB病毒(EBV)、人细小病毒B19、 单纯疱疹病毒(HSV)、水痘-带状疱疹病毒(VZV-DNA)均为阴性。血培养及痰培养均为阴性。乙型肝炎病毒、丙型肝炎病毒、梅毒、人类免疫缺陷病毒(HIV)均为阴性。

辅助检查

胸部CT(12月5日)示两肺多发斑片、絮状及条索样密度影,两肺上叶多发肺大疱(如图1A、B)。

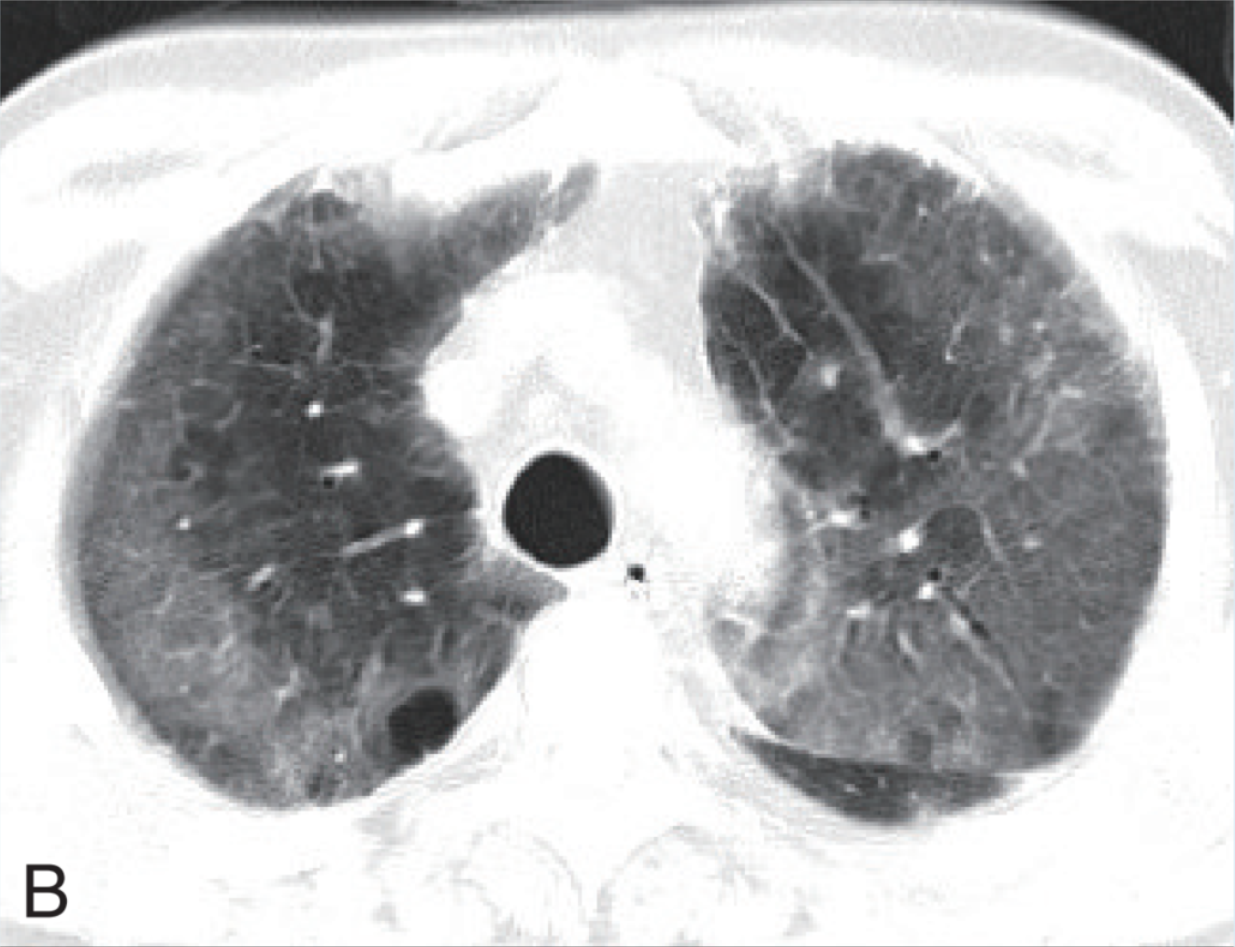
图1 胸部CT
A和B为2017年12月5日示两肺多发斑片、絮状及条索样密度影,两肺上叶多发肺大疱

诊断与治疗

诊断
重症肺部感染耶氏肺孢子菌肺炎(PCP)
重度急性呼吸窘迫综合征(ARDS)
IgA肾病
慢性肾功能不全急性加重
诊疗分析
患者中年男性,确诊IgA肾病,给予甲泼尼龙冲击,续泼尼松联合MMF治疗2个月。此次发热干咳伴胸闷起病,体温最高39℃,青霉素治疗无效,CT示两肺多发GGO。入院后复查胸部CT较前明显加重,氧合指数105mmHg。查体两肺细湿啰音,免疫功能低下(CD4+细胞低至107个/微升),PCT及CRP升高,病情进展迅速,需考虑以下病原体感染。
1.细菌性肺炎
该患者临床表现为发热、胸闷及干咳,查体可闻及双肺细湿啰音,微生物检查未见细菌生长,尽管CRP升高明显,但PCT仅轻度升高,不支持细菌性肺炎。入院后使用莫西沙星的主要目的是预防细菌感染。
2.肺部真菌感染
该患者存在免疫缺陷,发热、干咳,肺部CT示双肺弥漫GGO,真菌G试验阳性,但真菌GM试验阴性,多次痰涂片检查未见真菌孢子及菌丝,血及痰培养均为阴性,亦不支持真菌性肺炎。
3.巨细胞病毒性肺炎(CMP)
典型临床表现为胸闷、高热及咳嗽,无痰或少痰,肺部CT提示双肺多发、呈片状或弥漫分布的GGO,可表现为气腔样实变、胸腔积液及胸膜增厚等。患者入院后查巨细胞病毒抗体(CMV-IgM)阴性和CMV阴性,不支持CMP。
4.PCP
临床表现为胸闷、高热及干咳,肺部CT示GGO。该患者有服用激素和MMF病史,CD4+细胞低至107个/微升,真菌G试验阳性,LDH升高,行肺泡灌洗液PCR检测肺孢子菌DNA(+),确诊为PCP。
5.其他
结核感染T细胞检测阴性以及其他病原学检查结果均为阴性。
治疗经过
入院后予复方磺胺甲噁唑片(Co-SMZ)、卡泊芬净、莫西沙星及甲泼尼龙抗感染治疗;利尿剂保持容量负平衡,辅以抑酸护胃、雾化祛痰、面罩氧疗、肠内营养、白蛋白、免疫球蛋白及胸腺肽提高免疫力等治疗。12月7日患者胸闷气喘加重,指脉氧89%,氧合指数96mmHg,颈部扪及少许皮下气肿,胸部X线检查未见气胸,予以面罩接呼吸机无创通气(BIPAP)。12 月 9 日患者氧合指数降至39.5mmHg,予气管插管接呼吸机辅助呼吸,采用保护性肺通气策略,SIMV+PS模式,氧合指数升至43.4mmHg,经加强镇静和调整呼吸机参数后,指脉氧升至90%。12月10日患者CRP及PCT升高,停用莫西沙星,改用亚胺培南西司他丁抗感染治疗。12月11日患者再发呼吸急促,指脉氧下降至40%,氧合指数39.5mmHg,经俯卧位通气治疗后脉氧升至80%,充分准备后于13:20行体外膜肺氧合(ECMO)治疗。
ECMO的实施:
(1)导管置入术与设备连接
ECMO 在重症监护病房内进行,应用迈柯维(Maquet)ECMO套包,采用Maquet导管(直径分别为17F和21F),超声引导下静脉穿刺,以左侧股静脉为静脉引流端;右侧颈内静脉为动脉灌注端。采用VV模式,空氧混合器氧浓度设置为80%,初始转速3000~3500rpm,气流量及血流量均为4L/min,转流成功后氧饱和度升至98%。
(2)抗凝方案
全身普通肝素钠抗凝,负荷剂量1250U,后以750U/h持续泵入,维持激活全血凝固时间(ACT)在180~220秒,APTT在60~80秒。
(3)呼吸机参数
根据血气结果进行实时调整,ECMO成功后立即下调呼吸机参数(PEEP<10cmH2O,FiO2<60%),SIMV+PS模式。
(4)连续肾脏替代治疗(CRRT)串联ECMO
ECMO治疗前患者BUN和Scr有升高趋势(BUN 109.2mg/dl,Scr 284.6μmol/L),血钾 5.6 mmol/L,遂采用CRRT串联ECMO(模式图如图2),且CRRT运行期间动脉端和静脉端压力均在机器压力报警范围内(具体报警范围根据机器型号不同而定),根据患者的液体出入量、血压、心率及电解质等参数变化,调整CRRT治疗时间以及出超量,维持容量负平衡和内稳态。
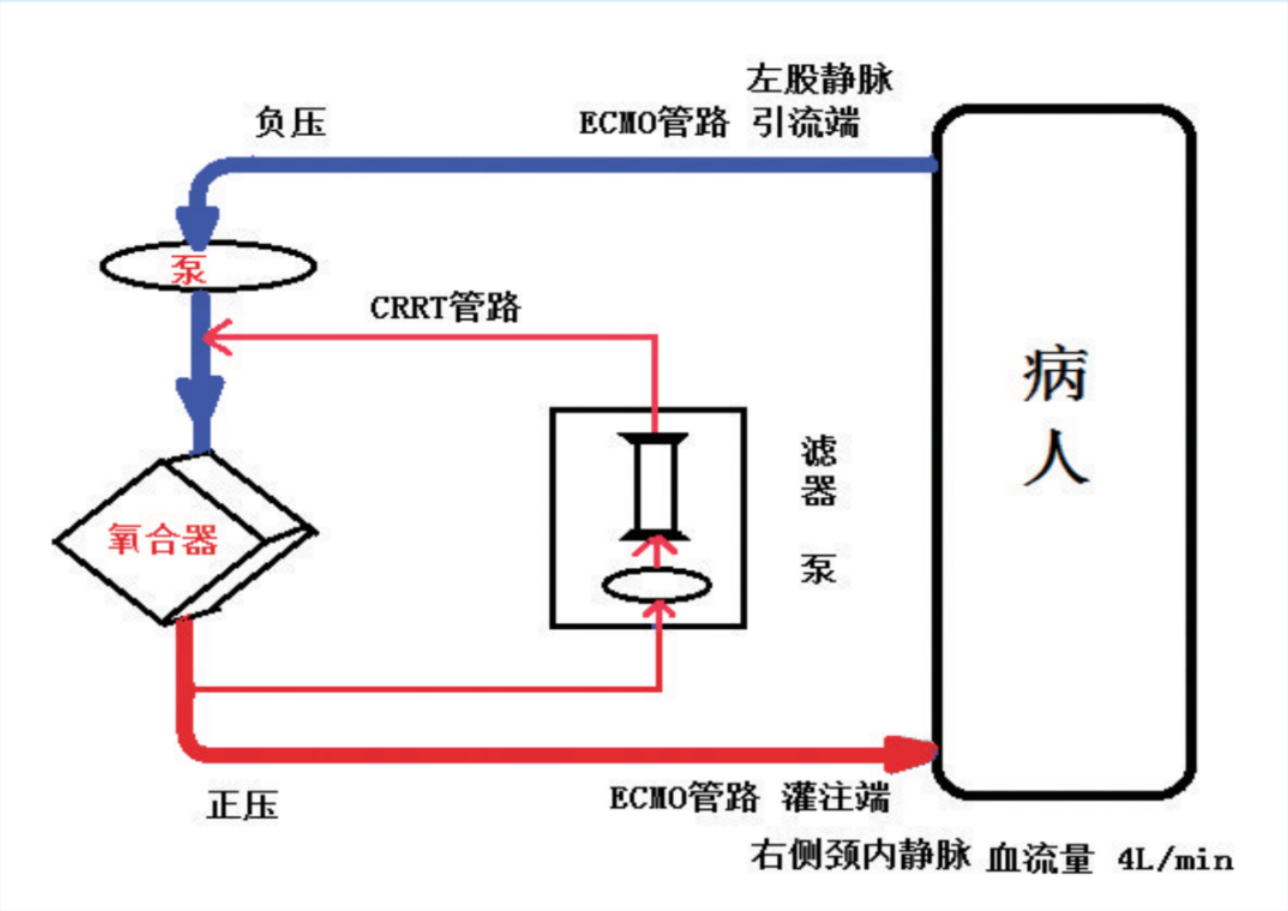
图2 CRRT串联在ECMO管路的模式图
(5)其他治疗
继续抗PCP治疗,期间监测磺胺甲噁唑浓度(203.1μg/ml,治疗窗浓度50~150μg/ml)及甲氧苄啶浓度(13.6μg/ml,治疗窗浓度2~8μg/ml)均过高,下调剂量后复查磺胺甲噁唑浓度为182.3μg/ml,甲氧苄啶浓度为8.9μg/ml。
ECMO治疗的第2天,患者出现血流量不足,经床边胸片以及超声定位重新调整引流管位置后得到改善;第7天发现口腔、皮肤、泌尿道及导管穿刺部位出血,经减少肝素剂量、局部使用止血药、输注血浆、冷沉淀、纤维蛋白原、留置声门下吸引及局部压迫等处理,出血得到控制。
12月19日复查床旁X线胸片示炎症较前稍好转(图3 B),将血流量和气流量均试验性下调至2L/min,空氧混合器氧浓度下调至0,患者通过自主呼吸试验。
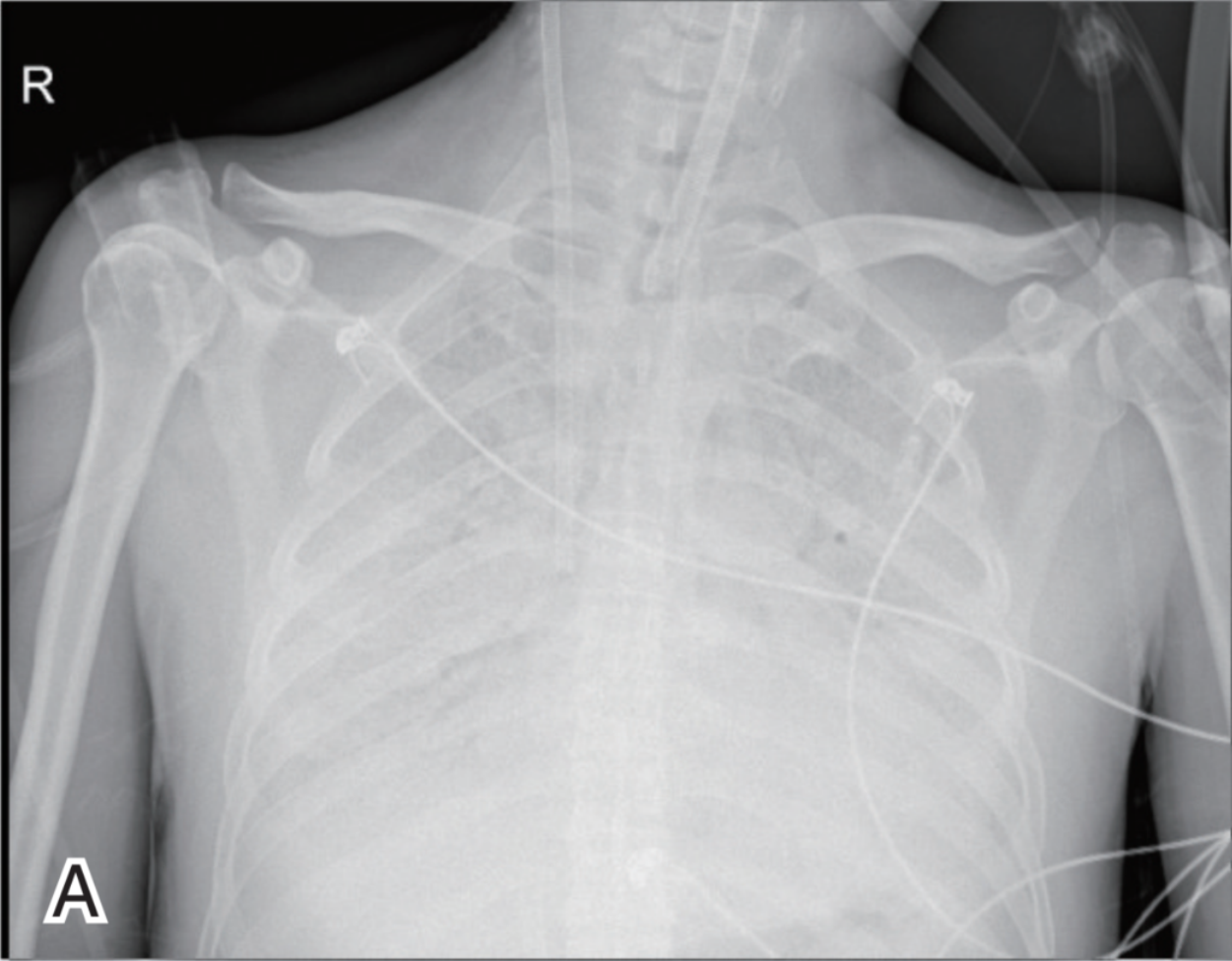
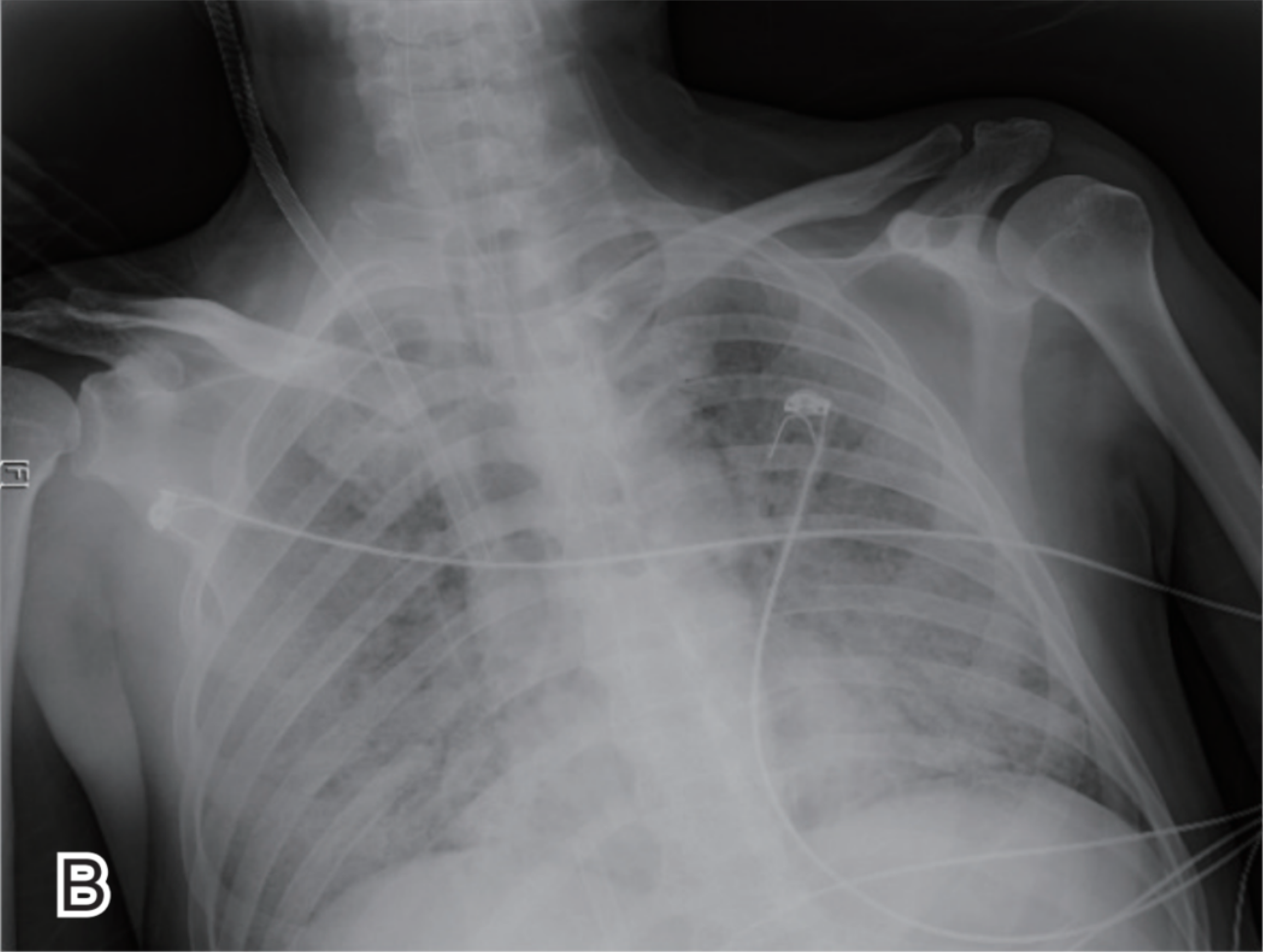
图3 ECMO治疗前后床边胸片对比
A 为12月11日治疗前双肺弥漫性渗出性病变;
B 为12月19日治疗后炎症阴影改善
12月21日(ECMO第10天)因氧合器血栓形成,予停用肝素后撤除ECMO,并按压导管穿刺点60分钟。撤机后患者气道自净能力差,且呼吸机依赖,遂行气管切开术。12月21日患者出现发热,PCT及CRP指标上升,考虑多重耐药菌感染,加用替加环素及泊沙康唑并将激素减量,加强痰液引流,氧合指数维持在200~350mmHg,体温正常,感染指标下降。
2018年1月4日淋巴细胞百分比6.8%,CD4+细胞324个/微升,1月11日复查淋巴细胞比例升至20%,CD4+细胞升至901个/微升。2018年1月5日改气切处接高流量呼吸机氧疗。复查肺部CT炎症较前明显吸收,遗留条索状高密度影(图1C和图1D),患者于2月2日出院。
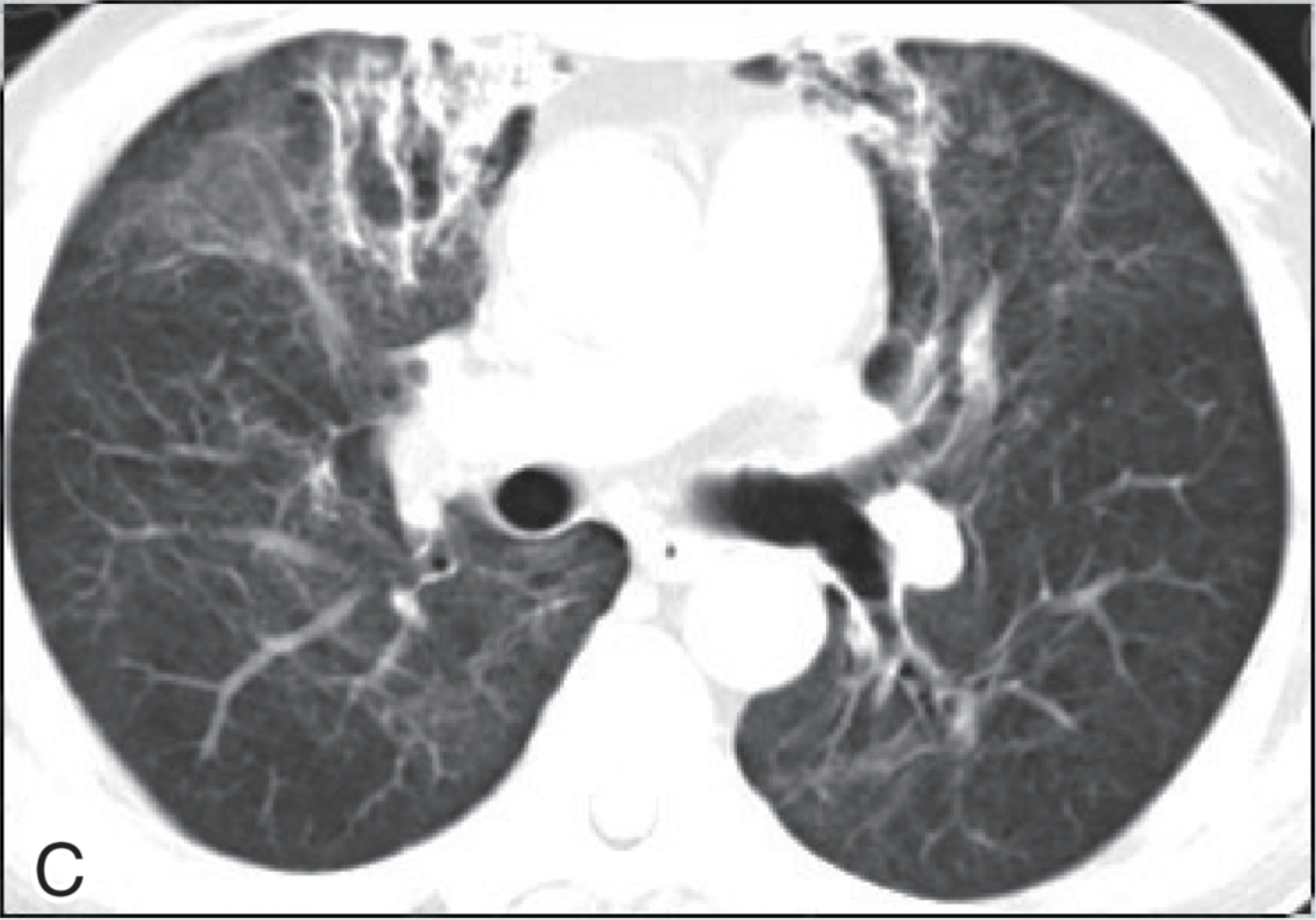
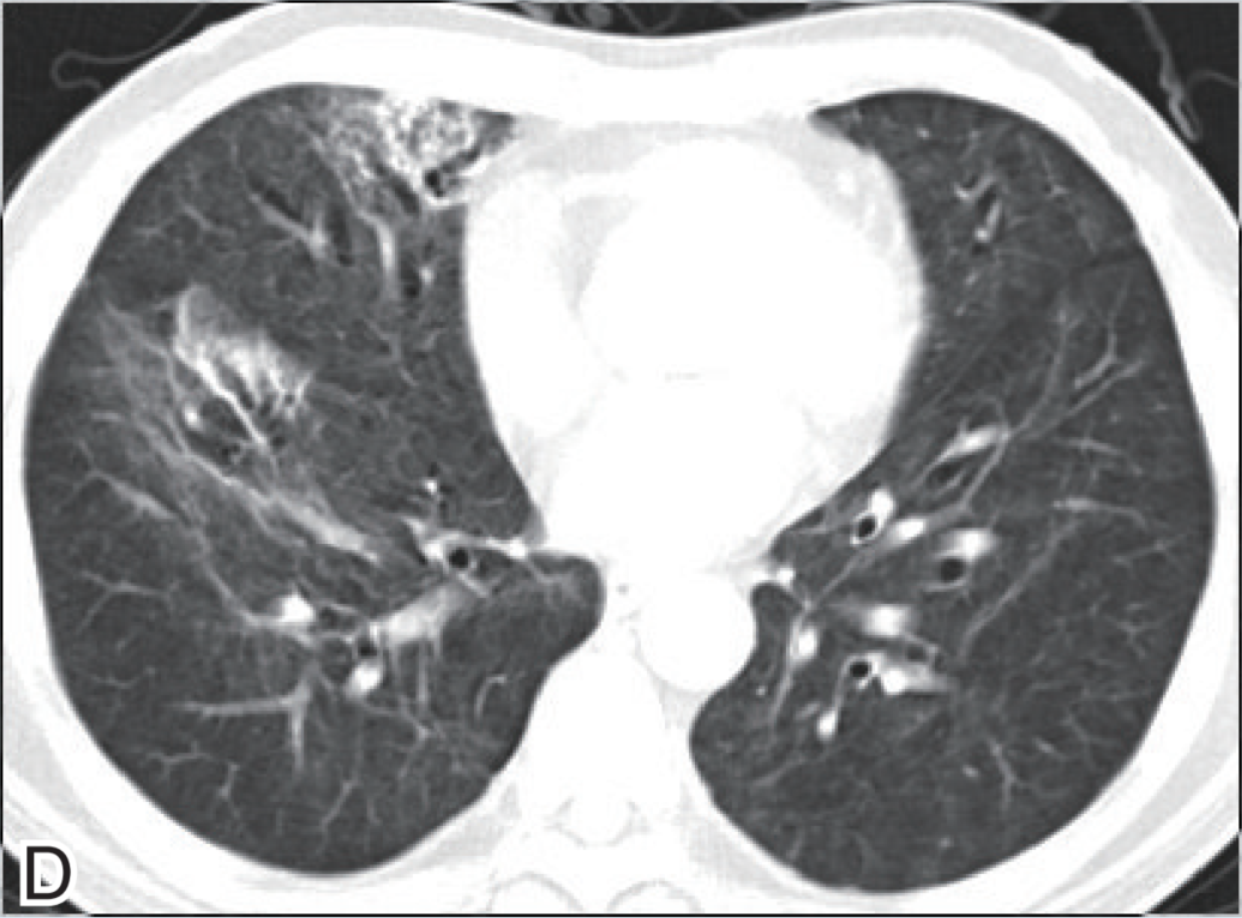
图1 胸部CT
C和D为2018年01月29日提示较前明显吸收,遗留条索状高密度影
随访1月后患者情况:体力基本恢复,声音无嘶哑。复查尿蛋白0.5g/24h,尿红细胞106个/微升,肌酐 112.3μmol/L,淋巴细胞比例 36%。CT示机化性肺炎(图1E和图1F),继续泼尼松10mg/d维持治疗。
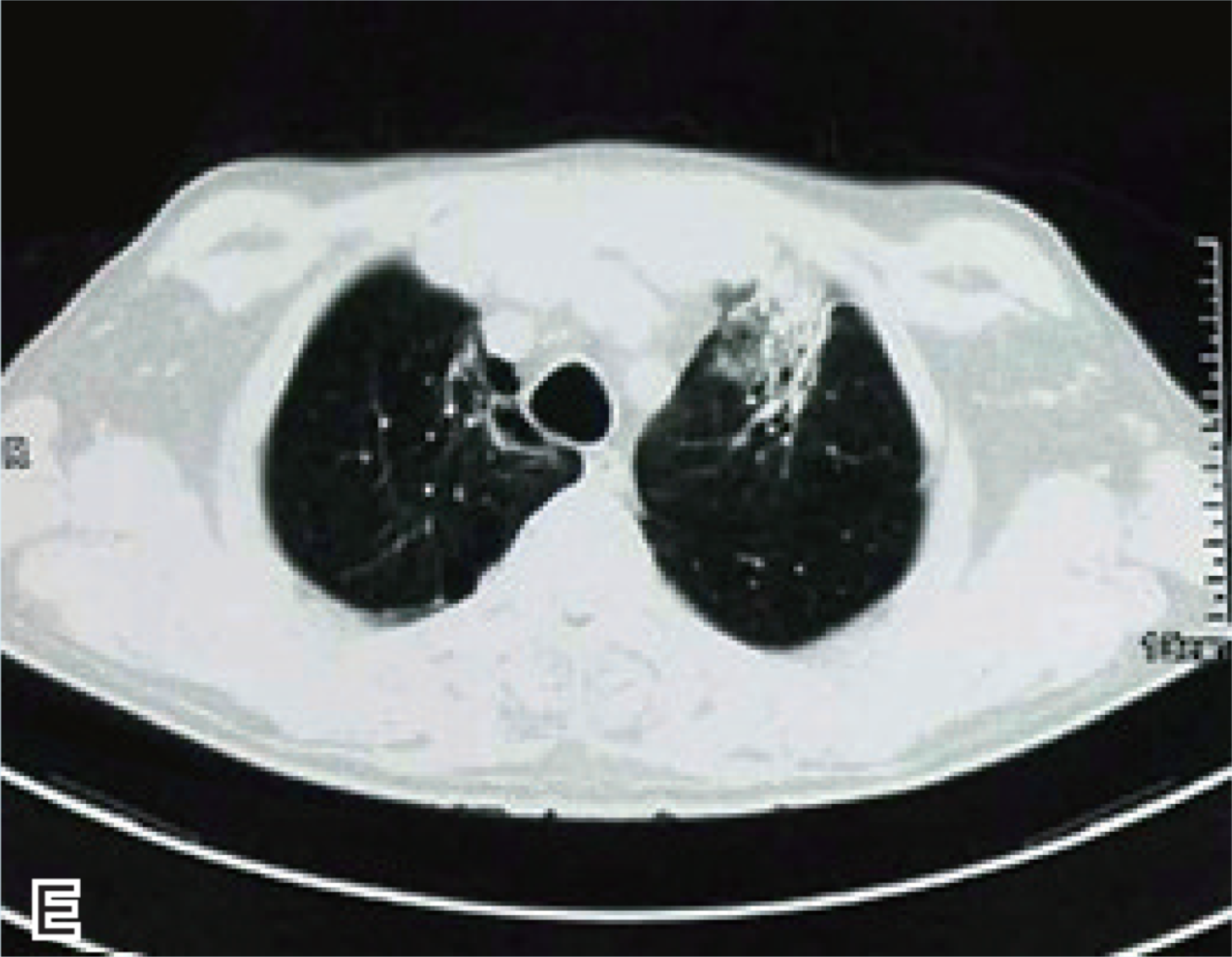
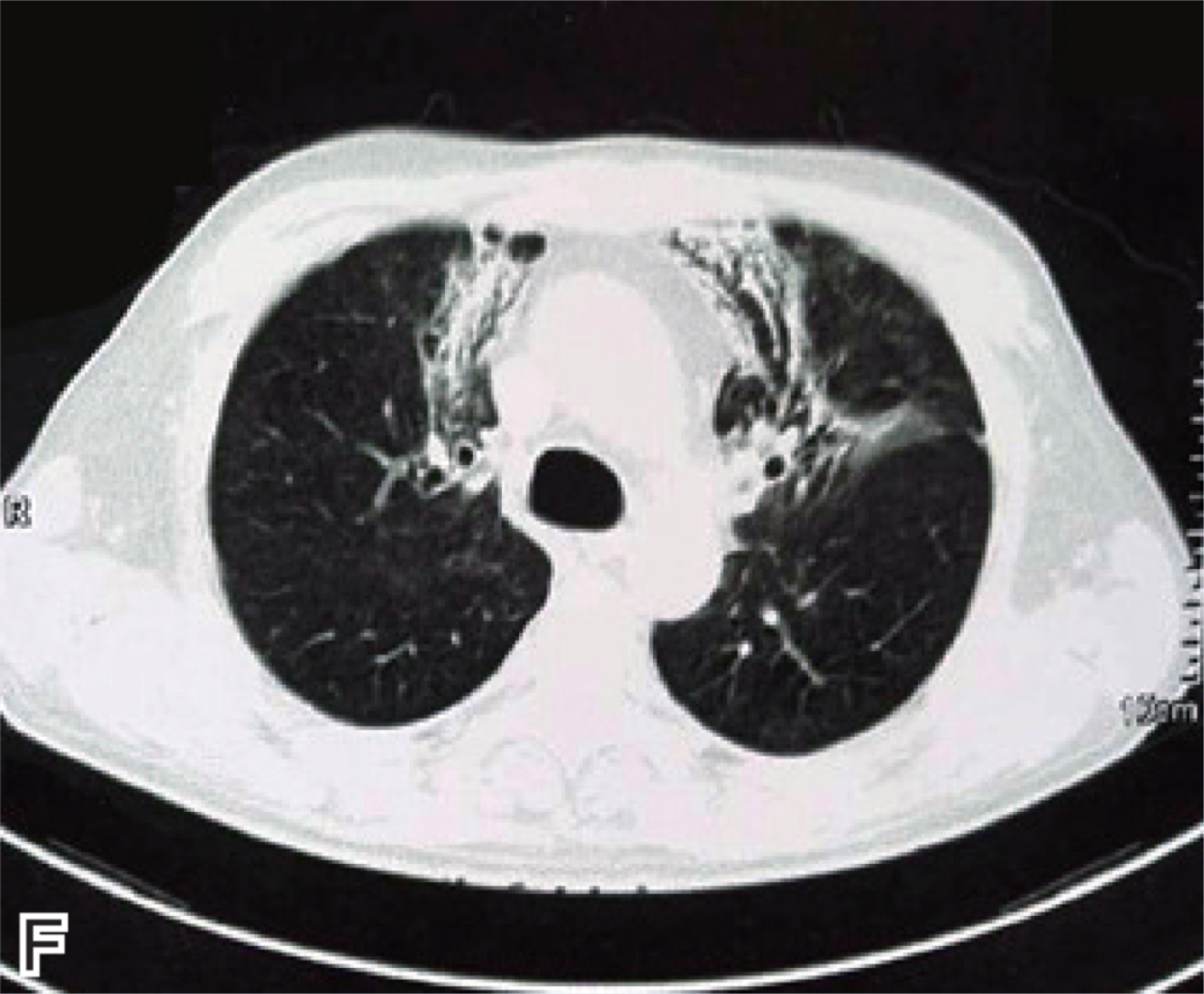
图1 胸部CT
E和F为2018年2月28日提示机化性肺炎

讨论

PCP的诊断与治疗
PCP为机会性感染,好发于HIV感染、器官移植、使用激素和免疫抑制剂等患者。该患者以急进性肾炎综合征起病,确诊IgA肾病,经免疫抑制剂治疗2个月后出现细胞免疫和体液免疫功能缺陷,临床表现为发热、胸闷、干咳、进行性呼吸困难以及自发性皮下气肿,胸部CT示GGO样改变、G试验阳性、LDH升高以及PCR检测肺孢子菌DNA阳性,该患者PCP诊断明确。免疫缺陷患者继发重症肺部感染时,往往病情发展迅速,短期内可进展为ARDS,非HIV感染的免疫缺陷合并PCP患者的ARDS发生率高达43%,起病更为急骤,预后差,死亡率可达34%。本例患者诊断为继发性免疫缺陷病和PCP,经Co-SMZ联合棘白菌素,辅以激素等对症支持治疗,使得肺部感染得到控制,为ECMO的治疗奠定基础。
ECMO是一项新的呼吸循环支持技术,借助于循环血流泵与体外氧合器为核心组成的人工体外循环装置,以体外替代气体交换支持(VV-ECMO)和心脏替代支持(VA-ECMO)为目的的心肺支持。2009年CESAR研究显示,病情可逆的早期重症 ARDS 患者可通过 ECMO 治疗达到临床获益。随着ECMO设备的更新换代以及对此项技术的推广应用,ECMO救治的H1N1重症肺炎患者的生存率已升至63%~79%。但是对于全身应用抗凝药、严重出血或弥漫性血管内凝血、慢性疾病或恶性疾病的终末期、严重的免疫抑制及急性重度颅脑损伤等患者,一般不考虑使用ECMO治疗。国外有在艾滋病(AIDS)合并严重ARDS患者中成功运用VV-ECMO的报道,也有儿童恶性肿瘤合并严重PCP感染后应用ECMO成功救治的案例。本例患者入院后病情进展迅速,早期出现皮下气肿,氧合指数呈进行性下降,有使用ECMO治疗的指征。免疫缺陷虽然不是ECMO治疗的绝对禁忌证,但是我们希望通过应用ECMO 技术,避免出现呼吸机相关性肺损伤,因此,在积极抗 PCP 治疗的同时,等待患者免疫重建,为其争取恢复肺功能的时间。
但是,VV-ECMO仅仅是一项辅助呼吸支持技术,并没有病因治疗作用,且随着时间的增加,并发症会越来越多。因此,必须做好原发病和并发症之间的评估,权衡利弊后慎重选择VV-ECMO治疗。在本例VV-ECMO运行期间,将患者的呼吸机参数立即下调,动态评估患者的临床参数,进行自主呼吸试验,并适时终止ECMO的治疗。治疗过程中尽管出现血小板下降、黏膜出血以及导管渗血等不良事件,经输注多种血制品、调控肝素用量等积极措施,患者的出血情况得到控制,但仍出现氧合器局部血栓形成,极大影响了氧合器的使用寿命。
ECMO与CRRT联合应用
本例患者在使用ECMO治疗前,SCr、BUN和血钾有升高趋势,担心使用ECMO治疗后患者肾功能会继续恶化,故立即采用ECMO联合CRRT治疗。虽然没有足够的循证医学证据证明使用ECMO治疗会加重肾功能损害,但不能排除体外循环设备会增加机体炎症反应、消耗凝血因子、破坏血液成分和激活补体等,最终导致肾功能恶化。有研究表明,采用VV-ECMO治疗的重度ARDS患者中,有30%的患者并发急性肾损伤(AKI),且其生存率低于非AKI组(56%对87%)。对本例患者的救治启示是,ECMO联合CRRT治疗,确实可改善肾功能及减轻容量负荷,纠正电解质紊乱,有助于营养支持、消除液体量限制以及减少使用利尿剂。因此,对于肾功能损害的患者使用ECMO联合CRRT是较好的治疗方法,早期使用CRRT有利于疾病的转归。
ECMO与CRRT联合治疗会涉及两套环路之间的连接方式问题。
其一是两套环路是分别置管(并联法)还是利用现有管道加入CRRT环路(串联法)?实践证明,ECMO管路串联加入CRRT设施是安全有效的,无须额外增加体外抗凝剂,可以促进液体平衡、延长滤器的使用寿命,且将 CRRT 机器加入ECMO环路后可以精确调节液体平衡;其二是CRRT管路如何加入ECMO环路?圣雅各(Santiago)等认为,CRRT入口端通过一个三通连接在离心泵的后端,而出口端则在膜肺之前连接于另一端。鲁宾(Rubin)等发现在离心泵和氧合器之间通常压力是最高的,而在离心泵前静脉端的压力是负压力,尤其在低血压期间,通常担心会有空气栓塞的危险。由于Maquet公司提供的ECMO套包管路在离心泵后端仅保留一个三通连接口,无法按Santiago法连接,故我们进行改良,将CRRT入口端连接于氧合器后三通连接口,而出口端连接于氧合器前和离心泵之间仅有的一个三通连接口(如图2),此法可以克服空气栓塞以及ECMO管路三通接口少的局限性。实践证明,CRRT出入口处并未因压力高而报警,但存在再循环的问题。

小结

对于免疫功能缺陷的重症ARDS合并急性肾损伤患者,在ARDS传统疗法无效时,VV-ECMO联合CRRT治疗可以作为生命支持技术,此技术确实可为肺功能的恢复和免疫功能的重建赢得时间。选择合适的患者,适时启动和终止是ECMO治疗救治成功的关键。

来源:《中国医学论坛报》2021年4月8日A3-A5版
查看更多