查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






为了更好地落实国家慢阻肺病进入基本公卫政策和《医疗卫生强基工程实施方案》,为基层医务人员提供规范化诊疗指导,基本公共卫生服务项目基层慢阻肺病防治管理办公室、国家慢性呼吸疾病防治办公室特组织呼吸和全科专家团队制定《国家基层慢性阻塞性肺疾病防治及管理实施指南(2025)》(以下简称指南),旨在提供科学、实用的指导,以便基层医务人员更有效地识别和管理慢阻肺病患者,改善其健康状况和生活质量,减轻医疗负担。指南在《中华结核与呼吸杂志》与《中华全科医师杂志》同步在线预发布。
指南是搭建在基本公共卫生服务体系之下对《慢阻肺病公卫健康管理规范》的具体解读,由呼吸、全科专家共同制定,指南遵循了临床工作的科学性,尊重了基层工作的实用性,强调了基层临床内容的可及性,保证了临床基层工作的全面性。适用于基层医疗卫生机构参与慢阻肺病管理的工作者。主要内容包括慢阻肺病的高危人群筛查、健康教育及早期筛查,诊断方法、标准及鉴别诊断要点,治疗与管理,康复与随访转诊与协作。
管理团队 组建管理团队是管理的第一步(图1),核心成员包括基层医疗卫生机构负责人、全科医生和护士,他们需参加业务培训。有条件单位可增设公卫医师、药师、技师或呼吸疾病亚专业的全科医师,以增强团队专业性。调研显示,基层公卫与医疗工作常分离,需加强两者间的协调与合作。将管理团队分为必选和可选两部分,确保团队结构灵活且高效。指南强调管理团队的组建需考虑实际条件,灵活调整成员构成,以适应不同基层医疗卫生机构的需求。

图1
配置设备 根据基层单位的不同级别,配置的基本设备也不同(图2)。
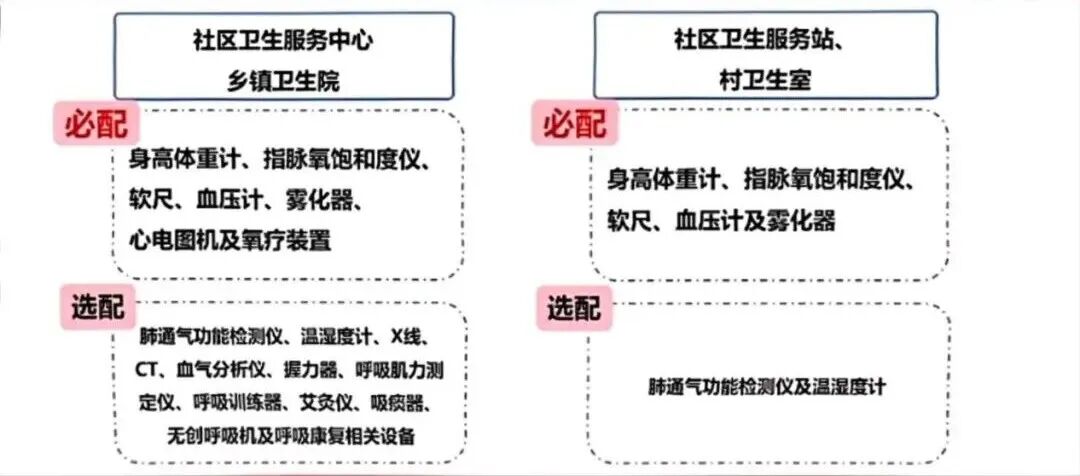
图2
基础信息化建设 基层医疗卫生机构可通过已经建立的基本公共卫生服务系统增加慢阻肺病管理模块,进行慢阻肺病患者的建档。有条件的地区可整合区域内医疗数据资源,实现核心信息互联互通;可采用人工智能、移动信息工具、远程监测平台等形式,为患者提供便捷且多方位的医疗支持。
保障基本药物配备 根据基层单位的不同级别,配置的基本药物也不同(图3)。

图3
服务要求 服务要求主要包括多学科团队建设与管理、综合性诊疗与干预措施及服务体系整合与能力建设三大方面(具体见图4)。

图4
管理的评价指标 包括慢阻肺病患者规范健康服务率慢阻肺病患者规范健康服务率和慢阻肺病患者服务人群重度急性加重率慢阻肺病患者服务人群重度急性加重率。考核规范化的服务率是确保服务标准化。重度急性加重的住院率是重要指标,一方面可以评估区域慢阻肺病管理效果,指导后续干预措施;另一方面有助于提高患者生活质量,减少医疗资源消耗。
目标 基层医疗卫生机构承担慢阻肺病患者的建档、治疗、识别急性加重、健康宣教及长期随访管理(含呼吸康复、护理等);同时,对于慢阻肺病高危人群可以开展问卷筛查和危险因素干预。有条件的基层医疗卫生机构可进一步开展高危人群的肺功能检查和慢阻肺病诊断。管理目标是减轻症状,降低急性加重风险,改善患者生活质量。
基层慢阻肺病的健康管理流程 见图5。
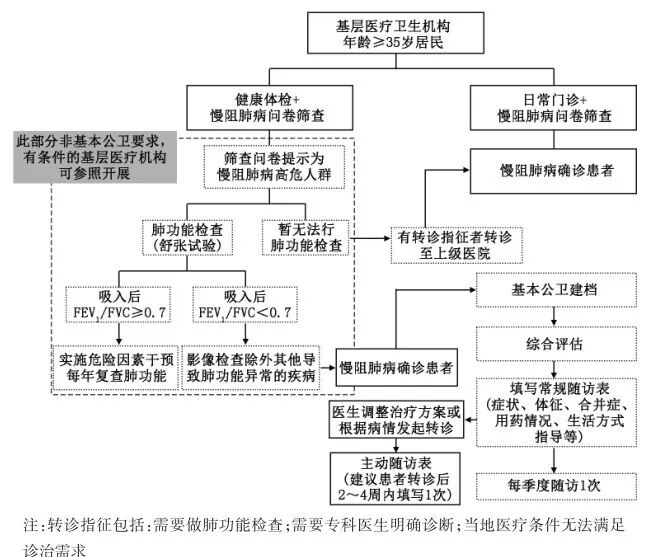
图5
定义及诊断标准 慢阻肺病是一种常见的、可防可治的慢性气道疾病,存在持续的气流受限和相应的呼吸症状(呼吸困难、咳嗽、咳痰等),与暴露于有害颗粒/气体导致的气道(支气管炎、细支气管炎)或肺泡(肺气肿)异常有关。吸入支气管舒张剂后第1秒用力呼气容积(FEV1)/用力肺活量(FVC)(简称一秒率)<0.7即明确存在持续气流受限,可以确诊慢阻肺病。
肺功能分级、分组 肺功能检查可对肺功能检查可对慢阻肺病气流受限程度进行分级(表1)。同时还需要通过慢性阻塞性肺疾病患者自我评估测试(CAT)评分、改良版英国医学研究委员会(mMRC)呼吸困难问卷评分评估患者症状的严重程度,通过对过去1年急性加重病史的回顾评估未来急性加重的风险,进而对稳定期慢阻肺病患者的病情严重程度进行综合评估,A组为症状少且急性加重风险低的患者,B组为症状多且急性加重风险低的患者,E组为急性加重风险高的患者(图6)。对患者进行综合评估的目的在于确定初始治疗吸入药物的选择。
表1

图6
肺功能检查 肺功能检查是慢阻肺病诊断的金标准,在基层医疗卫生机构,肺功能检查主要是通气功能检测与支气管舒张试验。基层中肺功能检查的质控是重中之重,主要通过容积‑时间(V‑T)曲线和流量‑容积(F‑V)曲线判断气流受限、容量受限、评价受试者配合程度和完成质量(图7)。
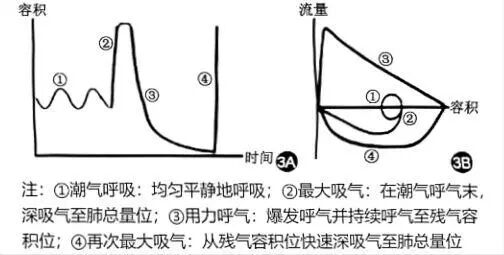
图7
高危人群筛查 慢阻肺病高危人群是指至少有1个或多个慢阻肺病危险因素的人群集合(图8)。

图8
评估病情及并发症发生风险 ① 病史:危险因素暴露史、既往史、家族史、疾病史、合并症;②体格检查:视、触、叩、听、合并症体征;③辅助检查:血常规(嗜酸性粒细胞计数)、六分钟步行距离试验、两分钟踏步测试、X线胸片、胸部CT;④ 合并症转诊评估:心脑血管疾病、代谢综合征和糖尿病、阻塞性睡眠呼吸暂停营养不良、焦虑抑郁状态、骨质疏松等。
治疗目标 慢阻肺病稳定期的治疗目标是减轻当前症状(缓解呼吸困难等症状、改善运动耐力和健康状况)和降低未来急性加重风险(预防疾病进展、减少急性加重频率和严重程度,降低病死率)。
药物治疗流程图 慢阻肺病稳定期患者复诊治疗药物调整流程图见图9。
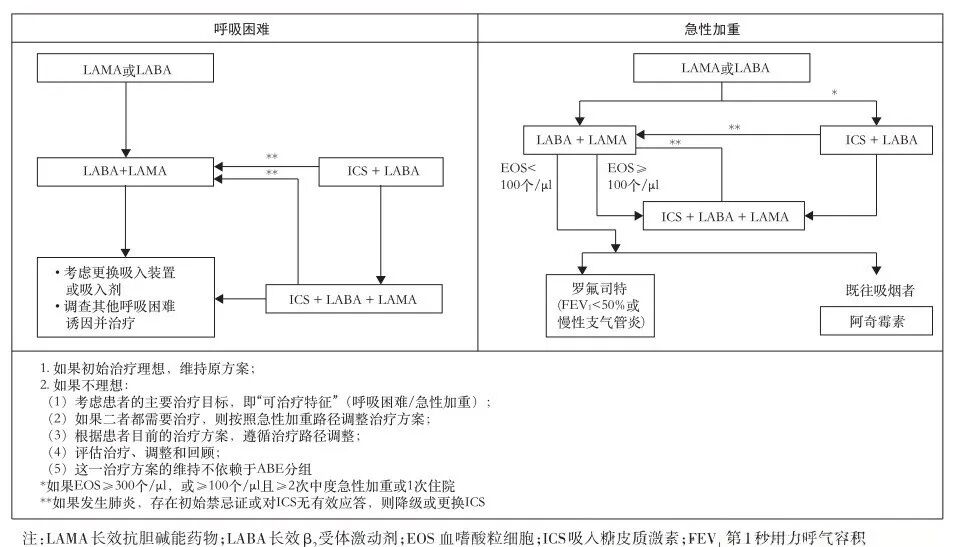
图9
吸入装置 根据患者是否能够自主吸入、有无足够的吸气流速、口手是否协调(手部震颤、不自主抖动、无法单手操作装置、无法完成在按压装置的同时吸气)、用药依从性、患者偏好等方面,选择适合的吸入装置,见图10。
图10
非药物干预——氧疗 伴有严重低氧血症的慢阻肺病患者适合进行长期氧疗。慢阻肺病伴高碳酸血症或既往有高碳酸血症的患者,SpO2目标为88%~92%;慢阻肺病未伴高碳酸血症的患者,SpO2目标为 94%~98%;氧疗期间需密切监测指 SpO2,确保基本氧合且避免 CO2潴留。
合并其他常见疾病管理 ① 血压控制 慢阻肺病患者血压应控制于<140/90 mmHg,若合井糖尿病、慢性肾病或心血管高危因素,建议强化至<130/80 mmHg;② 血脂调控 动脉粥样硬化性心血管疾病高危患者 低密度脂蛋白胆固醇应<1.8 mmol/L 且较基线降低≥50%,中危患者低密度脂蛋白胆固醇<2.6 mmol/L③ 血糖管理 推荐HbA1c目标<7.0%,对于年龄较大、病程较长、有严重低血糖史、预期寿命较短、有显著微血管或大血管并发症的患者,可采取相对宽松的HbA1c目标。
急性加重的定义 14 天内以呼吸困难和/或咳嗽、咳痰增加为特征的事件,通常因呼吸道感染、空气污染造成局部或全身炎症反应加重,或者因损伤气道的其他原因所致。此外,还会常伴有息、胸闷、痰液颜色和/或黏度改变及发热等症状。
鉴别诊断 肺炎、肺栓塞、心力衰竭、气胸、胸腔积液、急性冠脉综合征和心律失常。
急性加重的治疗地点 ① 轻度急性加重:门诊治疗,单独使用SABA治疗;② 中度急性加重:门诊治疗,需要使用SABA和抗菌药物,酌情使用口服糖皮质激素;③ 重度急性加重:住院或急诊、重症监护病房治疗可能并发急性呼吸衰竭,可使用呼吸支持治疗。
急性加重的转诊 见图11。
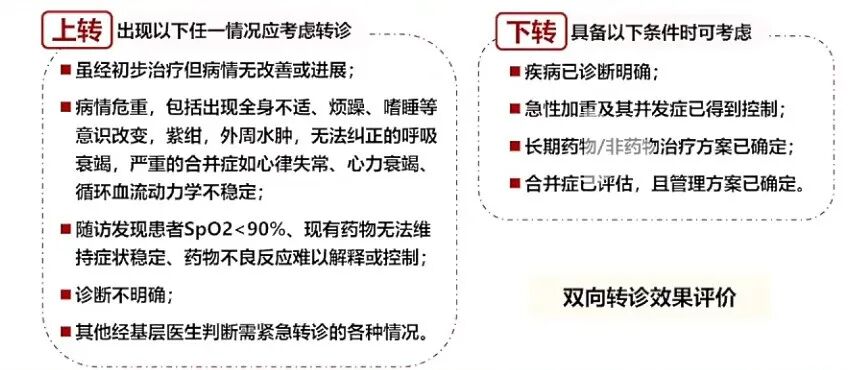
图11
围出院期的治疗 围出院期的定义是患者因为慢阻肺病急性加重住院,从病情稳定准备出院至出院后3个月,围出院期管理的重点是保证药物和非药物治疗的连续性。
肺心病 主要症状是活动后呼吸困难,阳性体征有颈静脉充盈或怒张、听诊肺动脉瓣区第二心音(P2)亢进、下肢水肿或有腹水,辅助检查如心电图、X线胸片、超声心动图等可提示诊断肺心病。肺、心功能代偿期仅有肺动脉高压和右心室肥厚,无右心衰竭;肺、心功能失代偿期以呼吸衰竭为主,有或无心力衰竭;其代偿期、失代偿期的治疗重点不同。
呼吸衰竭 有条件机构开展血气分析。Ⅰ型呼吸衰竭定义为PaO2<60 mmHg,PaCO2正常或降低;Ⅱ型呼吸衰竭定义为PaO2<60 mmHg且PaCO2>50 mmHg。肺功能评估和影像学检查可作为辅助诊断检查,例如FEV1预计值<30%提示极重度,发生呼吸衰竭风险高。治疗主要包括三个方面:慢阻肺病的基础吸入药物治疗,气道分泌物多的患者加强排痰和气道廓清治疗,长期家庭氧疗和(或)无创呼吸机辅助通气治疗。
慢阻肺病的中医辨证分型和中医药治疗参见表2、3。鼓励中医师参与健康管理团队开展慢阻肺病共同管理,根据不同体质,制定个性化方案。
表2 慢阻肺病稳定期的辨证分型和中医药治疗

表3 慢阻肺病急性加重期的辨证分型

建立档案 参照《国家基本公共卫生服务规范》建立居民电子健康档案。
健康评估与随访 初诊评估常以病历体现;年度评估主要是健康检查,可与第4次随访相结合;每年至少提供 4 次随访,其中不少于2次面对面随访。
雾化治疗 治疗前清除口腔和面部的异物,建议选择坐位雾化吸入前协助患者排痰;治疗中遵循无菌技术配置药液,药液量为4~6 ml,用嘴深吸气、鼻呼气方式进行深而慢的呼吸,正确使用雾化装置;治疗后及时漱口,减少药物在口腔的残留,面罩雾化后,应清洗面部。
吸入药物指导步骤 见图12。

指南的内容编写充分考虑了基层医生的实际需求与工作场景,语言通俗,流程清晰,工具实用。期待指南的发布能够系统性地提升基层医疗卫生机构对慢阻肺病的防治与管理能力,将规范的呼吸健康照护延伸至城乡社区。

中国医学论坛报今日呼吸整理
感谢《国家基层慢性阻塞性肺疾病防治及管理实施指南(2025)》编写专家组秘书长、国家呼吸医学中心中日友好医院牛宏涛医生审阅
查看更多