查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





76岁男性,主诉:发现右肺下叶结节5年,发热、呼吸困难4天。
退休职工,身高1.7米,体重78公斤。5年前发现右肺下叶结节,2024年4月16日行右肺下叶切除术,术后抗感染等治疗。4月25日出现发热,最高39℃,伴咳嗽、咳痰、气急,抗感染及退热治疗效果不佳。4月29日气促加重,外周氧饱和度最低降至70%,行气管插管机械通气后转入我院ICU。
有高血压病史20年,规律口服苯磺酸氨氯地平、依那普利,血压控制在130/60 mmHg左右;糖尿病史7年,口服瑞格列奈血糖控制尚可;2011年曾行冠脉支架植入术;吸烟史40年,20支/日。
入室时脉搏和呼吸较快,血压在去甲肾上腺素0.1μg/(kg·min)维持下为127/62 mmHg,氧合在机械通气支持下为92%。当时容量控制潮气量450 ml,呼气末正压(PEEP)8 cmH₂O,吸氧浓度90%,RASS评估为镇痛镇静状态,CPOT评分1分,Richmond评分-3分。留置右侧胸腔引流管,有淡黄色引流液,双肺呼吸音弱,右肺可闻及湿啰音,心律齐,腹部无阳性体征,双下肢不肿。

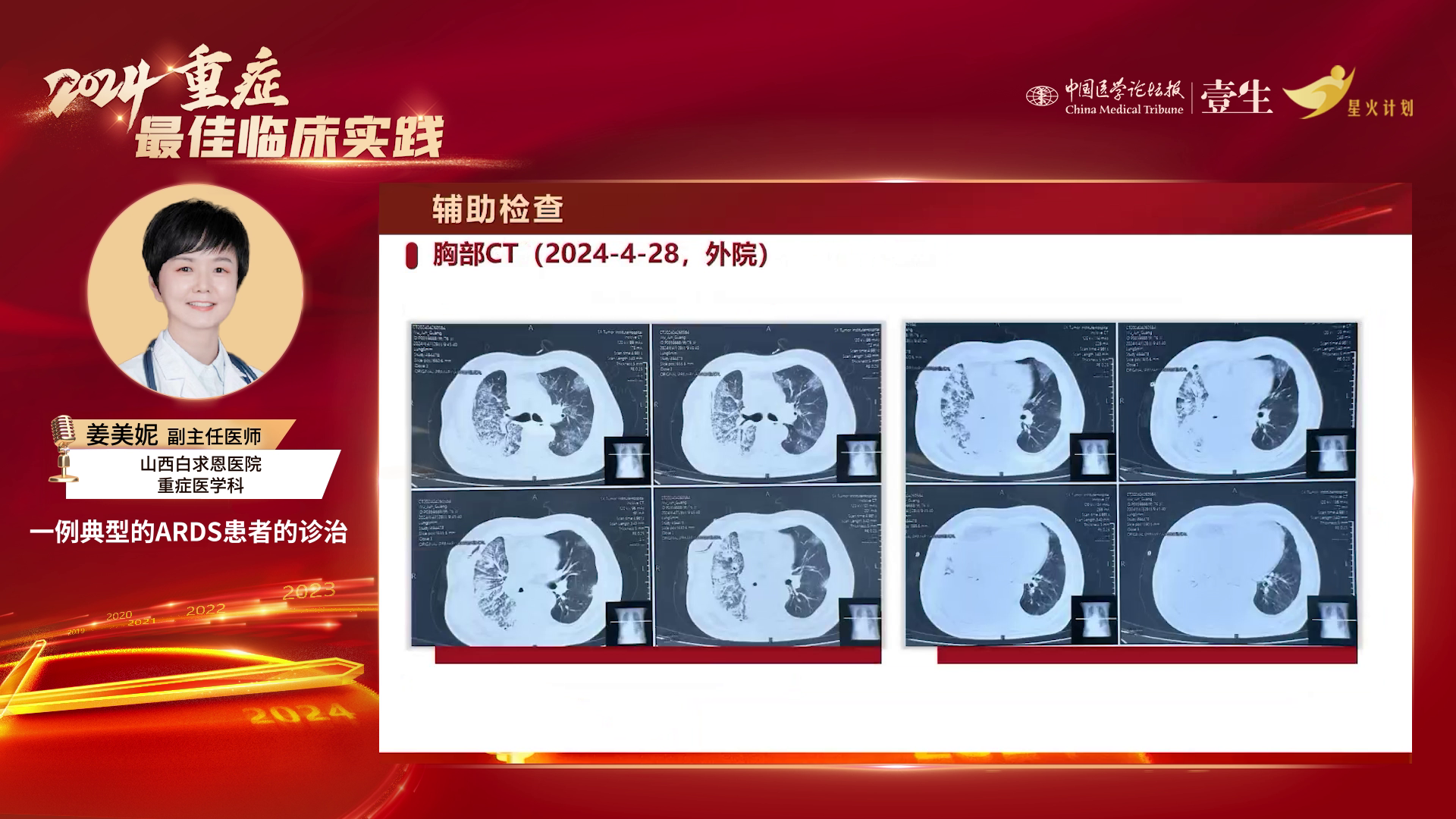

1) 初步诊断与鉴别:患者有发热、咳嗽、咳痰、气促,血象高,胸部有浸润影,且满足重症肺炎主要标准(气管插管机械通气)及三个次要标准(呼吸频率≥30次/分、氧合指数≤250 mmHg、CT示肺叶浸润),重症肺炎诊断明确。鉴别点在于ARDS与心源性呼吸困难。最终初步诊断为重症肺炎、重度ARDS(非心源性)、脓毒性休克(脓毒性休克非主要展示内容)。
2) ARDS诊断标准:目前临床广泛使用柏林定义诊断标准,包含发病时间(一周以内,有新发或恶化的呼吸系统症状)、胸部影像学(双肺浸润影,不能由胸腔积液、结节肿块或肺塌陷解释)、肺水肿起因(呼吸困难或呼吸衰竭无法用心功能不全或液体过负荷解释,需超声心动图排除静水压性肺水肿)、氧合指数(以100、200、300为界限分为轻、中、重度ARDS)。2023年全球新定义保留了危险因素、肺水肿来源、发病时间及胸部影像变化,胸部影像增加超声双侧B线和/或实变(需良好训练的操作者),还增加了非插管ARDS、插管ARDS、资源有限环境下ARDS的诊断标准。
3) 本病例诊断依据:本病例患者发病一周内出现发热、呼吸困难等症状,氧合指数<100 mmHg,需排除心功能不全导致的呼吸困难。患者无液体过负荷表现,床旁超声显示左室收缩功能正常,BNP水平基本正常,无颈静脉怒张或双下肢水肿,肺部听诊以右肺湿啰音为主,排除心源性肺水肿。胸部CT显示双肺浸润影,床旁肺部超声检查显示左上肺野、右上肺野B线征象及左右plus点碎片征,符合ARDS诊断标准。
1) 治疗原则概述:ARDS治疗原则包括病因和诱因治疗、呼吸支持、一般支持治疗以及脏器功能监测和支持。
2) 具体治疗措施
· 病因治疗:针对患者重症肺炎的原发病因,给予抗感染(经验性使用奈玛特韦/利托那韦抗病毒、哌拉西林/他唑巴坦抗革兰阴性杆菌)、化痰(氨溴索、乙酰半胱氨酸雾化及静脉输注)、痰液引流等治疗;针对重症病因(炎症反应失调)进行抗炎治疗。
· 呼吸支持:采取肺保护性通气策略,给予小潮气量通气(每理想公斤体重6 ml设置,该患者理想体重70 kg,初始潮气量420 ml),以氧合为目标将PEEP滴定到10 cmH₂O,吸氧浓度未明显下调。过程中进行镇痛镇静治疗以降低氧耗、改善呼吸系统顺应性。入科1小时氧合指数改善不理想,给予俯卧位治疗。
· 一般支持治疗:在血压稳定基础上,实施限制性液体管理策略,保持液体负平衡状态。
3) 治疗中的调整与思考
· 潮气量调整:ARDS患者病理生理改变包括肺容积减少、肺顺应性下降、通气血流比失调,机械通气可能导致呼吸机相关性肺损伤。肺保护性通气策略需控制平台压和驱动压,因肺泡状态变化,潮气量需动态调整(滴定)。常用驱动压方法,在完全控制通气模式下,使用吸气保持键获得平台压,减去PEEP得到驱动压,目标是将驱动压限制在15 cmH₂O以下。可通过0.2-0.5 ml速度下调潮气量,同时注意因潮气量下降可能导致的分钟通气量下降、二氧化碳潴留及呼吸性酸中毒,可适当增加呼吸频率改善。
· 肺复张决策:进行肺复张前需排除禁忌证(患者血流动力学稳定,无气胸、肺大疱或颅内高压等),评估肺可复张性。评估方法有CT(金标准)、超声或P-V曲线法,也可采用简单方法,即调整PEEP水平从5-15 cmH₂O,观察氧合指数、动脉血二氧化碳分压、肺顺应性,满足两个指标即认为肺具有可复张性,可采取PEEP递增法、CPAP法或控制性肺膨胀法进行肺复张并评价效果。本病例经评估无肺可复张性,未进行肺复张。
经上述治疗,患者氧合指数虽有一过性波动下降,但整体趋势好转,感染指标(白细胞、中性粒细胞百分比或绝对值)下降。5月10日原发病因和重症病因得到一定控制,呼吸系统顺应性改善,更换镇静药物为右美托咪定并逐渐减轻镇静。5月17日因呼吸困难脱机困难行气管切开,5月20日撤离呼吸机改为面罩吸氧,5月23日顺利转出普通病房。
查看更多
专家点评
ARDS作为高异质性疾病,其早期识别与规范治疗对预后至关重要,以下结合本例探讨两个核心问题:
一、早期诊断的关键在于避免漏诊。 临床漏诊率可达10%-20%。2023年更新的全球定义(如纳入高流量氧疗失败后的诊断、为资源有限地区提供影像学诊断选项)旨在促进早期发现与干预。
二、治疗核心是肺保护性通气及综合管理。 呼吸支持须严格实施小潮气量(常为6-8 mL/kg)、限制平台压与驱动压、设置合适PEEP,并对中重度患者及时采用俯卧位通气等进阶策略。同时必须结合病因治疗、精细容量管理及器官功能支持等综合措施。
本例清晰展现了从早期诊断到全程贯彻肺保护通气策略的动态调整过程,具有重要示范价值。