查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





什么是ARDS?
急性呼吸窘迫综合征 (ARDS ),是以顽固性低氧血症为显著特征的临床综合征。
急性指急性发生的,一般在原发病发生后的72小时内出现,最长不超过1周;呼吸窘迫就是呼吸困难。重症肺炎、误吸、肺不张、吸入毒气、溺水等可直接造成肺损伤,而脓毒症、休克、烧伤、胰腺炎、长骨骨折、药物过量等可间接造成肺损伤,以上各种肺内外因素引发了肺的急性损伤,多种炎症细胞(巨噬细胞、中性粒细胞、血管内皮细胞、血小板)及其释放的炎症介质和细胞因子间接介导的肺脏炎症反应。
当血管内的蛋白质渗出到肺间质,会造成肺间质纤维化,渗出到肺泡,就会在肺泡内面形成一层透明膜,相当于在肺泡里面贴了一层防水膜,O2和CO2就不容易过去了,从而出现呼吸困难、低氧血症,甚至呼吸衰竭。
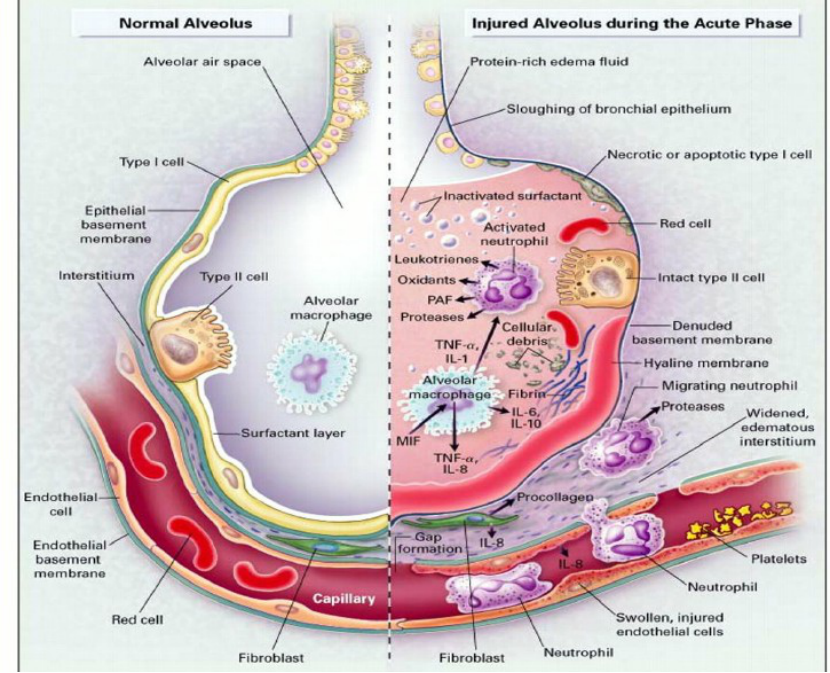
ARDS患者会有哪些表现?
ARDS最早、最常见的表现为呼吸困难。肺泡内水分渗出,听诊可以听到湿啰音。有高危因素加上典型的难以通过吸氧纠正的呼吸窘迫,我们就要怀疑是否发生了ARDS。
需要给患者做哪些辅助检查?
① 首选/确诊检查:血气分析。ARDS的典型血气表现为PaO2和PaCO2降低,pH酸碱度增高。可以通过计算氧合指数体现缺氧的程度,氧合指数=氧分压(PaO2)/吸氧浓度(FiO2)。正常的氧合指数为 400至500 mmHg。氧合指数≤300mmHg,是诊断ARDS的必要条件。
② 胸片:早期改变不明显,随着疾病发展出现肺泡渗出、水肿,可以出现斑片状阴影。
③ Swan-Ganz导管:左心衰导致的呼吸困难,需要和ARDS鉴别。Swan-Ganz导管检查主要用于诊断左心衰竭。导管插入肺动脉,测定肺动脉内的压力,从而间接评估左心房内的压力,如果左心房内的压力大(>18mmHg),那就考虑左心衰竭,排除ARDS。否则就应该考虑ARDS的诊断。
因此,在明确原发病的基础上,1周内发生呼吸困难+胸片浸润影+排除左心衰等+氧合指数≤300mmHg,就可以诊断ARDS。
ARDS还可以根据氧合指数来分度,轻度:200mmHg<PaO2/FiO2≤300mmHg;
中度:100mmHg<PaO2/FiO2≤200mmHg;重度:PaO2/FiO2≤100mmHg。氧合指数越低病情越重。
ARDS有哪些治疗手段?
1、机械通气:
①肺保护性通气策略:随着ARDS“婴儿肺”概念的提出,学者们发现常规通气策略(VT10~15ml/kg)可能会导致ARDS正常通气肺组织的过度牵张,从而增加呼吸机相关肺损伤的发生风险。通过限制潮气量和平台压的肺保护性通气策略,潮气量指低于6ml/kg(理想体重),平台压<30cmH2O,可改善ARDS患者的预后。需注意的是,降低VT后,已经最大限度地调节呼吸频率(35次/min)后,允许部分患者出现高碳酸血症是必要的。
②PEEP的设定:PEEP对于ARDS患者具有非常重要的生理学效应,可复张肺泡,增加功能残气量;改善通气血流比;增加肺顺应性;降低肺泡周期性复张和塌陷所致剪切伤的发生等。但过高的PEEP亦可能会导致肺泡过度牵张和循环抑制等严重并发症的发生。
③肺复张:肺复张是给予较高的气道压,以促使塌陷肺泡复张、增加肺容积、改善氧合,是ARDS肺保护性通气策略的重要手段。肺复张和合适的PEEP可以改善ARDS氧合,但对ARDS预后的影响仍不明确。这可能与导致ARDS的病因、肺损伤的严重程度、ARDS病程、实施肺复张的压力和时间、患者的体位及肺的可复张性等因素有关。
④ 俯卧位通气:俯卧位时通过体位改变改善肺组织压力梯度,明显减少背侧肺泡的过度膨胀和肺泡反复塌陷、复张,改善局部肺顺应性、肺均一性及改善氧合,并可能减少肺复张的压力和PEEP水平,降低应力和应变,避免或减轻呼吸机相关肺损伤。俯卧位通气是重症ARDS肺保护治疗的重要补充,俯卧位通气虽然技术简单,但操作繁复,有经验的团队通过长时间俯卧位通气可改善早期重症ARDS的预后。
2、非机械通气治疗:
①控制液体入量:要求入量小于出量。因为ARDS存在肺水肿,这时候需要控制液体的入量,使肺脏保持一种相对“干”的状态,以减轻肺水肿。在血压稳定情况下,也可以使用利尿剂以减轻肺水肿。
②积极治疗原发病:ARDS的预后与原发病的严重程度密切相关,将原发病控制好,炎症因子减少,ARDS可能会控制好。感染是ARDS发生的最主要因素之一,而 ARDS又容易合并感染,应使用广谱抗生素控制感染。
③其他非机械通气治疗手段,包括肺泡表面活性物质补充疗法、β受体激动剂应用、他汀类药物应用、抗凝剂应用、抗氧化剂与酶抑制剂的应用、血液净化治疗及营养支持等。
3、终极武器——ECMO(体外膜肺氧合)
ECMO 的主要原理是把患者静脉血引出体外进行氧合,再将氧合后的血液输回体内用于供氧,暂时替代心肺功能。
ECMO的使用可以使得重症ARDS患者接受充分肺休息的机械通气策略(更低的潮气量、低呼吸频率和适当的PEEP),显著降低呼吸机相关肺损伤,给医生抢回些时间去处理原发病和肺损伤,目前已成为重症ARDS的重要治疗措施。
本文首发于上海药讯公众号 作者 上海长征医院单怡
查看更多