查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





摘要
肺癌是目前发病率及死亡率最高的恶性肿瘤,是人类健康的主要威胁之一。外科手术切除或辅以围术期综合治疗是早期和部分局部晚期非小细胞肺癌(NSCLC)主要治疗手段,将可切除NSCLC的5年总生存(OS)率提高了5%。但患者生存改善不尽如人意,术后局部复发及远处转移的风险仍然较高,可切除NSCLC生存预后仍有很大提升空间。近年来,随着筛查意识的不断提高,NSCLC被大量检出,随着可切除NSCLC围术期治疗从化疗走向靶向和免疫治疗时代,亚肺叶切除和围手术期治疗在以手术为核心的NSCLC治疗中取得一定的进展,本文就近年来早期NSCLC外科领域技术及围手术期综合治疗的研究进展进行综述。
01
肺段切除研究进展
完全性肺叶切除术是早期肺癌治疗的最重要手段,目前多项指南推荐针对早期NSCLC治疗的首选术式仍为肺叶切除术。越来越多的肺部早期病变及磨玻璃样阴影(GGO)被发现,促使研究者开始探索亚肺叶切除(包括解剖性肺段切除与肺楔形切除)治疗肺部小结节的可行性。亚肺叶切除较肺叶切除理论上的优势在于保留更多有功能的肺组织,减少围手术期死亡率及并发症等;而缺点在于可能由于切除范围不足及肺门淋巴结清扫不彻底而增加术后复发及肿瘤相关死亡率。因此,关于亚肺叶切除术的适应证、安全性及应用前景仍存在争议。
1.1 亚肺叶切除能否取代肺叶切除成为早期肺癌的标准治疗
1995年,在确立肺叶切除为肺癌切除的标准术式的同年,北美肺癌研究组(LCSG)报道了一项关于分期为T1N0M0的NSCLC不同术式比较的随机对照研究,结果表明亚肺叶切除术后肿瘤相关死亡率较肺叶切除提高50%,局部复发率高于肺叶切除组3倍。但该项研究结果也存在一定局限性,即较大比例的亚肺叶切除病例为楔形切除且入组患者以实性结节为主。
国内学者的一项前瞻性研究表明,除了伏壁样腺癌,其他亚型并不适合行肺段切除,因为非伏壁样腺癌肺段间淋巴结转移率相对较高(P<0.001)。同时以欧美学者为代表的部分研究表明,肺叶切除在生存方面明显优于亚肺叶切除;而日本学者的一系列系统研究多支持早期肺癌肺段切除与肺叶切除生存数据相似。不同结果可能源于入组患者的选择不同,以日本学者为代表的临床试验入组病例多以GGO成分为主,而以欧美学者为代表的临床试验入组病例则以部分实性或实性结节为主,同时手术方式的标准化也可能是造成生存差异的原因之一。日本学者报道的单臂研究JCOG0804的生存结果显示,对于肿瘤直径≤2 cm,实性成分小于25%的肺结节,行亚肺叶切除(258例楔形切除,56例肺段切除)5年的无复发生存率高达99.7%。两项全球前瞻性多中心研究,即JCOG0802/WJOG4607L研究与CALGB140503 研究,均是针对肿瘤直径≤2 cm的NSCLC患者,对亚肺叶切除与肺叶切除的预后结果进行比较。JCOG0802/WJOG4607L研究中亚肺叶切除组仅纳入了行肺段切除的患者,而CALGB140503研究对包括楔形切除与肺叶切除的亚肺叶切除的预后结果进行比较。在今年美国胸外科协会(AATS)大会上,JCOG0802/WJOG4607L报道其生存数据,其中肺段切除组5年OS率为94.3%,肺叶切除组为91.1%(HR=0.663,95%CI:0.474~0.927),死亡风险下降34%,非劣性检验P<0.0001,优效性检验P<0.0082,肺段切除术和肺叶切除术的局部复发率分别为10.5%和5.4%(P=0.0018),两组的疾病进展比例分别是12.1%和7.9%(P=0.0214)。
肺段切除组生存期优于肺叶切除,同时更少的病例死于其他疾病,尤其是第二原发肿瘤、呼吸、心脑血管疾病等,但局部复发率较高,值得注意的是,全组患者中,实性肿瘤比(CTR)=1.0即全实性者553例(50%)。因此,基于JCOG0802/WJOG4607L的生存数据,肺段切除术可能替代肺叶切除术作为早期NSCLC(肿瘤直径≤2 cm)的标准治疗方式。
1.2 亚肺叶切除保留更多肺功能—理论和实践是否一致
亚肺叶切除的优势在于理论上可能保留更多的储备肺功能,但考虑到术后余肺功能存在明显的代偿,故目前两种手术方式对最终肺功能影响尚需进一步数据验证。一项日本回顾性研究结果表明,术后前2个月行肺段切除术患者的第1秒用力呼气容积(forced expiratory volume in one second,FEV1)和用力肺活量(forced vital capacity,FVC)恢复率均优于肺叶切除患者(均P<0.01);而在术后6个月,两组的肺功能改变则无显著差异(FVC:P=0.96;FEV1:P=0.33)。研究者进一步通过定量CT评估了两组患者术前及术后6个月肺容积及质量改变,结果显示肺叶切除后同侧非手术肺叶及对侧肺叶的功能代偿较肺段切除更加明显,这可能是两种手术方式6个月肺功能无显著差异的主要原因。另一项纳入16项研究的荟萃分析显示,在术后最初2个月及术后12个月,肺段切除组FEV1较术前减少9%~24%及3%~13%,其减少量均较肺叶切除组少,但随着时间的推移影响逐渐减小。
JCOG0802/WJOG4607L也报道了肺段切除术后6个月和1年的FEV1.0 L中位数下降率分别为10.4%和8.5%,明显优于肺叶切除术的13.1%和12.0%(P<0.000 1和P<0.0001),意味着肺段切除保留了更多的肺实质,在术后远期肺功能恢复上具有优势,但尚未达到试验设计的10%差异。综合以上研究,肺段切除的肺功能保留及恢复在短期内确实较肺叶切除更具优势,但随着时间的推移,同侧及对侧肺功能的代偿将逐渐缩小两组间肺功能的差异,6~12个月后两组的肺功能则可能无显著差异。此外,肺段切除肺实质的程度、切除肺段的位置和数目也会影响肺功能的保留。
1.3 亚肺叶切除与肺叶切除的安全性比较
临床中多主观认为亚肺叶切除与肺叶切除相比安全性应该更好。针对亚肺叶切除与肺叶切除的效果比较,JCOG0802/WJOG4607L研究与CALGB140503研究,分别于2019年和2018年报道了安全性数据,两项研究的结果均显示,亚肺叶切除和肺叶切除的围手术期并发症发生率及死亡率无显著性差异,并非以往认为的亚肺叶切除的并发症发生率及死亡率低于肺叶切除;更令人意外的是,在 JCOG0802研究中,肺段切除组的出血量稍多(P=0.012),并且漏气及脓胸的发生率高于肺叶切除组(P=0.040);而肺叶切除组更多的病例死于其他疾病,尤其是第二原发肿瘤、呼吸、心脑血管疾病等,其原因尚不明确,因此,仍需要等待JCOG0802研究的进一步分层分析,系统评估亚肺叶切除的安全性。
1.4 肺段切除“个体化”淋巴结清扫是否可行
肺癌手术淋巴结清扫是术后评估肿瘤分期,影响肺癌患者预后的重要因素。一项大样本回顾性研究[5]结果显示,肺叶特异性淋巴结清扫可以获得与系统性淋巴结清扫相似的5年OS率(81.5%对75.9%),且能降低并发症的发生率。很多学者认为GGO为主的肺癌是一类特殊类型的肺癌,常表现为惰性,很少会发生侵袭及远处转移。
含GGO成分的肺癌预后往往较好,所以迄今为止仍未有针对GGO如何进行淋巴结清扫的研究;同时JCOG0802研究也暂未报道淋巴结清扫的情况。近期研究均提示,微浸润腺癌以及贴壁样为主型浸润性腺癌均未见淋巴结转移。因此,肺段淋巴结清扫应根据术前影像学表现、术中冰冻病理类型以及淋巴结情况,采取“个体化”清扫方式,从而达到术中创伤最小化及术后生存期最大化的目的。
02
辅助靶向治疗研究进展
表皮生长因子受体酪氨酸激酶抑制剂(epidermal growth factor receptor-tyrosine kinase inhibitors,EGFR-TKIs)开启了肺癌精准治疗的时代,显著地提高了晚期EGFR敏感突变NSCLC患者的生存时间。EGFR-TKIs能否替代化疗成为可手术NSCLC患者围手术期治疗的优选治疗方案,以及如何实现围手术期精准治疗成为近年来探索的热点。
2.1 无病生存期获益可以转化为OS获益
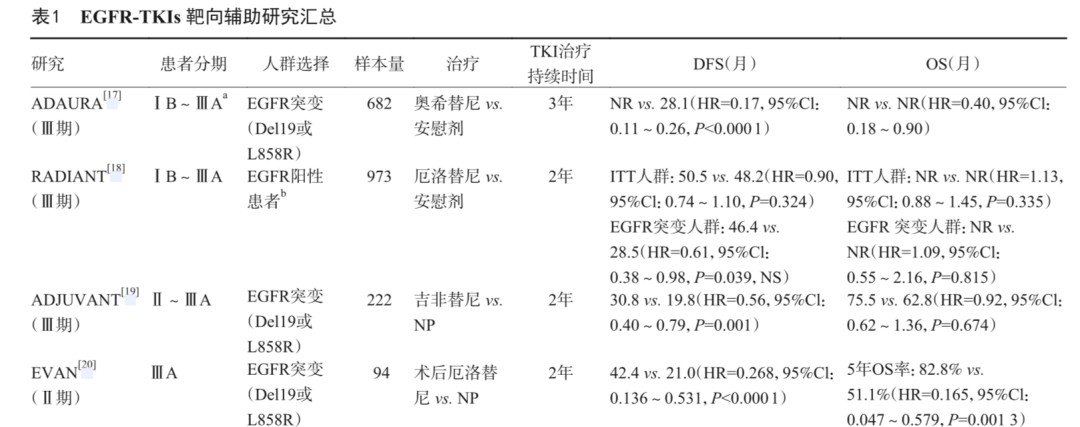
多项随机对照研究结果显示,EGFR-TKIs对比安慰剂或化疗辅助治疗EGFR敏感突变NSCLC患者能显著延长无病生存期(disease free survival,DFS)(表1)。尽管各项研究在研究人群、治疗药物、对照设置存在差异,但结果一致证实,EGFR-TKIs辅助治疗能显著延缓患者术后肿瘤复发。由于辅助治疗的研究周期长,多个研究持续长达10年以上,DFS的获益能否转化为OS获益一直备受争议。
OS获益不仅需要长期随访,还受整体肿瘤治疗模式变迁的影响,所以,OS是否是评判辅助治疗获益的必须指标,有待进一步商榷。EVAN研究为厄洛替尼对比化疗辅助治疗的随机对照Ⅱ期研究,中位随访33.3个月,2年的DFS率分别为81.35%和44.62%(HR=0.27,95% CI:0.14~0.53,P<0.001),厄洛替尼组中位OS为84.2个月 (95% CI:78.1~NR) ,而化疗组为61.1个月(95% CI:39.6~82.1),5年OS率分别为84.8% 和51.1% ,ⅢA期患者术后辅助厄洛替尼可获得明显的生存优势。
ADAURA研究因奥希替尼对比安慰剂辅助治疗获益显著而提前两年揭盲,中位随访22.1个月,2年DFS率分别为90%和44%(HR=0.17,95% CI:0.11~0.26,P<0.001);OS为非主要研究终点,尽管数据的成熟度仅为5%,已可以观察到获益趋势(HR=0.4,95% CI:0.18~0.90),奥希替尼辅助治疗显示出OS获益趋势,但仍有待长期随访结果。ADJUVANT研究纳入Ⅱ~ⅢA期患者,DFS(HR=0.56,95% CI:0.40~0.79)获益显著,虽然两组之间OS无显著差异,却获得了高于以往研究的OS。
综上,DFS获益对于手术患者是非常重要的评估指标,延缓术后复发不仅提示能有更长的OS,同时有效保证了患者的生存质量。EVAN研究更新的OS数据也体现了肺癌患者整体生存的大幅提升,为EGFR敏感突变NSCLC患者的术后辅助治疗提供更优选择。

2.2 更容易从辅助靶向治疗中获益的患者人群
早期开展的多个研究未进行EGFR突变筛选,总人群中辅助靶向治疗的探索多以失败告终。
RADIANT研究的突变亚组分析提示,EGFR敏感突变是TKIs辅助治疗获益的首要因素。而近些年几个达到主要研究终点且获得成功的研究均在入组时进行了EGFR突变筛选,所以具有EGFR敏感突变NSCLC患者,是EGFR-TKIs术后辅助靶向治疗最明确的获益人群。
RADIANT、ADJUVANT和EVAN研究均为一代TKI对比化疗辅助治疗NSCLC的临床研究。在EGFR敏感突变亚组分析中,RADIANT研究涵盖了Ⅰ~ⅢA期的患者,DFS的HR为0.61(95% CI:0.38~0.98);ADJUVANT研究纳入Ⅱ~ⅢA期患者,DFS的HR为0.56(95% CI:0.40~0.79);聚焦ⅢA期患者的EVAN研究,DFS的HR为0.268(95% CI:0.136~0.531);三项研究的结果发现ⅢA期患者表现出更大的OS及DFS获益。
针对三代TKI的ADAURA研究涵盖了ⅠB~ⅢA期的患者(主要终点为Ⅱ~ⅢA期),不同分期的亚组分析显示,患者TNM分期越高,获益越大。综上,ⅠB期患者在辅助靶向治疗研究中没有被设为主要研究终点,同时获益有限,辅助靶向治疗的证据不够充分,辅助靶向治疗不适用;Ⅱ~ⅢA期患者可从辅助靶向治疗中获益,特别是ⅢA期患者获益更大,是最佳适应证。
ADJUVANT、EVAN和ADAURA研究均探索了EGFR不同突变亚型中辅助靶向治疗后DFS获益的亚组分析,结果显示EGFR 19外显子缺失和21外显子突变两种亚型均可从辅助靶向治疗中获益,其中EGFR 19外显子缺失较21外显子突变患者DFS获益趋势更明显,但无差异性差异。
2.3 辅助靶向治疗的最佳治疗时长
RADIANT、SELECT、EVAN和ADJUVANT研究均设计TKIs辅助治疗时长为2年,ADAURA研究中奥希替尼辅助治疗时长为3年。以上研究均观察到DFS的显著获益。ADJUVANT事后分析发现,辅助治疗时间≥18个月相对于辅助治疗时间<18个月,患者DFS获益更大(HR=0.38,95%CI:0.22~0.66)。目前辅助靶向治疗时长尚无标准,可以参考不同TKIs晚期一线治疗出现耐药的时间,如一代TKIs耐药时间约10~13个月,而三代TKIs耐药时间约19个月;同时还要参考ⅢA期手术后DFS时间,应尽可能超越DFS时间。所以建议辅助靶向治疗的时间应为2年,不应短于18个月,但也不应无限期使用,停药时间需兼顾患者的耐受性和TKIs耐药的时间。
2.4 辅助靶向治疗或辅助化疗序贯靶向治疗的策略探讨
ADJUVANT、EVAN研究为直接辅助靶向策略,而RADIANT、ADAURA研究允许辅助化疗后序贯靶向治疗,哪种策略更好值得临床关注。
ADAURA研究中未接受辅助化疗即开始奥希替尼治疗的患者(45%)和辅助化疗后序贯奥希替尼治疗的患者(55%)的结果均显示奥希替尼有效,且获益相似;未接受辅助化疗的患者ⅠB期的比例更高。ADJUVANT研究进一步分析了吉非替尼辅助治疗组和化疗辅助治疗组进展后靶向治疗的情况,结果显示吉非替尼辅助治疗组较辅助化疗组进展后对TKIs治疗表现出更高的反应率和更长的OS,提示从患者的全程管理角度分析,辅助靶向治疗较辅助化疗序贯靶向的治疗策略有更大的OS获益,特别是EVAN研究中术后直接进行靶向治疗,生存获益程度十分显著,提示对于具有EGFR敏感突变NSCLC患者术后应直接行辅助靶向治疗。此外,辅助靶向治疗不可忽视的优势还有生活质量更高、口服更便捷、不需要住院、节约医疗资源等。
03
围手术期免疫治疗研究进展
免疫检查点抑制剂为代表的免疫治疗开启了肺癌治疗的新纪元,彻底改变了晚期NSCLC的固有治疗模式。晚期肺癌的5年OS率由原来不足5%提高至23.2%~31.9%,已成为NSCLC一线和二线的标准治疗。NSCLC新辅助免疫治疗在近年也逐渐崭露头角,多个新辅助免疫治疗的探索性研究公布了早期数据,我们看到了围手术期免疫治疗的巨大潜力,同时也意识到尚有很多问题有待进一步研究和验证。
3.1 免疫治疗单药、双免疫治疗或免疫治疗联合化疗的策略探索
目前已公布数据的NSCLC新辅助免疫治疗研究主要采用三种治疗模式:免疫治疗单药方案、双免疫治疗联合方案和免疫联合化疗方案。
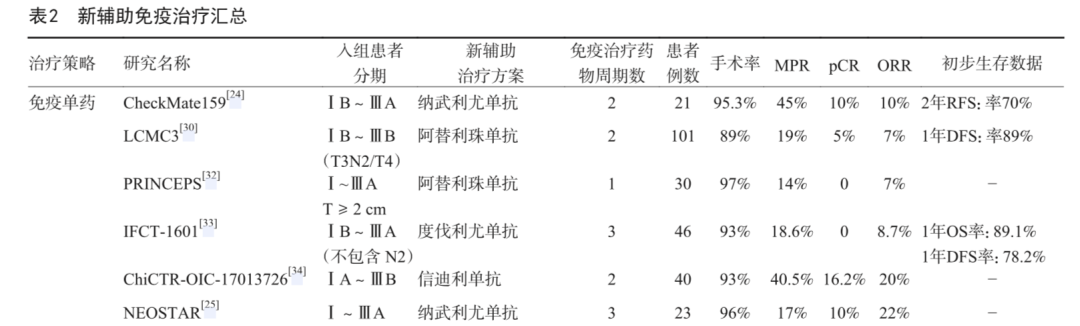
CheckMate159研究首次打开了NSCLC新辅助免疫治疗模式探索的大门。21例患者术前接受纳武利尤单抗2个周期的治疗,主要病理缓解(major pathologic response,MPR)率为45%;此外,阿替利珠单抗、度伐利尤单抗、信迪利单抗单药新辅助治疗的Ⅰ/Ⅱ期研究显示,MPR率为18.6%~40.5%。
NEOSTAR研究同时探索了纳武利尤单抗单药与纳武利尤单抗联合ipilimumab(CTLA-4抗体)双免疫新辅助治疗在可切除NSCLC患者中的疗效的随机对照Ⅱ期研究,其中双免联合组客观缓解率(objective response rate,ORR)为19%,MPR率为33%,病理完全缓解率(pathological complate response,pCR)为38%,纳武利尤单抗单药治疗组ORR为22%,MPR率达到17%,pCR 率达到10%。
这些小样本研究均证实了新辅助免疫治疗的抗肿瘤活性,但是不同的药物、不同的研究,单药免疫新辅助治疗的MPR率波动较大;而双免疫新辅助治疗似乎并未带来更大获益,同时可能带来更大免疫相关不良反应的风险。
NADIM研究[26]纳入可手术ⅢA期患者,术前使用纳武利尤单抗+紫杉醇+卡铂三个周期的新辅助治疗,结果MPR率达83%,pCR率达71%。SAKK16/14研究探索了化疗序贯免疫的新辅助模式,纳入68例ⅢA期患者,MPR率达到60%。根据肿瘤的退缩程度和安全性综合考量,目前免疫治疗联合化疗可能是潜在的最佳模式。
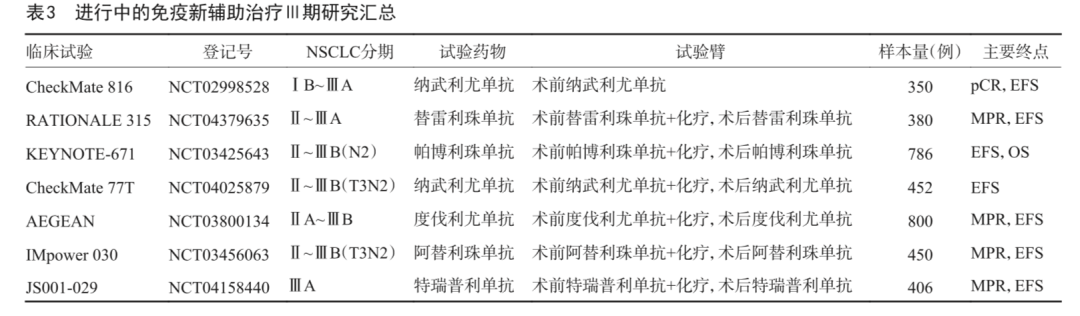
有多项正在进行的Ⅲ期临床研究采用了免疫治疗联合化疗的治疗模式(CheckMate 816、KEYNOTE-671、RATIONALE-315等),期待这些研究带来进一步的验证。
3.2 新辅助免疫治疗的最佳时长
近期,Liu等通过小鼠动物模型发现,术前免疫治疗的时间会影响负瘤小鼠的生存。过长或过短的术前免疫治疗均可能对疗效产生影响。目前新辅助免疫治疗临床研究的术前用药周期不一致,在2~4个周期不等,单药新辅助治疗多采用2个周期,化疗联合免疫治疗多采用3~4个周期,这主要是基于围手术期化疗的标准治疗为3~4周期的规定,新辅助免疫治疗研究将术后化疗全部前移至术前,采用3~4个周期新辅助联合治疗,以达到最佳的肿瘤退缩及肿瘤抗原暴露。原发肿瘤抗原的暴露会增强肿瘤特异性T细胞反应的程度和持续时间。
3.3 新辅助免疫治疗对手术的影响
新辅助免疫治疗带来显著疗效提升的同时,免疫治疗对手术的潜在影响同样值得关注。在CheckMate 159、LCMC3和NEOSTAR研究中发现,新辅助免疫治疗后未延迟实施手术,尽管部分医生判定手术难度存在一定程度的提升,但各项研究均未显示围手术期并发症有显著增加。与新辅助化疗研究数据进行横向比较,免疫联合化疗的新辅助方案可以进一步提高缓解率。因此对于可手术的NSCLC,尤其是对于局部晚期患者,肿瘤的退缩和淋巴结降期可降低手术难度。从现有数据来看,新辅助免疫治疗对手术实施影响较小,总体可控。
3.4 如何选择新辅助免疫治疗临床试验的研究终点
DFS和OS是肺癌外科临床试验的主要研究终点,但均需多年随访才能获得成熟数据。近期疗效评估终点如pCR、MPR是否可以作为替代研究终点,仍在探索过程中,如果有更多的证据支持,可以大幅度地加快新辅助治疗模式优化进程。在既往的化疗时代,pCR在肺癌中较为罕见,但约20%的化疗患者可以达到MPR。因此,MPR便成为NSCLC一个潜在的替代研究终点。
2014年,安德森肺癌合作研究组的发表了专家提案,提出MPR可以作为可切除肺癌新辅助治疗研究的替代终点。如今在免疫联合化疗的新辅助模式下,pCR和MPR均有了显著的提升,这使得两者均成为潜在的替代研究终点。在目前的新辅助免疫研究中,随访时间相对较短,尚未有长期生存有效数据报道,pCR和MPR仅应用于临床试验中,尚未应用于临床,未来尚需进一步的长期随访数据验证MPR和pCR作为替代研究终点的可行性。
全球Ⅲ期临床研究CheckMate 816已在近期宣布达到pCR的主要研究终点,这是NSCLC新辅助免疫治疗一项里程碑式的跨越,期待正在进行的和即将开展的临床研究对以上问题进行进一步的验证和更深层次探索,为新辅助免疫治疗的合理规范的应用提供依据及指导(表2,表3)。

04
结语
回望NSCLC的外科治疗进展,不难看到两个关键词:“精准”和“综合”。
随着影像技术的进步,如今对于≤2 cm甚至更小的结节和GGO也可以准确识别判断,以实现对于目标肺段的精准切除,我们对于早期NSCLC已经能够做到更早识别、更准判断、更精确治疗。
对肿瘤驱动基因及免疫微环境的不断深入认识推动了新的治疗药物和治疗模式的涌现,外科治疗也不再只靠一把手术刀。如何通过更加精准的围手术期治疗,提高患者的整体生存时间和生存质量已经成为外科医生需要关注的重要课题。
本文提及的诸多临床问题,可能目前的循证医学证据尚不能带给我们确切的答案,期待未来的转化研究和临床试验对这些问题进行更深层次的探索。新的治疗模式将为可手术早期和局部晚期NSCLC患者提供更多精准化治疗,给患者的长期生存带来更多希望。
End
来源:中国肿瘤临床

查看更多