查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





2025年11月19—22日,由中华医学会、中华医学会糖尿病学分会主办,陕西省医学会承办的中华医学会糖尿病学分会第二十七次学术会议在古都西安举行。
本次大会以“智慧引领、协同创新、规范管理,赋能基层”为主题,聚焦糖尿病领域的最新研究进展和实践经验,开展了广泛而深入的学术交流。
本报特别邀请中南大学湘雅二医院周智广教授,从机制研究到临床实践,对 1 型糖尿病诊疗进展进行深入探讨,为行业传递前沿思路与实践方向。
请您结合团队研究成果,谈谈近年来1型糖尿病发病机制研究取得了哪些新突破。

周智广教授
中南大学湘雅二医院
作为中南大学湘雅二医院糖尿病免疫学教育部重点实验室,近年来,我们致力于推动临床研究与基础研究相辅相成、协同共进,特别是在自身免疫相关 T 细胞、B 淋巴细胞及天然免疫中的巨噬细胞、单核细胞参与 1 型糖尿病发病机制的研究领域取得了系列新发现。
在 T 细胞研究方面,我们发现 CD226+ T 细胞亚群与 1 型糖尿病进展密切相关:该细胞亚群的数量与胰岛 β 细胞功能(以 C 肽水平为评估指标)呈负相关,即细胞数量越多,胰岛功能越差,这一现象在新发 1 型糖尿病患者中尤为显著;在非肥胖糖尿病(NOD)鼠动物模型中也得到了一致验证——CD226+ T 细胞亚群数量越多,胰岛 β 细胞损伤、胰岛炎严重程度及疾病进展速度均明显增加,明确了该细胞亚群在 1 型糖尿病发病中的致病作用。
在 B 淋巴细胞研究中,我们观察到类似规律:CD226+ B细胞亚群的数量同样与新发 1 型糖尿病患者的胰岛 β 细胞功能受损程度相关,且在 NOD 鼠自身免疫性糖尿病模型中呈现一致的病理特征,提示CD226+ B细胞亚群亦参与了 1 型糖尿病的发病过程。
基于上述发现,我们进一步开展了干预研究:以 CD226 分子为免疫调节靶点,应用抗 CD226 单克隆抗体进行治疗,不仅可减少CD226+ T/B 淋巴细胞亚群的数量并调控其功能,且在 NOD 鼠模型中预先使用该抗体,能有效降低 1 型糖尿病的发病率,同时显著改善模型鼠的血糖控制水平。
总体来说,临床证据与动物实验结果均证实,CD226+ T 细胞亚群及 B 细胞亚群共同参与了 1 型糖尿病的发病机制,而抗 CD226 单克隆抗体的干预效果,进一步印证了 CD226 分子及相关细胞亚群作为 1 型糖尿病治疗靶点的潜在价值。
在您看来,我国针对1型糖尿病开展精准诊疗实践过程中,最为关键的举措是什么?

周智广教授
中南大学湘雅二医院
1 型糖尿病精准诊疗的核心体现在“诊断分型、早期筛查、早期干预”三大维度。
胰岛自身抗体是诊断与鉴别诊断的核心标志物。对于一个新发糖尿病患者,通过检测胰岛自身抗体可早期明确是否为自身免疫性 1 型糖尿病,尤其针对急性起病或表现为 “新诊断糖尿病” 的人群,若不借助抗体检测,难以鉴别其是否为自身免疫的1 型糖尿病。因此,胰岛自身抗体检测对早期诊断及鉴别诊断具有重要价值。
在高危人群的早期筛查方面,目前已明确 3 类重点人群:① 1 型糖尿病患者的一级亲属(如父母、子女、兄弟姐妹);② 自身免疫病患者,如合并自身免疫性甲状腺疾病(Graves病、桥本甲状腺炎等)的人群;③ 携带遗传易感基因或具有 1 型糖尿病遗传风险评分(GRS)高风险的普通人群。
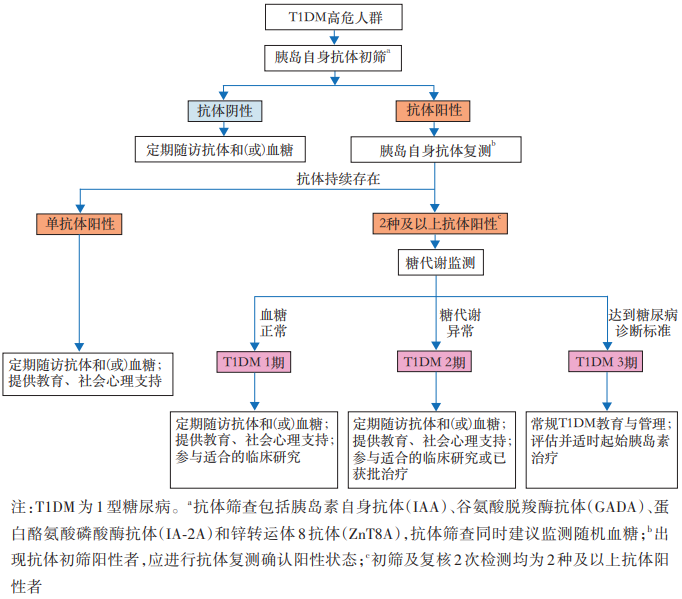
1 型糖尿病高危人群的筛查流程
对于 1 型糖尿病一级亲属,若筛查发现 2 种及以上胰岛自身抗体阳性,可判定为亚临床期 1 型糖尿病。其中,血糖完全正常者为亚临床 1 期;已进入糖尿病前期者为亚临床 2 期。这两期均有进展为临床期 1 型糖尿病的风险——数据显示,亚临床 2 期患者 5 年内进展率达 75%,亚临床 1 期患者 5 年内进展率约 45%。
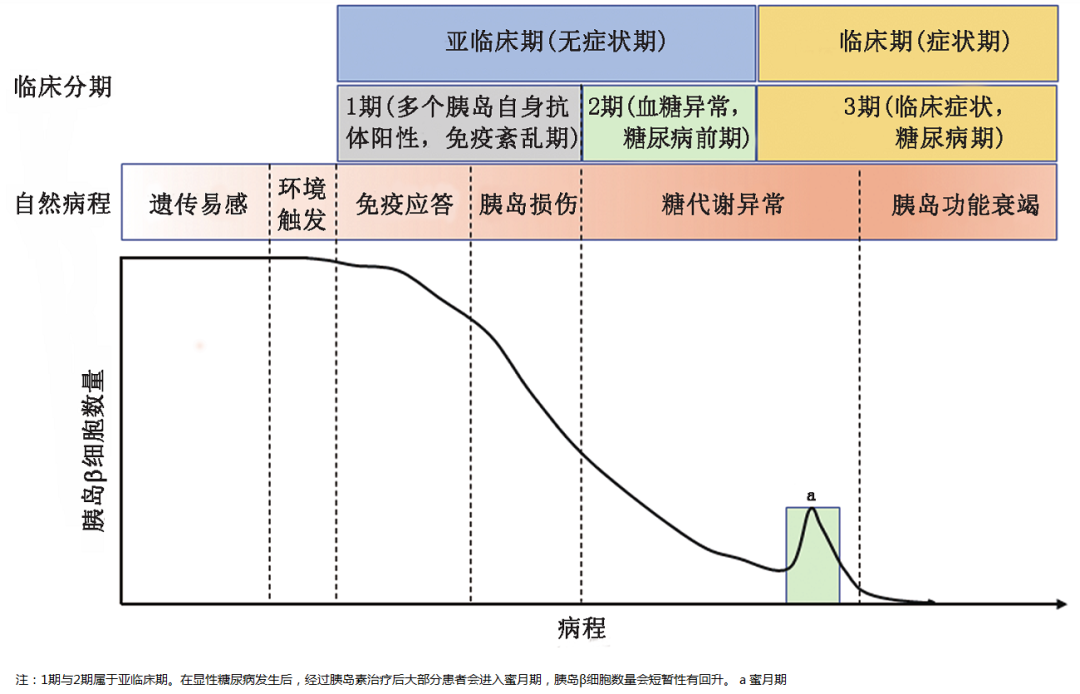
1 型糖尿病的自然病程与临床分期示意图
此外,需要注意的是,约 90% 的新发 1 型糖尿病患者无家族史,因此针对普通人群的遗传易感基因筛查尤为重要,可通过 HLA 基因检测、1 型糖尿病GRS等方式识别高危个体,再进一步联合胰岛自身抗体检测,形成 “基因筛查 + 抗体验证”的筛查模式。
早期筛查的核心意义在于改善预后,即通过对高危人群的早期识别、监测及健康管理教育,可显著降低其进展为临床 1 型糖尿病时酮症酸中毒的发生率,同时优化长期预后。这一理念已得到广泛认可,国际上愈发强调早期筛查的重要性,国内也已形成共识 ——《中国 1 型糖尿病高危人群筛查、监测与管理专家共识(2024版)》明确主张通过早期筛查、监测、教育及规范管理,实现 1 型糖尿病的早期识别,避免以酮症酸中毒为首发表现,进而提升治疗效果与预后水平。
在干预策略方面,目前我国已批准 CD3 单克隆抗体用于成人和 8 岁及以上儿童 1 型糖尿病 2 期患者,可显著延缓其进展为 3 期的发病时间,平均延缓时长接近 3 年,部分病例最长延缓时间达 8~10 年。这进一步支持了“早筛早防”的重要性,通过早期干预不仅能延缓 1 型糖尿病发病,还可降低发病时的病情严重程度,进一步改善患者长期预后。
GLP-1 RA在1型糖尿病治疗中有哪些应用价值?

周智广教授
中南大学湘雅二医院
GLP-1 RA 在 1 型糖尿病患者中的应用已开展相关探索。目前,一些回顾性研究及前瞻性研究数据显示,其在超重和(或)肥胖的 1 型糖尿病患者中可带来代谢获益,包括改善血糖控制、减轻体重以及减少胰岛素使用剂量。
此外,最新研究发现 GLP-1 受体本身是一个负性的免疫检查点。GLP-1 RA兼具免疫调节作用,通过激活 GLP-1 受体介导负向免疫调控,从而减弱异常免疫反应。
基于上述代谢调控与免疫调节的双重潜在作用,GLP-1 RA 在 1 型糖尿病中的应用价值值得进一步挖掘,尤其对于新发 1 型糖尿病患者以及仍保留一定胰岛 β 细胞功能的 1 型糖尿病患者。其临床获益潜力需要更多高质量循证医学证据予以证实,以明确其在该人群中的应用前景与定位。
编辑 | 中国医学论坛报社夏天整理
审核 | 中南大学湘雅二医院周智广教授
查看更多