查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





↑↑↑
点我一键到达清单列表
讨论二:患者第三次入院,是隐球菌感染未控制?还是继发感染? |
专家讨论
陈云峰教授:
这例患者处于免疫抑制状态,隐球菌荚膜抗原水平较高,存在全身播散风险。我们曾经接诊过隐球菌感染患者,呈亚急性/慢性播散,全身淋巴结肿大,隐球菌性脑膜炎,患者结局很差。所以,针对这例患者,我个人首先考虑隐球菌播散。我们还收治过一例系统性红斑狼疮合并呼吸衰竭患者,患者插管上呼吸机,NGS结果显示阴性,可能是由于当时未专门针对隐球菌进行破壁处理,胸部CT可见双下肺有空洞样和条索样改变以及实变。但患者并无其他特殊病原体感染,经过抗隐球菌治疗后效果很好。其次,这类患者还常见肺孢子菌感染,急性期使用激素后病情会得到缓解,但随着激素的减量,患者病情会出现反复。如果是肺孢子菌肺炎,患者后续将面临纵隔气肿。另外,患者胸部CT可见肺上叶空泡样改变,加之患者处于免疫抑制状态,还考虑马尔尼菲篮状菌感染。EB病毒和巨细胞病毒在免疫抑制患者肺部很少引起空洞,所以不考虑病毒感染。我们中心的经验是积极进行气管镜检查,并行NGS检测。
宋立强教授:
这是一例天疱疮合并免疫抑制患者,本身存在感染风险,尤其是当肺部出现病变时,需要考虑是天疱疮继发的间质性肺炎还是继发感染。患者三次入院,隐球菌荚膜抗原始终阳性。第二次入院胸部CT可见多发结节伴坏死空洞和条索影,经过治疗,影像学快速进展,我也倾向于细菌性感染。第三次入院的胸部CT表现为两肺弥漫性间质性改变,但皮肤新发水疱,有脓性分泌物。我个人认为此时不考虑隐球菌感染。因为患者一直在使用伏立康唑治疗,无论预防性还是针对性目标治疗。从文献报道来看,隐球菌感染影像学多表现为多发结节,偶尔伴空洞。但该患者目前是弥漫性间质性改变,靠近胸膜的结节,所以从影像学分析患者也不符合肺孢子菌肺炎。如果将患者皮肤改变和肺部改变相结合,且患者免疫功能低下,需考虑可能为奴卡菌感染。我们中心也收治过免疫功能正常和免疫功能低下的奴卡菌感染患者,胸部CT多见多发结节伴空洞。奴卡菌最常见肺部感染,但如果经血流播散,脑部、肾脏、皮肤等均可受累。排除细菌感染、隐球菌感染、病毒感染、肺孢子菌感染,结合患者目前的临床和影像学表现,较为符合奴卡菌感染。
秦志强教授:
目前来看,患者淋巴细胞计数偏低。从影像学来看,不符合典型肺孢子菌感染表现。此外,我认为“隐球菌感染未控制”的可能性较小。我更倾向于肺孢子菌感染,因为患者CD4+T细胞水平较低,典型的肺孢子菌感染在影像学上会表现为磨玻璃影。所以综合患者各项检查结果和表现,我倾向于肺孢子菌肺炎。
入院诊断
急性呼吸衰竭;
肺隐球菌病;
重症肺炎;
丹毒;
天疱疮;
慢性支气管炎;
低丙种球蛋白血症;
低蛋白血症;
贫血。
治疗经过
治疗方案
两性霉素B 25 mg qd,更昔洛韦250 mg q12h,替加环素100 mg q12h。
对症治疗:补液,多巴胺升压,降温,申请输血。
病情变化
2020年6月29日入室当天,夜间19:55左右发热,最高体温40℃,呼吸急促,心率波动在150次/min,收缩压波动在140~160 mmHg,指脉氧饱和度波动在75%~88%。
血气示氧分压43 mmHg,遂行气管插管。SIMV:PS 16,PC 18,RR 16,PEEP 5 cmH2O,FiO2 90%。
2020年7月7日送检血培养:结果阴性。
入室第2天,予支气管镜检查,见较多黄白色痰,送检病原学检查并行肺泡灌洗液mNGS。
抽吸脓液送检培养。
病原学检查
2020年7月2日(入院第4天)肺泡灌洗液NGS(DNA)回报:巴西奴卡菌,人疱疹病毒5型(图10)。
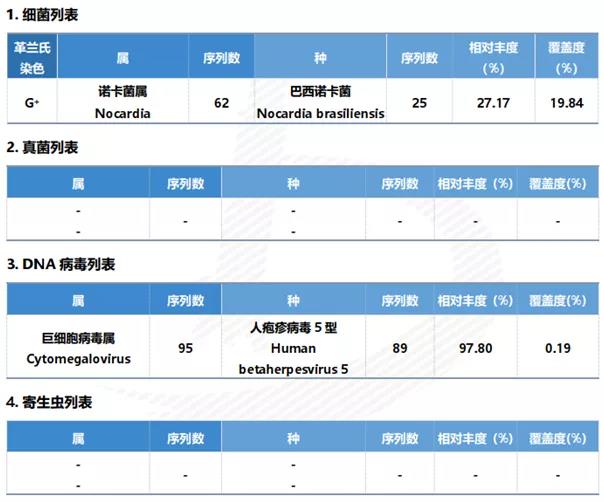
图10 肺泡灌洗液NGS检测
调整治疗方案为:两性霉素B 25 mg qd,更昔洛韦250 mg q12h,替加环素100 mg q12h,哌拉西林他唑巴坦4.5 g q6h,复方磺胺甲噁唑0.96 g q8h。
水疱脓性分泌物细菌培养,弱抗酸染色阳性。药敏结果提示青霉素耐药,复方新诺明敏感。2020年7月3日D5脓液培养/质谱分析回报:巴西奴卡菌。
目标治疗
治疗方案:积极引流;两性霉素B 25 mg qd,亚胺培南西司他丁钠1 g q6h,复方磺胺甲噁唑0.96 g q8h。停用更昔洛韦、替加环素和哌拉西林他唑巴坦。
实验室检查—指标改善
血常规+CRP+PCT(2020年7月13日):WBC 5.84×109/L,NEU 5.10×109/L(↑),Hb 88 g/L(↓),PLT 164×109/L,CRP 68.8 mg/L(↑),PCT 0.36 ng/ml。
肝肾功能(2020年7月14日):未见明显异常。
血气分析(2020年7月14日):FiO2 50%,pH 7.48(↑),PaO2 90 mmHg,PaCO2 42 mmHg,乳酸1.1 mmol/L(氧合指数180 mmHg)。
IL-6(2020年7月13日):52.570 mg/L。
隐球菌荚膜抗原检测(2020年7月17日):弱阳性。
降阶梯治疗和脓液引流
2020年7月14日起,患者病情逐步好转,拔除气管插管;右膝关节下方红肿较前稍消退;右下肢水疱数量较前增多,部分结痂,左手腕、双肩部有散在红色脓疮,部分结痂。抽吸引流脓液,并给予患者头孢哌酮舒巴坦3 g q8h,复方磺胺甲噁唑0.96 g q6h。停用两性霉素B和亚胺培南西司他丁钠。体温从高热状态逐渐下降并维持在正常水平(图11),氧合逐渐改善(图12)。2020年7月15日胸部CT示:两肺弥漫性病变,较6月25日进展,仅左肺上叶不规则片状高密度影伴支气管充气征,范围缩小(图13)。
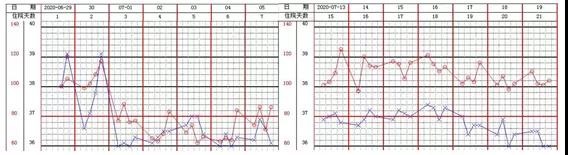
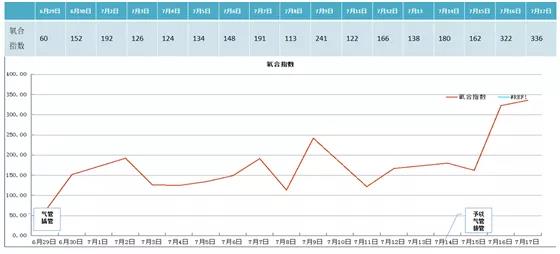
图12 患者氧合变化情况
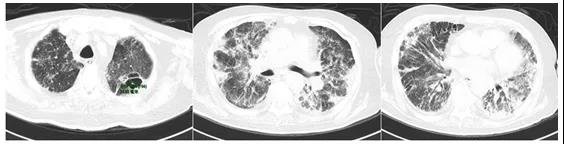
图13 患者胸部CT(2020年7月15日)
出院诊断
急性呼吸衰竭;
系统性奴卡菌病;
肺隐球菌病;
重症肺炎;
天疱疮;
慢性支气管炎;
电解质紊乱(低钾,低钠)。
随访
予以口服复方磺胺甲噁唑0.96 g q8h;伏立康唑200 mg q12h治疗。辅以持续康复,患者咳嗽气喘症状较前明显好转,体温正常。
分别于2020年8月31日和12月1日复查胸部CT示:两肺弥漫性病变逐渐吸收好转(图14)。
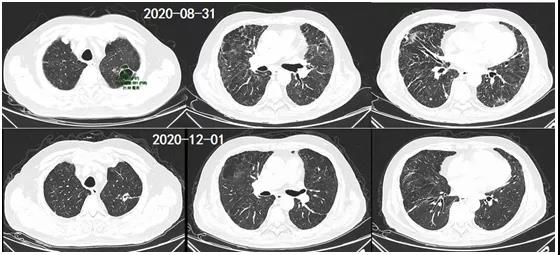
图14 随访患者胸部CT
小结
SCAP患者需入住ICU治疗,死亡率高;早诊断,早治疗是关键。
初始经验性抗菌药物的合理使用能够改善患者预后。
建议早期、广谱联合使用抗菌药物,明确病病原体后降阶梯治疗。
重症脓毒症和感染性休克需要强力、有时效的干预措施,这些干预包括早期直接干预及其他脓毒症相关的支持措施的实施。
专家总结
|
来源 重症肺言 作者 江苏省人民医院呼吸与危重症医学科 孙文逵
查看更多