查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:兰州大学第二医院 赵睿 张岭漪
一、病例基本信息
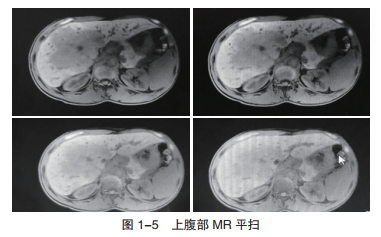
患者,男,46岁,因“右上腹不适2个月,加重伴胀痛20天”于2017年10月10日入院。患者于入院前2个月无明显诱因出现右上腹不适,吸气时加重,未给予高度重视故未进行相应的诊治。入院前20天患者在明显诱因下突然出现上腹部不适症状加重,并伴有明显腹部胀痛及乏力,故急诊就诊于当地医院。当地医院检查结果:①肝功能:ALT 19 U/L,AST 24 U/L,TBIL 20.97 μmol/L,DBIL 6.2 μmol/L;②腹部超声:肝脏占位并肝内多发病变,胆囊炎;③腹部MR平扫(图1-5):肝脏MR平扫提示肝脏巨大占位侵及肝包膜,并肝内多发病变;④肿瘤指标检查:AFP 0.602 ng/ml;癌胚抗原(CEA)0.563 ng/ml。
【既往史】
否认肝炎、结核病史及密切接触史。否认手术及食物药物过敏史,有车祸史(发病前1年)、输血史。
【个人史】
无血吸虫病疫水接触史,无地方病或传染病流行区居住史,无毒物、粉尘及放射性物质接触史,有吸烟史,有饮酒史10余年(具体剂量不详,有多次醉酒情况)。
【入院查体】
体温(T)36.2℃,脉搏(P)60次/分,呼吸(R)18次/分,血压(BP)98/65 mmHg。全身皮肤、巩膜无黄染,有肝掌,无蜘蛛痣,左眼失明。腹壁未见腹壁静脉曲张,右上腹压痛,肝区叩击痛阳性,无反跳痛;肝肋下3横指,边缘较钝,质较硬,有压痛;脾未触及,移动性浊音阴性,肠鸣音正常。双下肢无凹陷性水肿。
【辅助检查】
(1)血常规:WBC 4.15×109/L,中性粒细胞计数(Neu)2.18×109/L(Neu% 0.53%),淋 巴 细 胞 计 数(Lym)1.3×109/L(Lym% 0.31%),单核细胞计数(MO)0.31×109/L(MO% 0.08%),嗜酸性细胞计数(EO)0.31×109/L (EO% 0.08%),Hb 184 g/L,PLT 116×109/L。
(2)尿常规:隐血(BLD)阴性,蛋白阴性,尿胆原(URO)33 μmol/L,WBC 1.8个/μl,红细胞(RBC)4.1个/μl,细菌189.5个/μl。
(3)生化检查:ALT 24 U/L,AST 24 U/L,GGT 30 U/L,ALP 147 U/L,TP 73.1 g/L,ALB 40.2 g/L,TBIL 10.5 μmol/L,DBIL 4.5 μmol/L,胆固醇(CHO)3.53 mmol/L,三酰甘油(TG)1.02 mmol/L;余血糖、肾功能、电解质、心肌酶均正常。
(4)常规止凝血:凝血酶原时间(PT)12.3 s,PTA 79.3%,国际标准化比值(INR)1.02,纤维蛋白原(FIB)3.46 g/L;
(5)瞬时弹性成像技术(FibroScan):45 kPa。
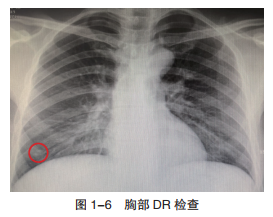
(6)胸部数字化X线摄影术(digital radiography,DR)检查:右肺下野外带结节影(图1-6)。
二、临床讨论
第一次临床讨论:入院初步考虑?进一步处理?
【总结病史特点】
(1)患者中青年男性,因渐进性腹部胀痛,突发加重就诊时才发现肝脏巨大占位。
(2)既往有大量饮酒史、车祸史、输血史,有肝掌,有进行性肝肿大及右上腹胀痛。
(3)外院腹部超声及肝脏MR平扫提示肝脏巨大占位侵及肝包膜并肝内多发病变,考虑纤维板层性肝癌、肝脏结核(干酪样坏死);我院放射科胸部DR提示右肺下野外带结节影,考虑有无转移,建议CT检查;我院肝病科入院查FibroScan值高;我院肝病科入院检查血常规、肝脏生化指标、凝血指标基本正常。
【初步诊断】
①右上腹部胀痛:肝脏占位性病变、原发性肝癌?合并肝内转移?合并肺转移?肝脏结核(干酪样坏死)?肝脓肿? 外伤性肝血肿(包裹型)?;
②慢性胆囊炎;
③酒精性肝病?
④慢性病毒性肝炎?
【进一步检查】
HBsAg阴性,Anti-HBs 阳性,抗-HCV阴性,Anti-HIV 阴性,TP-ELISA阴性;自身抗体:抗核抗体(ANA)、抗中性粒细胞胞浆抗体-髓过氧化物酶(ANCA-MPO)、ANCA-PR3、抗线粒体抗体(AMA)、抗平滑肌抗体(ASMA)、抗LKM-1、抗LC-1、抗可溶性肝抗原/肝-胰抗原抗体均为阴性;抗ds-DNA抗体阴性;免疫球蛋白:IgA 3.42 g/L、IgM 2.12 g/L、IgG 14.9 g/L;铜蓝蛋白31.9 mg/dL;铁蛋白109.8 ng/ml;转铁蛋白饱和度 30%;α1-抗胰蛋白酶正常;ESR 15 mm/h,血清抗结核抗体(+),PPD试验(-),T淋巴细胞斑点实验(T-SPOT)(A、B均阴性)、结核杆菌蛋白芯片(外送武汉康圣医学检验所)检测阴性;
复查血常规:WBC 4.70×109/L,Neu 2.72×109/L (Neu% 0.58%),LY 1.15×109/L(LY% 0.25%),MO 0.28×109/L(MO% 0.06%),EO 0.51×109/L(EO% 0.11%),Hb 185 g/L,PLT 147×109/L。复查肿瘤标记物:癌胚抗原(CEA)0.93 ng/ml、AFP 1.01 ng/ml、糖类抗原19-9(CA19-9)9.4 U/ml;CA125为25.2 U/ml;降钙素原:0.15 ng/ml。彩超探查腹腔内未见积液,心脏彩超未见明显异常。
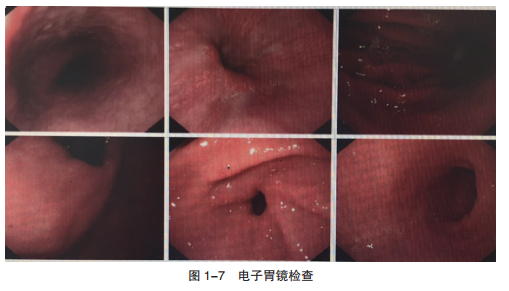
常规胃镜检查(图1-7):胃窦黏膜红白相间,以白为主,并可见散在片状糜烂;余未见异常。
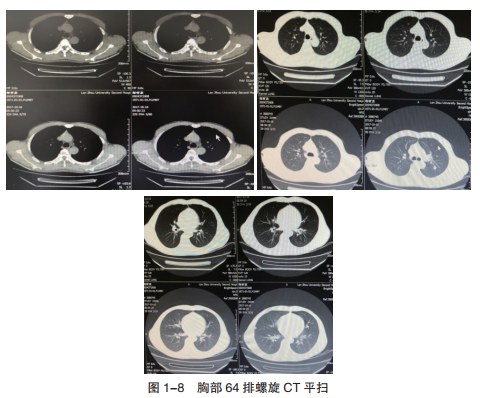
胸部64排螺旋CT平扫:右肺中叶及左肺见多发结节状密度增高影,左肺下叶胸膜下病变于纵隔窗密度较高,右肺中叶见条索状密度增高影。印象:双肺多发结节影,多考虑转移性病灶,请结合临床(图1-8)。
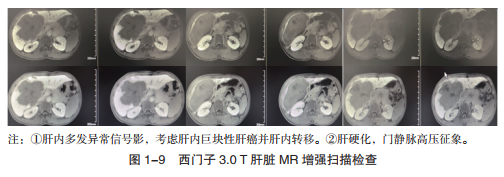
西门子3.0 T肝脏MR增强扫描检查(钆塞酸二钠-普美显):肝脏各叶比例失调,边缘呈波浪状,肝右叶见巨大分叶状稍长T1信号肿块影,较大截面约13.2 cm×11.5 cm,动脉期呈轻度不均匀强化,门静脉期、延迟期造影剂快速廓清,另于肝内可见多发结节状稍长T1信号影,动脉期、门静脉期见边缘环形强化,延迟期迅速廓清,肝胆期病灶信号低于肝实质信号,边界显示清楚,边缘欠光整;脾静脉、门静脉管径稍增宽,肝外胆管未见明显扩张,胰腺、脾脏、双肾大小如常,各期未见异常强化效应;腹膜后未见明显肿大淋巴结影(图1-9)。
第二次临床讨论:最可能的诊断是什么?如何进一步处理?
入院进行对症治疗后,患者仍感右上腹不适,但无加重;饮食可,精神佳,体重无减轻;复查肿瘤指标正常,有诊断意义的各项结核指标正常,肝功能、常规止凝血、白蛋白均正常;血常规中嗜酸性粒细胞比例从0.08升高至0.11。故我科提起了我院相关科室的多学科会诊(MDT讨论),大家讨论结果如下:
(1)原发性肝癌可能性大,但可能为不典型的特殊类型。
(2)肝胆外科会诊医生建议由于病灶较大,并且离肝门很近,目前恶性肿瘤可能性很大,所以对肿瘤直接手术治疗有很大的难度和风险。
讨论后我们将结果告知了患者的家属,家属起初有放弃回家的想法,经过我组医生和科主任的多次讲解:“目前暂无肝穿刺禁忌证,可以进行肝脏穿刺取活检”后,患者家属终于同意肝穿刺。因为占位面积大,彩色B超引导下穿刺有出血、感染等危险,为了保证肝穿刺的安全性,我们再次请肝胆外科会诊,目的是如果有穿刺不良事件的发生,请外科立即进行手术下止血。
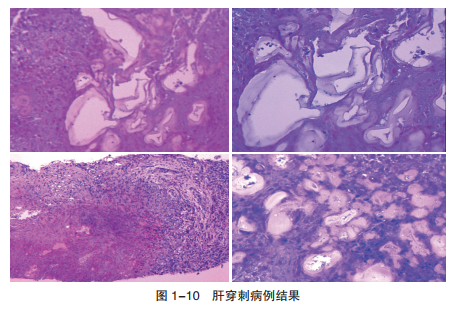
患者于住院后的第14天进行了肝占位穿刺活检,穿刺过程中术者描述组织壁很硬,颜色偏黄,术后无不良事件发生。病理诊断:(肝穿)送检穿刺物大部分为变性坏死组织,其间见少量疑似变性的半层状膜,坏死周边纤维、肉芽组织增生,有淋巴细胞、嗜酸性粒细胞浸润,建议临床全面检查分析(图1-10)。
为明确诊断进一步送检血清包虫抗体实验(免疫全标法),结果为阳性。鉴于肝穿结果及血清学的证实,再次请外科会诊,于入院后的第20天转入外科进行手术治疗(图1-11)。手术治疗结果(入院后的第24天)如图1-12所示。


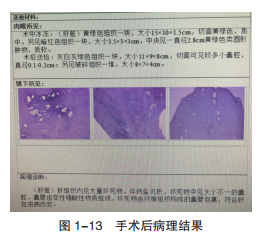
术中肝脏右后叶可见直径约14 cm大小实性占位,与周围组织不清,质硬,与膈肌粘连,另于肝脏左右叶发现多发包块,直径最大约2 cm,取单个小包块快速冰冻活检。手术后病理结果如图1-13所示。
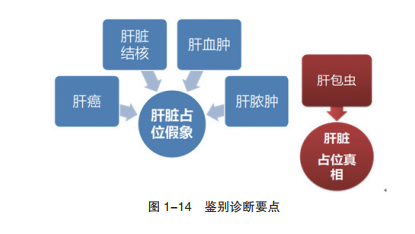
【鉴别诊断】
鉴别诊断要点如图1-14所示。
【最终诊断】
①包虫病(泡型):肝包虫病、肺包虫病;②慢性胆囊炎;③酒精性肝病(肝硬化?)。
【治疗及转归】
患者经手术治疗、围手术期治疗及阿苯达唑 3片/次, 2次/日,口服驱虫治疗后,患者右上腹不适症状明显好转并出院。
三、诊疗体会
肝包虫病,即肝棘球蚴病,该病主要是接触狗或处理狗、狼、狐皮而误食虫卵引起。虫卵在人的胃、十二指肠内孵化,放出六钩蚴,此幼虫随门静脉至肝,发生肝包虫病。常具有多年病史,并渐进性发展,也常于偶然中发现上腹部包块开始引起注意。
一般分两型:①囊型:肝影增大,多呈圆形或类圆形,好发于肝右叶,增强CT后无强化表现;典型的大囊腔内可见分房结构或子囊,还有钙化,有些因感染或损伤后可造成内囊分离,呈水上荷花征。②泡型:类似恶性肿瘤,可从肝脏转移或扩张至其他器官,经门静脉分支在肝实质内扩散,形成多发性结节,若侵入肝静脉分支,则可经血行播散至远处器官,其中以肺与脑居多。
经本病例的诊治,有以下几点体会供大家参考:
(1)疾病的诊断真相就是在层层鉴别诊断的过程中才得到的。
(2)发现真相的过程往往比较复杂,需要用心发现疑点和重点,放弃有时比较容易,但坚持有时会有意外收获。
(3)良恶性肿瘤的鉴别对于患者来说是至关重要的,多学科的讨论是很有必要的。
中国医学论坛报版权所有
查看更多