查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





复旦大学附属华山医院 董漪 叶婷 董强
根据《中国脑卒中防治报告 2019》的数据推算,我国40岁及以上卒中现患人数达1318万,其中仅2018年我国就约有194万人死于卒中。肺部感染是卒中患者最常见的并发症。我国缺血性卒中和出血性卒中患者合并肺炎/肺部感染的比例分别为10.1%和31.4%,均居所有卒中相关并发症的首位。
呼吸系统感染(respiratory tract infections,RTIs)影响鼻窦、咽、喉、气管或肺部。虽然不同类型卒中后RTIs的概念不尽相同,但都会影响患者预后,需要早期对其进行规范管理,以降低患者的感染率和致残率。鉴于此,作者联合神经内科、呼吸科及重症医学科等多学科专家共同制订了指导意见,专注于卒中后全呼吸道的管理流程,包括上呼吸道和下呼吸道感染,旨在为预防卒中后RTIs提供可参考的临床实践应用规范。
卒中患者预防呼吸系统感染的筛查、评估和处理流程如下:
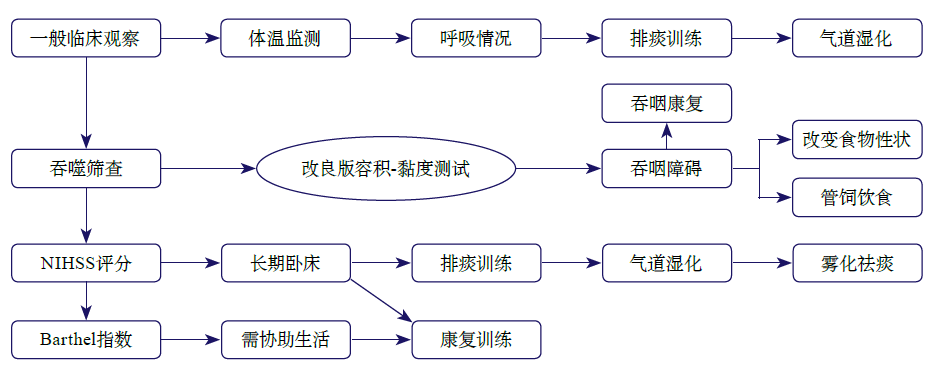
1. 卒中后呼吸系统感染的危险因素
该指导意见将卒中后RTIs的危险因素分为不可调控危险因素和可调控危险因素,以便于临床医护人员提前识别和干预,从而减少RTIs的风险。卒中患者呼吸系统感染高危因素见下表:
因素 | 高危人群 | |
不可控因素 | ||
年龄 | ≥65岁 | |
意识障碍 | 不能遵嘱完成动作 | |
卒中分型 | TACI/大血管/心源性 | |
基础疾病 | 心功能不全/慢性肺部疾病/OSA病史 | |
吸烟史 | 发病前一年内吸烟 | |
可控因素 | ||
吞咽障碍 | 吞咽筛查阳性 | |
医源性操作 | 气管插管/气管切开/管饲饮食 | |
长期卧床 | 床上大小便 | |
△注:TACI:完全前循环梗死;
OSA:阻塞性睡眠呼吸暂停综合征。
推荐意见:建议尽早识别RTIs高危因素,以指导进一步治疗。对甄别出2条以上不可控因素或任何1条可控因素的患者,应立刻实施预防RTIs的相关医疗措施。
2. 卒中后呼吸系统感染相关的风险评估方法
根据上述可控的危险因素,专家组总结了针对RTIs风险的评估方法,包括吞咽筛查、神经功能和活动能力的评估等。改良版容积-黏度测试作为一种安全简单的床旁吞咽障碍筛查工具,建议在临床推广。改良版容积-黏度测试流程:
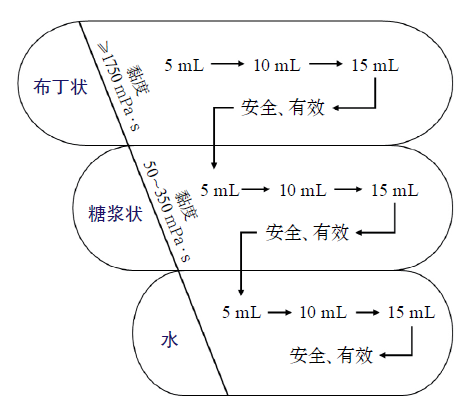
出现安全或有效性问题,停止改黏度测试,进入下一个黏度。
安全性问题:呛咳,指末氧饱和度降低3%以上;
有效性问题:口腔残留、唇部闭合不全。
推荐意见:在卒中患者中,建议使用改良容积-黏度测试等床旁吞咽评估工具作为患者进食前的吞咽筛查手段。需权衡卒中患者的卒中严重程度和活动能力评估结果,结合临床实际情况,对于高危RTIs人群重点关注,定期复查随访。
3. 预防呼吸系统感染的管理
患者入院后应尽早启动RTIs预防以减少风险,其中体位改变、口腔气道护理、吞咽与营养管理、康复训练等方法均有助于减少RTIs。
一般护理:卒中后患者的一般护理需关注患者的体位摆放、体温监测、口腔清洁等方面。
吞咽与营养管理:结合患者吞咽障碍评估的结果,选择安全进食途径。研究报道,管饲相关并发症发生率为9.4%,死亡率为0.53%,同时管饲并没有减少卒中后患者的误吸风险。因此,应首先考虑改变食物性状和黏稠度,帮助吞咽障碍患者安全进食。对于不能经口进食的患者,管饲喂养保证给予足够热量的肠内营养支持。
康复训练:早期肢体的康复训练能帮助卒中患者尽早站立,扩大活动范围,避免长期卧床。关于康复时间,卒中发病24 h内早期干预的安全性和有效性(Efficacy and Safety of Very Early Mobilisation within 24 h of Stroke Onset,AVERT)研究的结果显示,虽然极早期康复训练(24 h内)未有获益,但在卒中病情稳定48 h后即可进行早期、规范化康复护理。除此以外,电刺激、口肌训练等物理刺激康复锻炼能显著改善卒中患者的吞咽障碍,可用于早期吞咽功能治疗,帮助预防RTIs。若患者能配合,也可通过吸气和吐气康复训练增加体内气体交换,提升肺功能,帮助痰液排出。
气道湿化:气道湿化有助于重症卒中患者排痰,减少肺部并发症。对高危RTIs患者行常规雾化吸入,能降低痰液黏稠度,使口腔黏膜湿化,也便于医护人员进行口腔护理和吸痰操作。
排痰训练:临床最常规的排痰方法是翻身拍背法。另外,餐前进行体位引流,胸部叩击与震颤,也有助于痰液的被动排出。若患者能配合,也应对卒中患者进行主动咳嗽训练法培训,以促进主动排痰。
推荐意见:应尽早对高危RTIs患者进行各项风险的干预。尤其针对吞咽障碍、排痰困难及意识障碍的患者,应尽早采取改变体位、管饲、被动或者主动排痰、雾化祛痰等干预方法,结合康复训练,减少RTIs的风险。
4. 卒中后气道管理的措施
非人工气道的管理:对于无人工气道的卒中患者,咳嗽减弱及排痰障碍会增加RTIs的风险。因此,需要关注吸痰操作的护理细节。吸痰前,应给予患者高流量吸氧1~2 min。吸引前,患者应取去枕卧位,肩下垫一软枕,头稍后仰。
推荐意见:尽可能积极地实施非人工气道管理,预防RTIs发生。口腔吸痰为首选吸痰方式。建议使用雾化吸入的方式湿化气道,帮助分泌物排出。
人工气道的管理:卒中患者肺部感染后易发生气道阻塞、低氧血症及高碳酸血症,如果不及时纠正,可导致组织细胞能量缺乏,造成多器官功能衰竭。其中,呼吸衰竭和心力衰竭是卒中后RTIs的严重并发症,增加了卒中患者的死亡率。必要时可采用机械通气改善组织低灌注和低血容量状态。气道湿化、气道分泌物吸引及气囊管理是人工气道管理中的重点。
雾化已被证实可用于多种肺部疾病的治疗,如肺炎、哮喘、囊性纤维化、肺损伤和呼吸困难等。喷射式雾化器是临床最常用的雾化装置。目前国内临床对卒中患者常用的雾化祛痰药物包括乙酰半胱氨酸溶液、氨溴索溶液等。
雾化操作注意事项:气道雾化的时机通常为餐前或用餐30 min后,鼻饲患者需暂停喂养,防止气雾刺激引发呕吐。意识清醒的患者采取半卧位或坐位,认知障碍或咳嗽能力弱的患者床头抬高30°。单次雾化时间控制在15~20 min以内,时间过长可能会导致患者缺氧、分泌物过度液化,通气不足,肺膨胀致使气道阻塞加重。雾化液量不宜过满(≤10 mL),雾化器过满将无法使雾化液形成气雾,降低雾化效能。非机械通气患者呼吸道内异物或分泌物过多时,应指导患者咳出,必要时进行口腔吸痰。机械通气患者呼吸机模式更换为辅助-控制通气模式,并适当上调预设的呼吸频率,保证有效通气量,雾化结束后恢复原参数模式;使用喷射雾化器需下调呼吸机压力;氧气驱动雾化需下调呼吸机吸氧浓度;呼吸机吸气端连接过滤器,关闭流量监测、取下流量传感器,避免损坏呼吸机内部精密部件;气管切开患者脱机后需要使用T管连接雾化器。
推荐建议:推荐对非人工气道和建立人工气道的卒中患者常规使用雾化祛痰,预防和治疗RTIs发生。
5. 总结
卒中后呼吸系统感染气道管理应发挥多学科合作的优势,将各类措施综合应用于临床实践,强化相关学科医护人员对气道管理理念的认知,预防感染。
来源:《中国卒中杂志》 2021年6月 第16卷 第6期


查看更多