查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:复旦大学附属华山医院神经内科血管组 王心如 洪澜
2026年5月6—8日,第12届欧洲卒中组织大会(ESOC 2026)于荷兰马斯特里赫特召开。
来自西班牙巴塞罗那的Pol Camps-Renom团队开展了HOPE研究(NCT04892511),并在ESOC 2026上公布了研究结果。

既往研究表明,血管内治疗后收缩压升高与出血转化、早期神经功能恶化以及长期不良预后风险增加密切相关[1]。因此,既往研究者最初提出假设:在血管内治疗后进行强化降压管理,可能有助于进一步改善患者预后。然而,过去几年陆续发表的多项随机对照临床试验并未证实强化降压能够带来预期获益,甚至提示其可能增加不良事件风险[2-5]。相关荟萃分析结果也进一步支持了这一发现[6]。因此,目前临床指南普遍建议,不应在血管内治疗后常规实施强化降压管理[7, 8]。
然而,既往血管内治疗后强化降压研究之所以呈现中性甚至不利结果,可能与以下因素有关。第一,部分研究纳入了脑血流自动调节功能受损的患者,例如合并颅内动脉粥样硬化性疾病者,而这类患者在亚洲人群中较为常见。第二,既往研究在设定术后血压目标时多采用“一刀切”策略,未充分考虑最终再灌注程度的差异。换言之,无论患者最终达到mTICI 2b级还是mTICI 3级再灌注,只要被随机分配至强化降压组,通常均接受相同的血压目标管理,这可能加剧研究人群和治疗效应的异质性。第三,既往研究通常缺乏针对低血压,或血压低于预设目标范围情形下的标准化升压干预方案。
基于上述背景,来自西班牙巴塞罗那的Pol Camps-Renom团队开展了HOPE研究(NCT04892511)。该研究为一项开放标签、多中心、终点盲法的随机对照临床试验(PROBE设计),旨在探索:在接受血管内治疗并实现成功再灌注的卒中患者中,与指南推荐的常规血压管理相比,基于再灌注程度分层制定的系统性血压管理策略,是否能够进一步改善患者临床功能结局。
1. 主要入组标准
发病24 h内、由颅内前循环大血管闭塞所致的急性缺血性卒中;
接受血管内治疗并获得成功再灌注,定义为最终mTICI评分≥2b;
发病前改良Rankin量表(mRS)评分<3分;
患者本人或其法定代理人签署知情同意。
2. 主要排除标准
ASPECTS评分<6分;
后循环或前循环中远端血管闭塞所致急性缺血性卒中,包括椎动脉、基底动脉、大脑后动脉P1~P2段、大脑前动脉A2段以及大脑中动脉M3~M4段闭塞;
主动脉、颈部动脉或颅内动脉夹层;
未破裂主动脉瘤或颅内动脉瘤,或已知动静脉畸形;
血管内治疗结束时,仍存在未处理的颅内或颅外动脉狭窄,且狭窄程度≥50%。
3.主要疗效终点
90 d mRS评分0~2分
4. 次要疗效终点
90 d mRS评分分布
5. 安全性终点
任意出血转化、PH2型出血、神经功能恶化以及90 d死亡。
符合入组标准的患者将在末次血管造影后1 h内按1:1比例随机分组:
对照组:按照现行指南进行常规血压管理,即目标收缩压<180 mmHg。
干预组:根据最终mTICI评分接受分层的系统性血压管理(最终mTICI 2b者,目标收缩压范围为140~160 mmHg;最终mTICI 3者,目标收缩压范围为100~140 mmHg。)
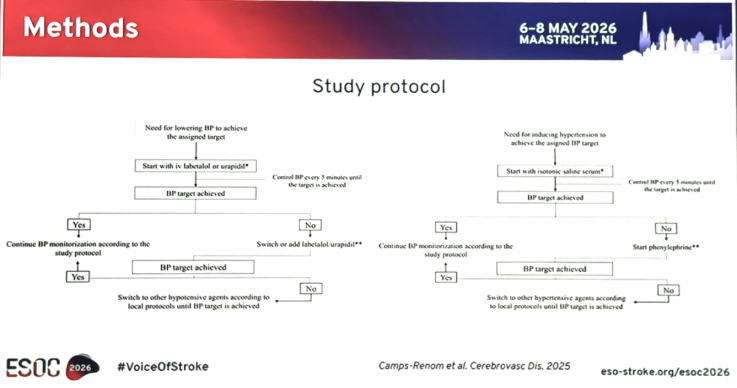
所有患者均接受严格血压监测,随机分组后24 h内每30 min测量一次血压,血压管理策略持续72 h。
为确保血压达到预设目标范围,HOPE研究对干预组进一步制定标准化的血压调控流程:
样本量估算基于主要疗效终点,研究假设两组之间至少存在10%的疗效差异,因此计划共纳入786例患者。

由于经费原因,HOPE研究提前终止。2021年6月至2025年10月期间,研究在西班牙11家卒中中心共招募446例患者,排除1例随机分组错误及5例撤回知情同意者后,最终纳入分析440例患者,其中215例分配至干预组,225例分配至对照组。
研究期间分别在ENCHANTED2/MT研究结果发布后(n=130)以及按方案预设的期中分析节点(n=250)进行了两次期中分析,数据安全监测委员会均建议研究在不修改方案的情况下继续进行。
基线特征
两组患者基线特征总体均衡。
干预组基线NIHSS评分较对照组略低(中位数15分 vs. 17分),但差异无统计学意义。
值得注意的是,HOPE研究入组患者整体再灌注程度较高:仅约10%为mTICI 2b级再灌注,其余患者均达到mTICI 2c/3级再灌注。
同时,研究人群中大动脉粥样硬化性卒中仅占约10%,而心源性栓塞性卒中占比高达60%。
在达到mTICI 2c/3级再灌注的患者中,干预组收缩压在血压监测期间总体维持在低于对照组的水平,0~24 h内平均收缩压分别为125 mmHg和135 mmHg。
相比之下,在mTICI 2b级再灌注患者中,两组收缩压曲线基本重叠,血压波动幅度较大,组间总体差异较小,0~24小时内平均收缩压分别为143 mmHg和139 mmHg。
与对照组相比,干预组更可能在90 d达到良好功能结局[mRS 0~2分:60.0% vs. 46.7%;绝对危险度减少率(ARD)13.3%,95%CI 4.1%~22.6%;未校正OR 1.71,95%CI 1.17~2.50,P=0.005;校正OR 1.71,95%CI 1.11~2.63,P=0.015],差异具有统计学意义。
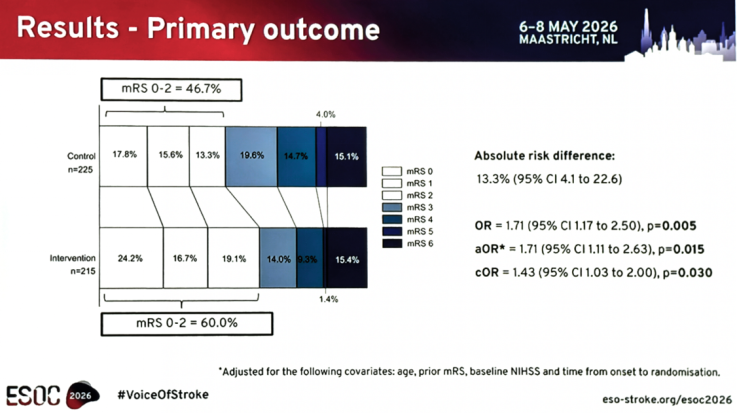
90 d mRS评分分布整体向干预组有利(cOR 1.43,95%CI 1.03~2.00,P=0.030)。
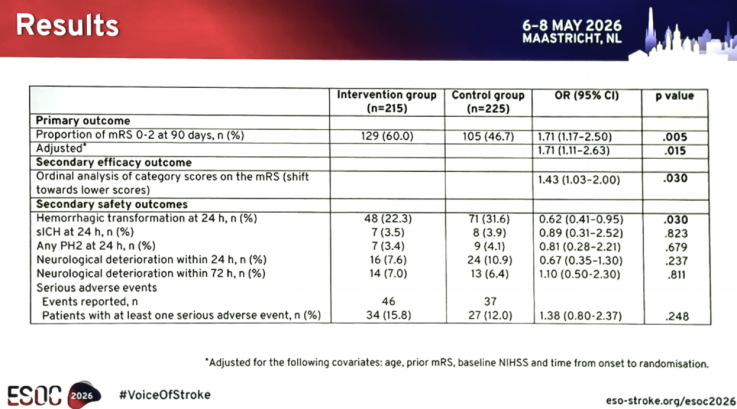
与对照组相比,干预组24 h内任意出血转化发生率显著降低(22.3% vs. 31.6%,P=0.03)。
其余预设安全性终点两组间未见显著差异。
在所有预设亚组分析中,均未观察到显著治疗效应异质性。
综上,HOPE研究表明:在前循环急性缺血性卒中且血管内治疗后达到成功再灌注的患者中,基于再灌注程度分层制定的系统性血压管理策略可显著改善90 d功能结局,并降低出血转化发生率,该研究为血管内治疗术后血压管理提供了重要循证依据。
该研究结果无疑令人振奋。回望过去数年临床探索,如何使成功再灌注(mTICI≥2b)进一步转化为良好的功能预后,一直是卒中治疗领域亟待解决的重要问题。尽管大量观察性研究提示,血管内治疗后血压升高与出血转化、早期神经功能恶化及不良预后密切相关,但在具体干预策略层面,既往仍缺乏高级别循证依据为临床实践提供明确指导。HOPE研究的阳性结果,或许为打破这一困局迈出了重要一步。
HOPE研究的设计基于一个重要假设:不同再灌注程度患者的血压管理目标并不相同。相较于达到完全或近完全再灌注的患者,mTICI 2b级再灌注患者更依赖侧支循环维持脑组织灌注,因此更可能受到过度降压的不利影响。这也提示“一刀切”的强化降压策略并不适用,而应根据最终再灌注程度制定分层血压目标。与此同时,HOPE研究在方案中明确允许干预组使用升压治疗,以避免血压低于目标范围或发生低血压。尽管仅约10%患者实际接受升压治疗,但这一设计体现了该研究围绕目标范围进行动态调控的核心理念,也是其区别于既往单纯强化降压研究的重要特点。
然而,不可忽视的是,HOPE研究排除了术后仍存在显著残余狭窄的患者,入组人群中大动脉粥样硬化性卒中比例较低;同时,受研究提前终止影响,本研究未达到预先设定的计划样本量,且mTICI 2b级再灌注患者占比较低。因此,作为探索个体化血压管理的重要一步,HOPE研究强调了精准分层管理的重要性,其所提示的获益仍需在更大样本量的患者人群中进一步验证。
[1] Katsanos A H, Sarraj A, Froehler M, et al. IV Thrombolysis Initiated Before Transfer for Endovascular Stroke Thrombectomy: A Systematic Review and Meta-analysis [J]. Neurology, 2023, 100(14): e1436-e43.
[2] Mistry E A, Hart K W, Davis L T, et al. Blood Pressure Management After Endovascular Therapy for Acute Ischemic Stroke: The BEST-II Randomized Clinical Trial [J]. Jama, 2023, 330(9): 821-31.
[3] Nam H S, Kim Y D, Heo J, et al. Intensive vs Conventional Blood Pressure Lowering After Endovascular Thrombectomy in Acute Ischemic Stroke: The OPTIMAL-BP Randomized Clinical Trial [J]. Jama, 2023, 330(9): 832-42.
[4] Yang P, Song L, Zhang Y, et al. Intensive blood pressure control after endovascular thrombectomy for acute ischaemic stroke (ENCHANTED2/MT): a multicentre, open-label, blinded-endpoint, randomised controlled trial [J]. Lancet, 2022, 400(10363): 1585-96.
[5] Mazighi M, Richard S, Lapergue B, et al. Safety and efficacy of intensive blood pressure lowering after successful endovascular therapy in acute ischaemic stroke (BP-TARGET): a multicentre, open-label, randomised controlled trial [J]. Lancet Neurol, 2021, 20(4): 265-74.
[6] Gharaibeh K, Aladamat N, Mierzwa A T, et al. Blood Pressure after Successful Endovascular Therapy: A Systematic Review and Meta-Analysis of Randomized Control Trials [J]. Ann Neurol, 2024, 95(5): 858-65.
[7] Prabhakaran S, Gonzalez N R, Zachrison K S, et al. 2026 Guideline for the Early Management of Patients With Acute Ischemic Stroke: A Guideline From the American Heart Association/American Stroke Association [J]. Stroke, 2026.
[8] 中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国急性缺血性卒中诊治指南2023 [J]. 中华神经科杂志, 2024, 57(6): 523-59.

查看更多