查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





暴发性心肌炎是心肌炎中最为严重的类型,起病急骤,进展迅速,可在短时间内出现各种严重并发症,包括严重心律失常、心力衰竭、肝肾功能损伤、呼吸衰竭、休克等,甚至猝死,早期病死率极高。
病毒性心肌炎的发病机制可分为3个阶段:
第一阶段,病毒血症、病毒与心肌细胞的结合以及在心肌细胞内的病毒复制。病毒蛋白酶和细胞因子的激活可导致心肌细胞损伤和凋亡。
第二阶段:涉及宿主免疫激活。为自身免疫反应阶段,自身反应性T细胞、细胞因子和交叉反应抗体发挥重要作用。
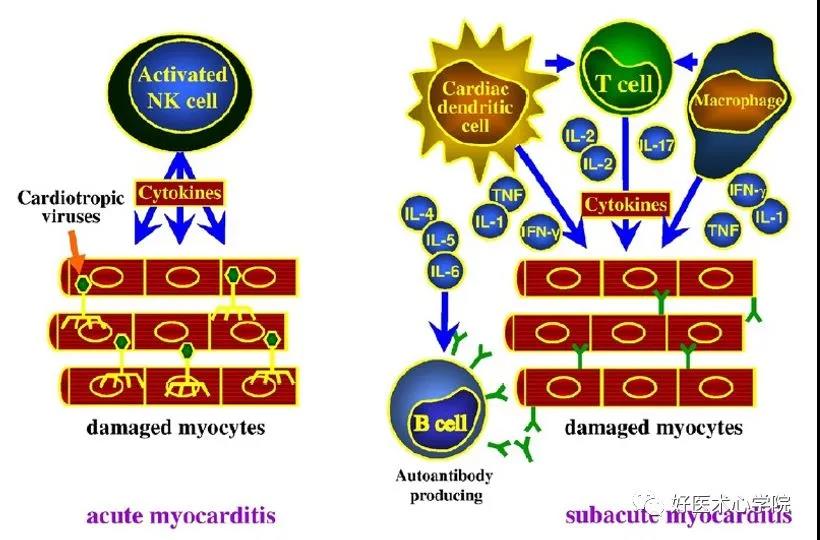
第三阶段:扩张型心肌病阶段。由细胞免疫的持续 激活介导,左心室扩张和重塑导致神经激素激活、 收缩功能障碍和心力衰竭。
病毒感染前驱症状:发热、乏力、鼻塞、流涕、咽痛、咳嗽、腹泻等为首发症状,可持续3~5天或更长。
心肌受损:前驱症状后的数日或1~3周,气短、呼吸困难、胸闷或胸痛、心悸、极度乏力等症状。
血流动力学障碍:迅速发生急性左心衰或心源性休克,严重的呼吸困难、端坐呼吸、咯粉红色泡沫痰、焦虑不安、大汗、少尿或无尿等。
其他器官如肝肾功能不全、凝血功能障碍、急性呼吸窘迫综合征等。
生命体征:血压、呼吸、心率等指标异常提示血流动力学不稳定,是暴发性心肌炎最为显著的表现,也是病情严重程度的指征。
心脏相关体征:心界通常不大,心尖搏动减弱或消失、第3心音奔马律;肺部啰音;少有右心功能不全表现。
实验室检查
与心肌炎相关的非特异性检验结果包括红细胞沉降率、C-反应蛋白、血清转氨酶、脑利钠肽和肌酸激酶的升高。
血清利钠肽水平是反应心血管疾病严重程度的指标。BNP和NT-pro-BNP检测对急性呼吸困难和可能的充血性心力衰竭提供鉴别诊断价值。
新型的心肌损伤标志物如生长分化因子-15(GDF15)是转化生长因子的细胞因子超家族成员,对冠心病的早期诊断及预后评估有重要的价值。GDF15是猝死的早期预警标志物,在猝死患者中明显升高。
应激性心肌病患者GDF15显著高于常人及急性冠脉综合征患者,持续时间长,可以用作两者的鉴别。
心电图
心肌炎的心电图特异性较低,可能包括任何一种特发性室上性或室性心动过缓或快速性心律失常,以及ST-T段异常。
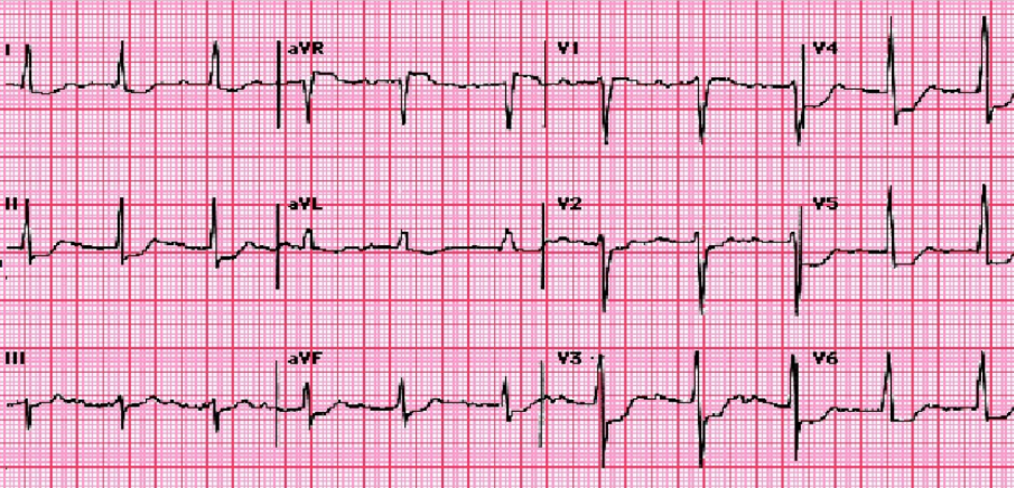
ST段异常
心肌炎常见的心电图变化包括ST段或T波异常(67%)、轴偏斜(40%)、心室肥大(30%)、心脏传导阻滞(23%)、梗死模式(13%)和心室电压下降(7%)。
建议及时复查心电图,动态观察并比较差异。ST 段的持续改变、RonT、高度房室传导阻滞等提示不良预后。
超声心动图
超声心动图是评价急性心肌炎最常用的无创技术。
暴发性心肌炎的特征是严重收缩功能障碍,室壁厚度增加,反应性心肌水肿;而急性非暴发性心肌炎,左心室扩张,室壁厚度正常。
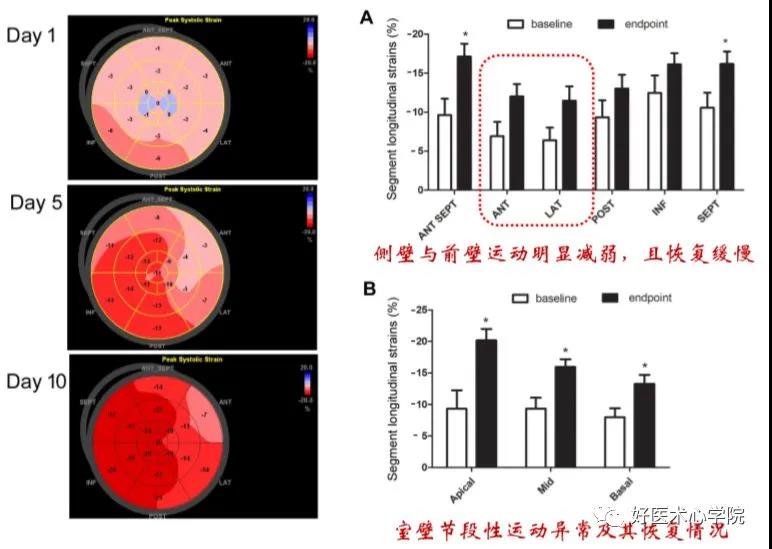
在暴发性心肌炎中,右心室功能不全更为常见,预示着预后较差。暴发性心肌炎患者的左室舒张末容积接近正常值,室间隔厚度的增加继发于急性心肌水肿,而急性心肌炎患者的舒张末容积增加。
与急性心肌炎患者相比,暴发性心肌炎患者在6个月时心室功能明显改善。此外,右心室收缩功能障碍是预后不良的独立预测因素。
心脏磁共振成像(CMR)
新的无创组织成像技术CMR能够检测心肌的水肿和纤维化,已成为诊断心肌炎的关键技术,在后期的随访中也起到重要作用。
与心内膜活检相比,CMR的主要优点在于对整个心脏的评估,可以提供组织学特征。但是,CMR不能明确心肌炎的病因也不能用于危险分层。
心内膜活检
心内膜活检是诊断心肌炎的金标准,但是敏感性和特异性有限。
在一系列疑似心肌炎的患者中,只有38%的患者使用达拉斯组织病理学标准获得了阳性活检结果。心内膜活检可提供有关病毒基因组、纤维化、细胞死亡、炎症浸润类型和铁、蛋白质或脂类沉积等相关信息。
心肌炎镜下表现为心肌间质炎性细胞浸润伴心肌细胞坏死和(或)心肌细胞变性,可用取得的心肌样本行基因探针原位杂交及原位 RT-PCR,以明确病因。但是由于活检操作的侵入性,其在临床的应用中存在局限性。
感染前驱期:1~3天。乏力、不思饮食、发热。
继而胸闷、气急或憋气、心慌,胸痛。
可以为急性心肌梗死表现、非特异性ST-T改变。
体检:心音低、心率快,通常有奔马律。
泵衰竭和循环衰竭。
急性呼吸窘迫综合征和呼吸衰竭;肝肾功能衰竭。
超声:严重低动力表现。
特点:发展极其迅速。
1. 冠心病(急性心肌梗死)
2. 病毒性肺炎
3. 脓毒血症性心肌炎
4. 应激性心肌病(Takosubo综合征)
5. 普通急性心肌炎
6. 非病毒性暴发性心肌炎
核心问题
病毒感染、休克、泵衰竭。
救治原则
①使严重受损的心脏休息,不建议强心或升压治疗,而是维持循环稳定。
②积极控制炎症与过度激活的免疫系统。
③积极预防进一步的继发损害。
治疗方案核心内容
一. 机械生命支持治疗
1. 机械循环支持
①主动脉内球囊反搏(IABP)
工作机理:球囊在舒张前一瞬间(主动脉瓣关闭)充气,收缩前一瞬间(主动脉瓣开放)放气。
治疗效应:IABP平均使收缩压升高20 mmHg。本中心的暴发性心肌炎患者约75%接受了IABP治疗, 效果良好。
②体外膜肺氧合(ECMO)
ECMO提供呼吸和循环支持,让心脏得到休息。
如果IABP能够维持血压可以不上ECMO;
但是如果IABP置入后仍需要大剂量升压药维持血压建议尽快安装;
休克时间太久患者出现意识障碍建议尽快安装;
合并有呼吸功能障碍者建议尽快安装。
2. 机械呼吸支持
氧疗与呼吸机运用
减低患者劳力负荷
改善肺功能、防止肺结构塌陷
辅助治疗心衰
一旦患者出现呼吸窘迫,立即使用机械呼吸支持,不可迟疑
二. 免疫调节治疗
1. 糖皮质激素
(1)应用的基础
异常免疫系统激活
炎症瀑布所致损伤或心肌水肿免疫调节治疗
炎症性休克与组织缺氧
(2)使用剂量:至少3~4 mg/kg,200 mg/d 是基本量,连用3~5天,然后减量再用5~10天。
2. 免疫球蛋白(IVIG)
(1)使用依据
IVIG可中和病毒及Fc受体,病例报道已证实其疗效。
(2)使用剂量
常规剂量:10~20 g/d。大剂量:40 g/d。
(3)效果
改善左心室功能、减少心律失常和死亡。
3. 神经氨酸酶抑制剂
磷酸奥司他韦75 mg bid,或帕拉米韦(静脉注射用)。
三. 其他治疗
(1)持续性肾脏替代治疗(常规CRRT)
清除毒性细胞因子(cytokines),如IL-1、IL-6、 TNF-α等。
调节容量和电解质
(2)吸附透析:聚甲基丙烯酸甲酯(PMMA)。
四. 一般支持治疗
(1)绝对卧床休息、严密监测出入水量
(2)心电和血流动力学监护、血氧监护
(3)每日心脏超声监测
(4)清淡、营养、易消化饮食
(5)水溶性和脂溶性维生素
来源:好医术心学院
查看更多