查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:第二军医大学儿科硕士 孔令凯
1
先说这个特别的幼儿急疹
这是一个2012年的病例,为啥要提年份呢,和最后的诊断有关,不急,继续看。
这是一位11个月龄的男孩,突然出现发热,38-40摄氏度,无咳嗽、流涕、咽喉发红等表现。
孩子持续发热,饮食差,精神反应一般,发热4天后入院,给予退热、补充液体治疗。
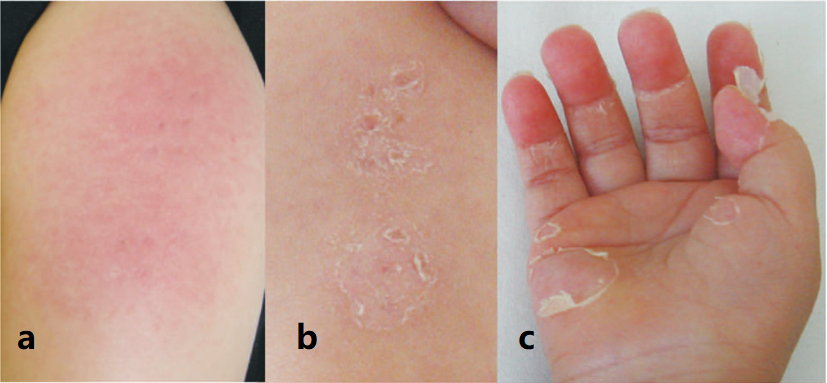
入院后发现孩子接种卡介苗部位发红,如下图a所示:
入院后血常规提示白细胞降低,1.4-1.8X10^9/L,C反应蛋白正常。入院第7天肝酶身高,ALT为151IU/L,AST 230IU/L。
生病7天后,孩子体温恢复正常,然后卡介苗处发红也恢复正常。
之后,孩子的躯干、四肢、脸颊出现皮疹,卡介苗接种部位出现结痂(上图b),四肢末梢出现蜕皮(上图c)。
病原学检测提示人疱疹病毒6(HHV-6)阳性,其他病毒,比如巨细胞、EB病毒、细小病毒B19和乙肝、丙肝病毒都是阴性的。
那看到这里,热退疹出,并且是人疱疹病毒6阳性,这个病毒是导致孩子幼儿急疹最常见的病毒,是不是觉得可以诊断幼儿急疹了?
有些读者可能会说,那还有卡疤处变红、结痂,手足蜕皮呢,要不要考虑川崎病呢?问得好,继续向下看。
2
幼儿急疹真的能诊断出来吗?
先说当时的诊断,这个就诊断为幼儿急疹,因为不完全性川崎病没有诊断上。
幼儿急疹的诊断是没有问题的,热退疹出、HHV-6阳性,完全够格的。
那为啥不完全性川崎病没有诊断上呢?这个孩子有发热大于5天表现,没有结膜炎表现,没有口腔黏膜病变,有皮疹但是不是典型的多形性红斑,虽然有卡疤变红表现(但这条在当时不是诊断指标),没有颈部淋巴结肿大,最后行心脏超声检查,没有发现异常。

以上为结膜炎、草莓舌、淋巴结肿大,该患儿这些表现都没有。
所以,基于当时的诊断标准(2012年之前),没有诊断为不完全性川崎病。
3
这个目前的诊断什么呢?
这个,如果按照目前最新的诊断标准(2020年),那就是两个诊断了,幼儿急疹+不完全性川崎病。
第一个幼儿急疹的诊断比较明确,上面已经说完了。
第二个不完全性川崎病的诊断,按照2020年日本《川崎病诊断指南第6版》是没有问题的,但是如果按照2017年美国心脏协会的《川崎病的诊断、治疗和长期管理》的标准,还是不够。
具体的诊断表现看下一条。
4
不完全川崎病的诊断标准更新
目前其关于川崎病的诊断标准如下:表1是主要临床特征,根据表2明确是否是川崎病还是不完全性川崎病。


图片解释
(a)结膜炎;
(b)嘴唇变红,草莓舌;
(c)皮疹;
(d)卡介苗(BCG)接种部位发红;
(e)手掌红肿;
(f)甲周脱屑;
(g)非化脓性颈部淋巴结肿大;
(h)超声心动图发现冠状动脉瘤。
在上面的主要临床调整里面,和之前的标注相比,有以下更改:
1.废除了发热必须满5天的要求,研究发现在发热第3,4,5天使用丙球治疗,冠状动脉病变发生率低于之前。
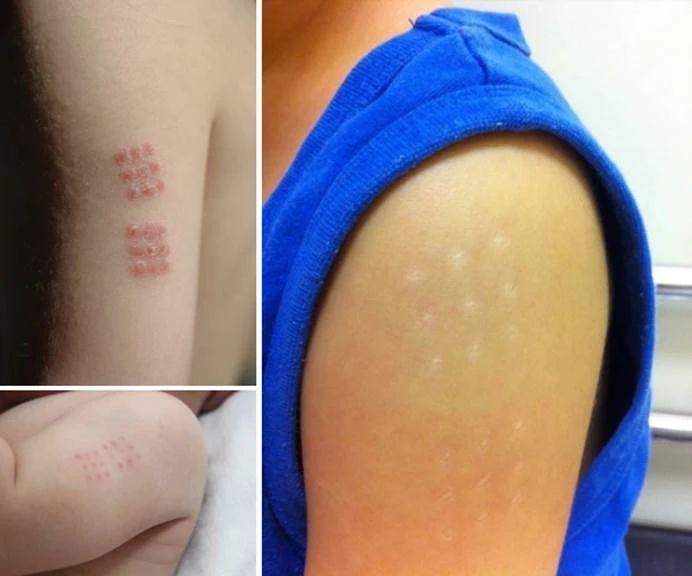
2.将之前的多形性红斑改为皮疹,并且皮疹中包含卡介苗接种部位发红。日本研究发现6至20个月大的患者中,有70%以上观察到了这种体征。国内没有这么高的比例,个人感觉,要考虑下这是不是和日本接种卡介苗时,要在上臂扎一排针有关,如下图这种。
根据表2,判断是否为川崎病或者不完全性川崎病。

为了诊断完全或不完全的KD,排除其他高热疾病至关重要。
a:满足五或六个体征的标准的患者被诊断为完全性川崎病。
b:满足四个体征,超声提示冠状动脉异常的患者被诊断为完全性川崎病。
c:满足三个主要临床特征,超声提示冠状动脉异常,并且排除了其他高热疾病的患者诊断为不完全性川崎病。
d:满足3,4个主要临床征象但无冠状动脉扩张,如果具有“其他重要临床特征”列表中的某些特征,排除其他疾病,可被诊断为不完全性川崎病。

e:如果能排除其他诊断,仅有1-2个主要临床特征,也可以诊断为不完全性川崎病。
该儿童有发热、皮疹(卡疤红)、蜕皮表现,满足3项主要标准,没有冠脉改变,但是有肝酶升高表现,可以诊断为不完全性川崎病。
虽然标注里面说要排除其他疾病,但是个人感觉像幼儿急疹这样的疾病不应该在这之类,因为人疱疹病毒6型阳性仅仅是病毒学的检查,病毒感染本身就可能是川崎病的病因。
感染后,导致免疫系统异常,才出现了川崎病的全身表现。
如果按照美国2017年的诊断标准,如下图所示,还不能诊断,实验室标准不够。
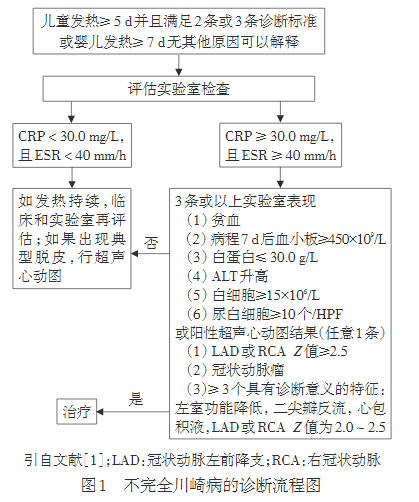
所以,这个孩子的诊断,依据不同的指南,会有所不同,但是虽然诊断不同,即使不能诊断为川崎病,但是其心脏超声检查是必须要做的,并且是需要检测的,在治疗上不会耽误。
5
为什么现在不完全性川崎病诊断越来越松呢?
因为不完全性川崎病发生冠脉扩张或者冠脉瘤的概率并不低。为了让基层医生更快的诊断川崎病,不漏掉可疑患者,以便及时给予丙球治疗,减少冠脉后遗症,所以,现在不完全性川崎病的诊断更宽松了。
根据美国心脏病协会(AHA)的指南,不完全性川崎病的治疗和完全性的是一样的。
6
各种不像幼儿急疹的幼儿急疹
关于幼儿急疹,是个非常简单的疾病,但是大家一旦遇到不是那么典型的,其实很不容易诊断。比如:
常规发热3天左右,之后热退疹出,但是如果发热5天了,还不退热,会有些怀疑、不敢诊断;
发热的时候就出现了皮疹,或者发热好了之后,过了几天再出现皮疹,会有些怀疑、不敢诊断;
常规孩子在该疾病时,状态是不错了,不发热时精神很好,但是如果孩子出现发热、精神不佳,出现恶心、呕吐、咳嗽等,甚至出现了前囟膨隆,会有些怀疑、不敢诊断;
常见的皮疹就是斑疹或者斑丘疹,但是如果出现了水疱等表现,会有些怀疑、不敢诊断;全身皮疹、发热不退时,会考虑麻疹,也不能直接诊断;

还有,发热3-4天左右,嘴巴里面如果发现斑疹或者溃疡(悬雍垂-颚舌交界处斑疹或溃疡),会怀疑是疱疹性咽峡炎吧?这时也不敢诊断。
但是这种情况目前认为是亚洲孩子幼儿急疹的一个表现,称为永山斑,日本研究发现65%左右。
但是知道这个就够了吗?也不是,因为自从Nagayama医生在1956年发表完自己文章后(研究的是日本的儿童),虽然文章被各种引用,但是其到底是否能代表亚洲人群,其出现是否能预测幼儿急疹,特异性如何,仍存在争议。
所以,难不难,发热孩子,出现了这种永山斑,既要考虑到幼儿急疹,但也得考虑到其他疾病,不能就确定是幼儿急疹就说没啥事。
最后,幼儿急疹还可能出现惊厥,出现脑炎表现,尿白细胞升高,导致紫癜等等问题,如果出现这些问题,是不是更难诊断啦。
来源:儿科医生孔令凯
查看更多