查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





无创通气失败率高,且无创通气失败也增加死亡风险,采用HACOR指数可以快速识别无创通气失败的高风险患者,对于高失败风险患者,尽早插管能避免延迟插管带来死亡风险的进一步增加。
无创通气失败率高
随着无创通气的发展及其循证医学证据的积累,无创通气的使用率逐年增加。在ICU中,无创通气作为呼吸衰竭患者的首选治疗方案占比达24%。国内外指南也强烈推荐将无创通气用于慢阻肺急性加重、急性左心衰、免疫抑制等患者,也可选择性用于重症肺炎、急性呼吸窘迫综合征(ARDS)等患者。但无创通气本身具有一定的失败率,在慢阻肺等Ⅱ型呼吸衰竭患者中,无创通气失败率为15%~24%。在重症肺炎、ARDS等Ⅰ型呼吸衰竭患者中,无创通气的失败率更高,可达25%~59%。由此可见,无创通气的失败率仍然很高。
无创通气失败增加死亡风险
以慢阻肺为代表的Ⅱ型呼吸衰竭患者中,无创通气失败者的院内死亡率反而比初始即直接气管插管行有创通气的患者更高(27% vs. 23%,P<0.01)。在重症肺炎等Ⅰ型呼吸衰竭患者中,无创通气失败者的院内死亡率也比初始即直接气管插管有创通气的患者高(38.4% vs. 31.3%,P<0.01)。由此可见,无创通气失败增加患者死亡风险。
未能早期识别无创通气失败,进一步增加死亡风险
在无创通气失败气管插管的Ⅱ型呼吸衰竭患者中,如果插管时间在上无创通气初始24 h内,患者死亡率为5.6%,如果插管时间超过24 h,患者死亡率为68%(P<0.01)。在无创通气失败气管插管的Ⅰ型呼吸衰竭患者中,存活者从使用无创至气管插管的时间是(32±24)h,而死亡者为(78±65)h(P=0.01)。由此可见,未能早期识别无创通气失败将导致患者死亡风险显著增加。
心率、酸中毒、意识、氧合和呼吸频率组成的HACOR指数可快速识别无创通气失败
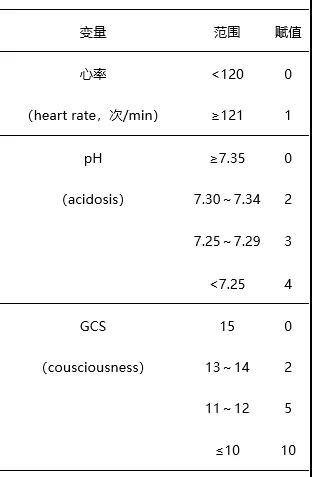
笔者带领的团队在2017年开发了以心率、酸中毒(pH评估)、意识(格拉斯哥昏迷评分)、氧合情况(PaO2/FiO2评估)、呼吸频率(简称HACOR指数)5个变量在Ⅰ型呼吸衰竭患者中建立预测无创通气失败的量表(表1)。该量表预测患者无创通气失败的AUC在无创通气1 h、12 h、24 h和48 h分别为0.89、0.87、0.88、0.87。以HACOR指数5分作为判断阈值,>5分预示患者无创通气失败风险高。对于高失败风险的患者,早期插管较延迟插管显著降低了患者的院内死亡率(66% vs. 79%,P=0.03)。
表1 笔者团队研发的HACOR指数预测Ⅰ型呼吸衰竭患者无创通气失败赋值评分表

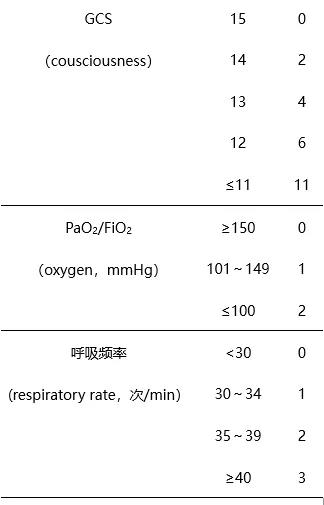
在以慢阻肺为代表的Ⅱ型呼吸衰竭患者中,笔者同样以心率、酸中毒、意识、氧合情况和呼吸频率建立无创通气失败的预测量表(各个变量赋值见表2)。与Ⅰ型呼吸衰竭患者的HACOR指数比较,慢阻肺患者的HACOR指数纳入的是相同变量,但二者各个变量的赋值权重不同,详细赋值见表1和表2。与Ⅰ型呼吸衰竭类似,分值越高预示患者无创通气失败的风险也就越大。与Ⅰ型呼吸衰竭患者相同,以HACOR指数5分为判断阈值,>5分即为无创通气失败高风险患者。对于高失败风险患者,早期插管较延迟插管显著降低了患者的院内死亡率(36% vs. 75%,P<0.01)。在非慢阻肺的慢性呼吸衰竭急性加重患者中,HACOR指数也表现出较高的预测敏感性和特异性。
表2 笔者团队研发的HACOR指数预测慢阻肺等Ⅱ型呼吸衰竭患者无创通气失败赋值评分表

综上所述,无创通气失败率高,采用HACOR指数可以快速识别无创通气失败的高风险患者,对于高失败风险患者,尽早插管能避免延迟插管带来死亡风险的进一步增加。
来源重症肺言 作者段均
查看更多