查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





肝脏是消化系统等恶性肿瘤的好发转移部位。随着放疗新技术,例如调强放疗(IMRT)、影像引导放疗(IGRT)等的应用,肝脏转移瘤的放疗尤其是体部立体定向放疗(SBRT)的安全性及有效性得到了充分保证,从而使SBRT逐渐成为肝转移瘤治疗最重要的手段之一。本文将就结直肠癌肝转移瘤的SBRT治疗进展进行展开。
1、疗效及不良反应
研究一:早在2001年,海德堡大学研究者已经尝试肝转移瘤的SBRT治疗。该I/II期研究纳入37例患者,共计60个肝脏病灶,其中55个为肝脏转移灶(30个来自结直肠癌)。研究者将单次剂量从14 Gy逐渐提高到26 Gy,未发现严重治疗相关毒性。总体而言,18个月的局部控制率(LCR)为67%,其中20~26 Gy照射组的LCR明显更高,为81%。
研究二:2006年,Hoyer等报道了来自丹麦的I/II期临床研究成果,该研究入组64例结直肠转移患者,其中44例为肝转移。入组患者中Dukes C期占70%。这44例肝转移患者,均为不适合手术或者射频消融(RFA)患者,其中21例患者SBRT前已行手术和(或)RFA等局部治疗。处方剂量为45 Gy/3次,5~8天完成。基于病灶的2年LCR为79%,基于患者的2年LCR为64%。
研究三:2013年Scorsetti报道了来自意大利的II期临床研究结果,该研究入组61例肝转移患者,76个病灶,其中29例(47.5%)来自结直肠癌。处方剂量75 Gy/3次/3天,其中14例患者因危及器官剂量限制导致放疗剂量下降(67.5 Gy,6例;60 Gy,4例;52.5 Gy,4例)。中位随访时间为12个月,该研究2年LCR高达91%,且肿瘤直径>3 cm的肝转移瘤的LCR并不比≤3 cm者差。
研究四:2019年Clerici汇报了来自意大利的回顾性研究数据,该研究纳入202例肝转移瘤患者,共计268个不可切除的肝转移病灶(104例患者为结直肠来源、23例乳腺来源、13例妇科肿瘤来源)。采用75 Gy/3次放疗,结果显示:1、3、5年LCR分别为92%、84%、84%,中位生存时间为21个月,1、3、5年总生存(OS)率分别为79%、27%、15%。在预后分析中,该研究认为,肝脏转移瘤直径是否>3 cm并不影响LCR,这可能与本研究放疗剂量较高有关。肝脏转移瘤SBRT治疗疗效与不良反应见表1。
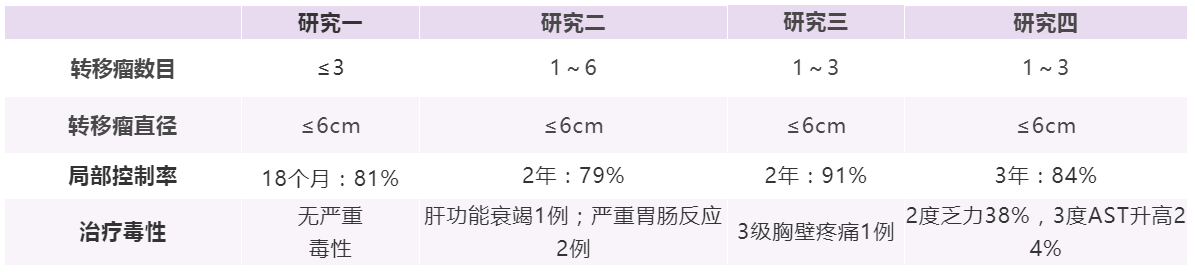
表1 肝脏转移瘤SBRT治疗疗效与不良反应
2、治疗剂量
有研究对结直肠癌来源肝转移瘤的SBRT治疗剂量进行探索。2011年,Chang等推荐肝转移瘤SBRT剂量≥48 Gy/3次。2017年,Joo等报道了不同处方剂量下的LCR,生物等效剂量(BED)≤80 Gy、100~112 Gy、≥132 Gy的2年LCR分别为52%、83%、89%。研究数据显示,高剂量SBRT治疗肝转移瘤的2年LCR通常高于90%。目前认为,结直肠癌来源的肝转移瘤SBRT剂量>100Gy的BED可以达到较满意的LCR。
SBRT是一种有效、安全、非侵入性治疗方式,在结直肠癌肝转移的治疗中扮演越来越重要的角色。
案例简介
分享1例北京大学肿瘤医院近期治疗的病例
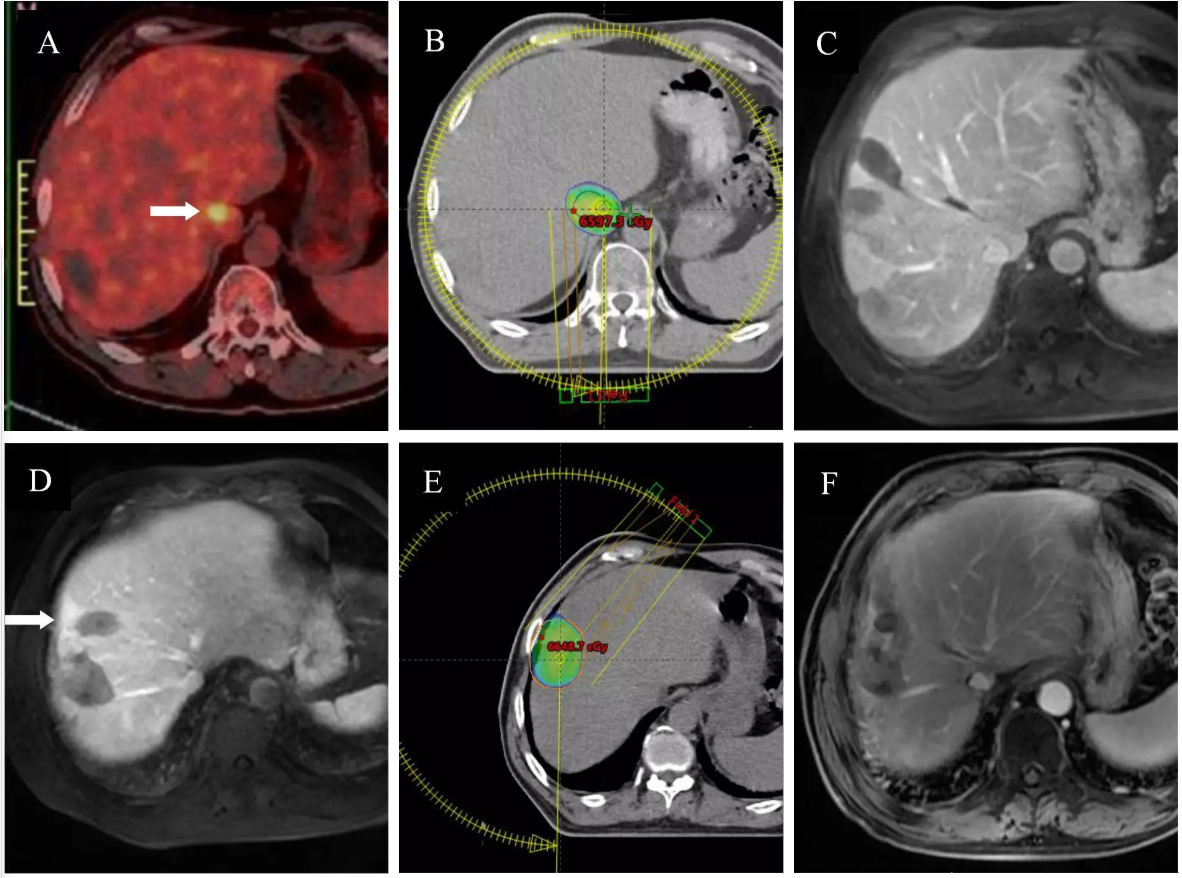
患者男性,58岁,结肠癌伴肝脏多发转移,经过全身治疗、肝脏RFA后,肝脏S1段仍有肿瘤转移灶(图1 A),癌胚抗原(CEA)持续升高。2019年3月就诊于我院放疗科行局部SBRT治疗,给予处方剂量60 Gy/5次(图1 B)。放疗后3个月评效,肿瘤消失(图1 C)。
后肝脏S8段再次新发转移病灶行射频消融后残留(图1 D),于2019年8月我科再次给予局部SBRT治疗,处方剂量60 Gy/10次(图1 E)。放疗后6个月评效,肿瘤强化不明确,未见明显活性(图1 F),复查肿瘤标记物无异常,肝功能无异常。
图1 结直肠癌肝转移SBRT实例
图1A :PET/CT显示肝脏S1段转移病灶(箭头所示);
图1B:定位CT显示肿瘤靶区及剂量覆盖;
图1C:肝脏MRI显示放疗后3个月,肝脏S1段肿瘤消失。
图1D:MRI示肝脏S8段新发转移消融后残留灶(箭头所示);
图1E:定位CT显示放疗射野、靶区及剂量覆盖;
图1F:肝脏MRI显示放疗后3个月,原肝脏S8段肿瘤强化不明确,未见明显活性。
作者 | 王洪智 李丽娟 盛雪晴 朱向高 王维虎(北京大学肿瘤医院);赵立(济南市传染病医院)
查看更多