查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





↑↑↑
点我一键到达清单列表
拔除气管插管是常规机械通气撤离的最后一步。通常对于自主呼吸实验(SBT)通过的患者,应考虑拔除气管插管。但在拔除气管插管前还需要进行相关的评估以提高撤机成功率。
上气道通气程度
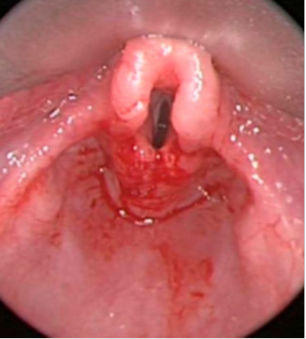
气管插管毕竟是一种侵入性的有创操作。在插管的过程中和后继维持阶段,声门等气道结构容易发生损伤并出现充血水肿和局部狭窄。大约不到10%的机械通气患者在拔管后可出现喘鸣,部分严重患者需要立即抢救并重新插管。
根据uptodate意见,拔管后发生喘鸣的危险因素包括:插管时间延长(定义不同,从≥36 hours 到 ≥6 days), 年龄>80Y, 女性, 管径过大(男性>8 mm, 女性>7 mm),插管管径大于气管管径45%,APACHE II score升高, GCS score < 8, 困难插管或插管时损伤气道,哮喘,插管后固定不当导致人工气道频繁滑动,镇静不足或未镇静,误吸。
对于存在上述多项高危风险因素的患者,应在拔管前进行排查。
可选的方法包括:气管镜或喉镜等直视、CT或B超等影像学检查、气囊漏气试验(CLT)。
气囊漏气试验是临床上最常用的评估上气道通畅程度的方法,包括定性和定量两种评估方法。两种方法评估前,都应该充分清除口腔内、气囊上和气道内分泌物。
定性评估是在气囊放气下,直接听诊是否存在漏气声;定量评估是在容量控制通气下,比较吸入潮气量和呼出潮气量之间的差值(通常呼吸机设置VT 10 ml/kg、PEEP 0 cmH2O,呼出潮气量为平静呼吸后连续6次呼吸中获得的最低3次取平均值)。定量评估中,CLT阳性标准为漏气量<110 ml或<12%~24%。

气道保护能力和分泌物
气管插管还是气道内分泌物吸引的通路。部分患者因为拔管后无法有效自主排痰导致拔管失败。
在拔管前,对患者咳嗽能力进行检测有助于提高拔管成功率。
常用的方法有两种:
(1)直接测量患者用力咳嗽时的呼气峰值流量(PEF),PEF≤60 lpm时需要再插管的风险是>60 lpm时的5倍;
(2)白卡试验,断开呼吸机,将白纸放在距离气插管1~2cm处,然后嘱咐患者咳嗽,3~4次咳嗽未能将白纸咳湿者拔管失败率增加3倍。
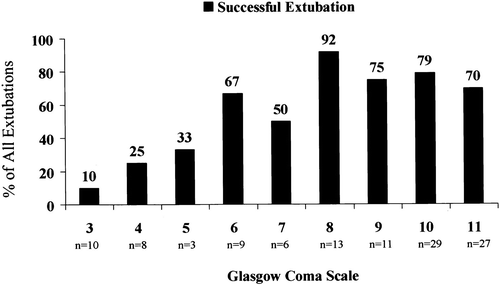
意识水平
患者意识是否清楚以及能否根据医务人员指令进行有效深呼吸和咳嗽将影响拔管成功率。
临床最常用的评估方法为GCS评分。根据对100例神经外科患者的研究发现,GCS评分≥8分的患者具有较高的拔管成功率,而GCS<8分时拔管失败率显著提高。
来源:知呼小报 作者 邵逸夫医院RT团队
查看更多