查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





61岁女性,主诉间断发热、咳嗽、咳痰1年余。
患者1年前无明显诱因出现咳嗽、发热、咳痰,就诊于外院,胸部CT提示右肺上叶实变影、左肺上叶小结节影;经抗感染治疗后复查CT,病变未改善反而加重,遂行气管镜检查:BALF抗酸染色阳性,但mNGS未检出结核分枝杆菌、分枝杆菌液体培养阴性,左肺病理活检提示机化性肺炎。因感染病原未明确,再次复查气管镜,BALF抗酸染色、分枝杆菌培养及后续多次痰相关检查均为阴性,最终诊断为机化性肺炎。
2023年12月,患者予泼尼松抗炎联合异烟肼、左氧氟沙星治疗后症状明显好转;激素治疗2月后复查CT,示右肺病变明显吸收,左肺上叶小结节影大致同前,遂停用左氧氟沙星,继续口服泼尼松、异烟肼及利福平。
2024年6月复查CT,右肺实变影进一步吸收,但左肺树芽征、小结节影及斑片影加重,患者口服左氧氟沙星2周,复查CT无明显变化,再次行气管镜检查:BALF抗酸染色、结核分枝杆菌液体培养均阴性,mNGS检出脓肿分枝杆菌(1条序列),同期BALF核酸提取物T-SPOT.TB检出脓肿分枝杆菌(5万余条序列)。
2024年7月,患者减停泼尼松,继续口服异烟肼、利福平;2024年10月28日复查胸部CT,示右肺中叶新发胸膜下实变影,左肺上叶树芽征及斑片影较前稍减少,为进一步明确诊断入院。
1982年诊断“结核性胸膜炎”,曾抗痨治疗(具体用药及疗程不详)。
2018年诊断“肺结核”,自诉经抗痨治疗后好转。
1993年、2018年有甲亢病史,予甲巯咪唑治疗后好转。
1993年剖宫产,2019年子宫全切术,2018年腰髓良性肿瘤手术。
1.查体:心肺查体未见明显异常;双手指尖关节无红肿热痛及压痛;双手手掌及指腹可见脱屑。
2.实验室检查
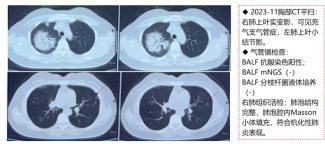
1)2023年11月气管镜BALF:抗酸染色阳性,其余病原学检查阴性。
2)2024年7月BALF的MALDI-TOFMS检出脓肿分枝杆菌(1条序列数);TSA培养检出较多序列数的脓肿分枝杆菌。
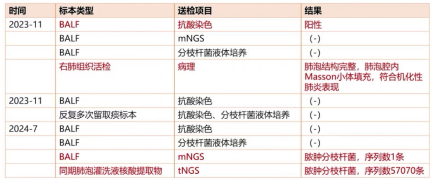
3.胸部CT
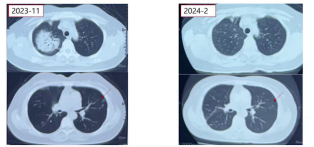
1)2023年11月(首次发病):右肺上叶实变影,左肺上叶多发小结节影。
2)2023年12月(激素治疗2个月后):右肺上叶实变影明显吸收,左肺上叶阴影仍存在。
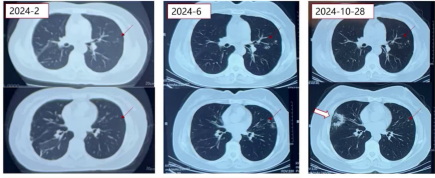
3)2024年6月:左肺上叶小结节影、斑片影及左下叶小结节较前加重。
4)2024年10月28日:右肺中叶新发胸膜下实变影,左肺上叶小结节影较前稍减轻。
4.病理检查
2023年11月右肺组织活检:肺泡腔内马松小体填充,符合机化性肺炎表现。
1、初步诊断评估:NTM肺病诊断存疑
诊疗初期,参照2020年ATS非结核分枝杆菌(NTM)指南及我国同期指南,NTM肺病诊断需结合临床表现、影像学结果,并排除其他肺病,微生物学层面需满足呼吸道标本多次阳性或组织活检阳性等条件(我国指南将阳性定义拓展为培养或分子学检测阳性)。
该患者虽有对应临床症状及影像学表现,但微生物学检查仅1次支气管肺泡灌洗液(BALF)宏基因组二代测序(mNGS)检出脓肿分枝杆菌,且序列数极低。结合《下呼吸道感染宏基因组二代测序报告临床解读指南》,低序列数结果可能由标本病原载量低、污染或假阳性等因素导致,临床无法明确解读,因此暂不满足NTM肺病确诊标准。




2、完善检查:明确核心诊断
为验证病原学结果,对患者再次行支气管镜检查,于左上叶舌段、右中叶外侧段行支气管肺泡灌洗,并取右中叶外侧段组织活检,检查结果如下。
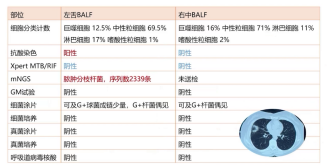
1)左上叶舌段BALF:抗酸染色阳性,mNGS检出脓肿分枝杆菌,序列数达2339条;2)右中叶BALF:各项病原学检查均为阴性;3)右中叶组织活检:肺泡间隔增宽,伴大量淋巴细胞、组织细胞浸润,肺泡腔内见马松小体填充,符合感染后机化性肺炎表现。
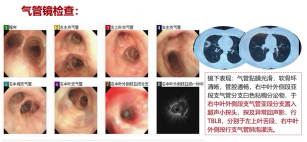

结合此次检查结果,最终明确患者诊断为NTM肺病(脓肿分枝杆菌)+机化性肺炎。
3、全面评估:筛查合并症及治疗指征
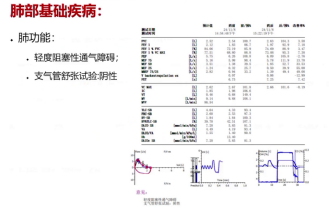
患者无慢性肝肾功能不全、低体重等问题,肺功能仅提示轻度阻塞性通气障碍,免疫球蛋白水平正常,但CD19+B细胞绝对数显著升高。
进一步针对免疫指标异常行骨髓穿刺,骨髓液流式细胞学提示异常单克隆B淋巴细胞,且存在多发淋巴结肿大,确诊合并慢性淋巴细胞白血病;完善自身抗体检查,ANA 1:160、抗角蛋白抗体及CCP抗体升高,但腕关节MRI、双手X线片无类风湿关节炎典型表现,排除风湿免疫病;肺组织活检未见恶性细胞,排除肿瘤浸润可能;
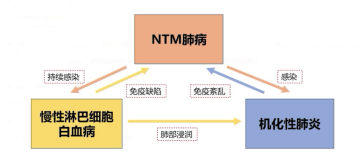
分析三者关联,慢性淋巴细胞白血病导致的免疫缺陷、机化性肺炎引发的免疫紊乱,是患者易感NTM的重要因素,具备抗NTM治疗指征;而慢性淋巴细胞白血病暂无骨髓衰竭、巨脾等治疗指征,机化性肺炎暂无需特殊干预。


4、制定治疗方案并随访
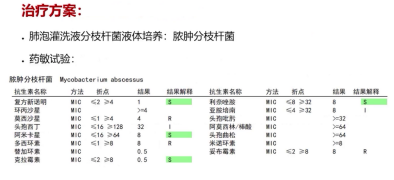
(1)抗NTM治疗:依据脓肿分枝杆菌药敏特点(对大环内酯类、阿米卡星敏感,对异烟肼、利福平等耐药),结合药物可及性,制定方案:利奈唑胺口服+阿米卡星静脉滴注+阿奇霉素口服;后续胸腔积液分枝杆菌液体培养证实为脓肿分枝杆菌,维持原方案。
(2)合并症管理:机化性肺炎、慢性淋巴细胞白血病目前无治疗指征,予随访观察。
查看更多
专家点评
本病例分享了一例非结核分枝杆菌(NTM)肺病的诊疗过程,其教学价值不仅在于NTM本身的诊治思路,更在于三个逐层深入的临床思维层面。
第一,关于诊断的审慎性:客观看待分子检测,坚守诊断金标准。
随着多重PCR、靶向/宏基因组二代测序等分子检测技术的普及,临床常检出NTM或结核分枝杆菌核酸序列。然而,绝不能仅凭分子检测阳性即确立NTM肺病的诊断。国际与国内指南均强调,诊断需格外审慎。本例中,尽管患者外院检测提示NTM感染,团队并未直接采信,而是等待并依据了分枝杆菌培养及药敏结果作为确证。这提醒我们,诊断的金标准依赖于多标本、多次病原学证据的相互印证。
第二,关于病因的探索性:深入挖掘宿主背景,探寻感染根本原因。
传统上,NTM肺病常继发于结构性肺病、营养不良或免疫缺陷状态。本例患者初评并未发现典型宿主因素,这本身即是一个警示信号。因此,团队进行了完善的病理与免疫学评估,最终揭示患者同时存在潜在的慢性淋巴细胞白血病/惰性淋巴瘤背景,其淋巴细胞功能与数量的异常构成了NTM感染的免疫学基础。这一步至关重要,它解答了“患者为何感染NTM”的核心问题。
第三,关于管理的综合性:贯彻“结合临床”原则,制定个体化全程策略。
NTM肺病的治疗与管理需全面权衡,此病例充分体现了这一原则:(1)需结合宿主免疫状态、药物可及性与药敏结果、感染严重程度等多方面因素。(2)需评估血液病的活动度,以决定其治疗时机。(3)对治疗中出现的机化性肺炎,需鉴别其原发或继发性,并审慎决定糖皮质激素的使用时机。
基于上述评估,本例制定了优先控制活动性NTM感染的策略。理由在于,患者呼吸道症状明显、影像学提示感染进展,且若感染未控,后续一旦血液病活动需行化疗或移植,将带来巨大风险。至于继发性机化性肺炎的激素治疗及血液病系统性治疗的启动时机,则需在密切随访中动态决策。