查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





在正常机体中,胸膜腔是一个密闭的潜在腔隙。在多种原因如胸部外伤、胸肺基础疾病、医源性因素等的影响下,胸壁或肺组织完整性被破坏,气体进入胸膜腔时即称为气胸。
一
气胸对机体的影响
正常胸膜腔内的压力在大气压或略低于大气压水平。当气体进入胸膜腔内时,胸膜腔内压力会逐步上升。
随着胸膜腔内气体量增加,胸膜腔内压力会上升到较高水平,对肺组织和纵隔内的心脏产生压迫,一方面通气阻力增加,肺组织出现不张和萎陷,另外一方面回心血量减少,心脏前负荷降低,患者血压难以维持。

二
气胸患者机械通气的适应证
气胸本身既不是机械通气的适应证,也不是机械通气的绝对禁忌证。理论上任何气道内正压治疗包括HFNC、NIV和IPPV都可能增加胸膜腔内压力,加重气胸的严重程度,因此原则上气胸患者应尽量避免正压呼吸支持。
但气胸的存在增加了患者出现通气障碍和气体交换障碍的可能性,若气胸患者存在窒息、急性呼吸衰竭、潜在的急性呼吸衰竭或严重的低氧血症时,应在严密的监测和评估下进行机械通气。
三
机械通气策略
和其他患者相比,气胸患者机械通气时注意以下两点:
减少气胸对通气和氧合的影响。
避免加重气胸并促进尽早愈合。
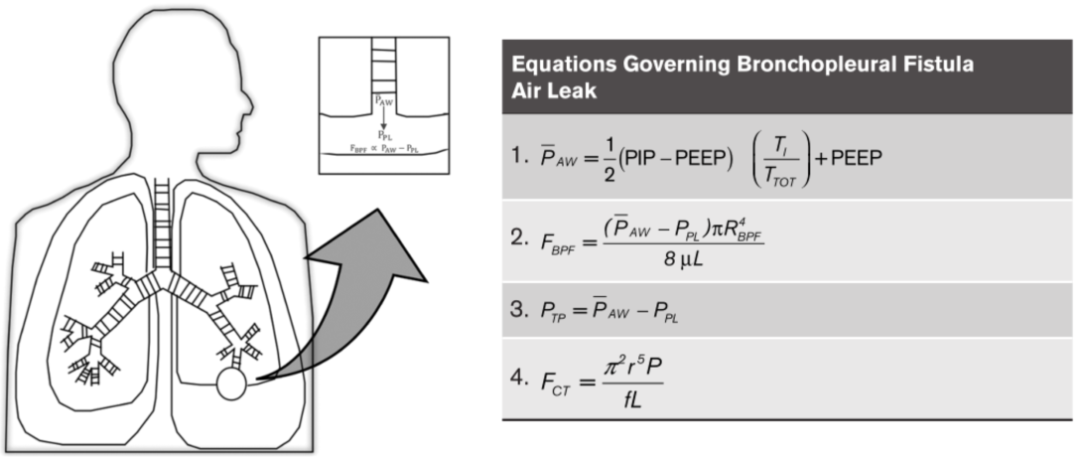
从流体物理学出发,瘘口处漏气量的影响因素包括:气道内平均气道压和胸膜腔内压力差值、瘘口处阻力(和瘘口大小相关)。因此气胸患者机械通气时的重点是降低平均气道压。
1
控制通气还是自主呼吸?
SIMV和PSV可降低气道平均压,具有理论上优势,但目前缺乏和强制通气之间的比较数据。
此外,SIMV和PSV降低气道平均气道压的原理是由于保留了自主呼吸,但自主吸气时可降低胸膜腔内压力,最终气道内平均气道压和胸膜腔内压力之间的差值不一定会降低。
因此气胸患者究竟是选择控制通气还是自主呼吸,最终还是取决于患者病情。
2
VCV还是PCV?
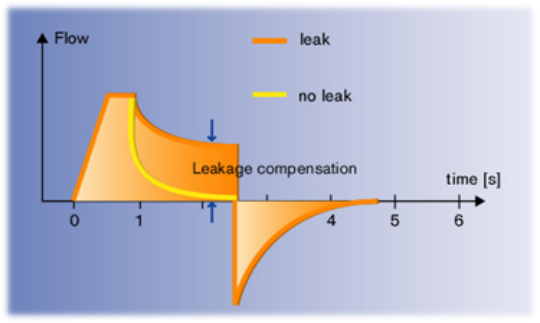
PCV模式的工作原理是维持气道开口处的压力水平,当存在流量泄漏时,呼吸机会增加输送流量维持气道压力。
因此PCV具有一定的漏气补偿能力,但PCV在补偿漏气的同时会增加漏气量。
总体而言,VCV和PCV孰优孰劣尚无定论,临床应根据漏气量多少和人机同步性进行选择。
3
触发
所有患者设置触发灵敏度的原则是在不引起误触发的基础上尽可能灵敏。对于气胸患者,未引流前由于胸腔内正压往往触发较困难,引流后则容易误触发,尤其应避免引流压力绝对值过高。
4
通气目标
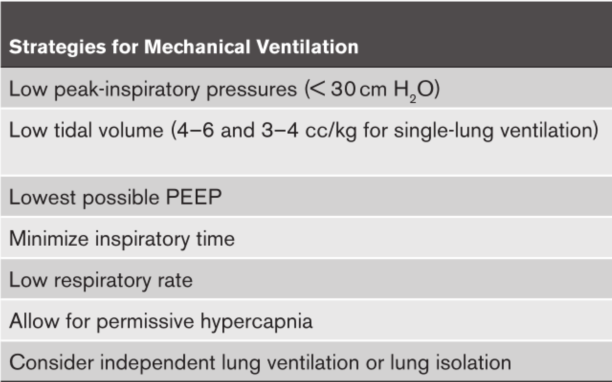
为减少肺泡内外的压力梯度和漏气量,应设置尽可能低的且可接受的通气目标。避免或纠正呼吸性碱中毒,必要时可选择允许性高碳酸血症(pH>7.25)。通常初始设置建议VT4-8ml/kg,RR10-30bpm,取决于病情和漏气量。
5
切换
PSV时呼吸机基于吸气峰流量的百分比(Esens)进行切换,应关注漏气导致的切换不协调。
6
氧合维持
可采用允许性低氧血症,PaO2>50mmHg,SpO2 88%以上。低氧血症或缺氧时,由于PEEP会增加平均气道压,通常情况下PEEP应尽可能低,设置高FiO2比高PEEP更佳。
尽管如此,在某些特殊情况下如ARDS、肺水肿等时,增加PEEP以改善氧合还是非常必要的。
(-摘自Critical Care Medicine, 2021, 49: 292-301)
四
其他
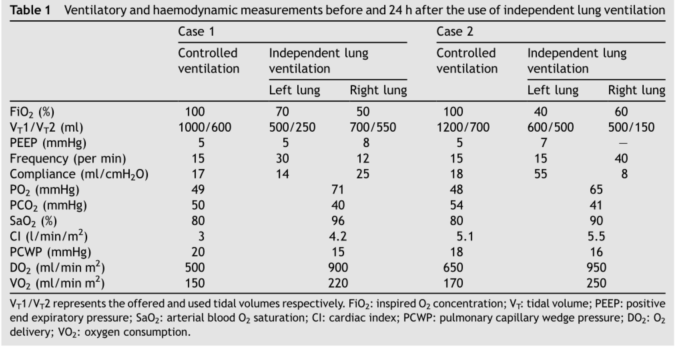
1.独立肺通气(ILV)
对于近端有较大瘘口的患者,较大的漏气可能会影响对侧肺实质充分通气和氧合的能力。ILV可最大限度减少漏气,并可根据两侧肺的力学特征不同进行个性化呼吸机参数设置。系列病例证明了ILV的有效性。
2.高频通气
高频通气为机械通气的一种形式,是以小潮气量、高频率方式进行通气。多数病例报告表明,采用高频喷射通气和高频振荡通气可改善气体交换和支气管胸膜瘘的泄漏。
但少数研究显示存在不同结果,一项随机接受常规机械通气或HFOV治疗的急性呼吸衰竭和支气管胸膜瘘患者报告中,7名患者中有6名因HFOV而恶化。因此,高频模式不推荐作为气胸患者初始机械通气策略,但选择性患者可能受益。
3.体位
将气胸患者放置在侧卧位且患侧朝下也可能有益。其作用机制如下:重力因素和腹腔脏器压迫导致下侧胸腔压力更高,瘘口压力梯度降低,减少气体泄漏;气体更容易进入非重力依赖区即正常肺区。
来源知呼小报 作者邵逸夫医院RT团队
查看更多