查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:何俐 来自:SVN俱乐部
Risk factors of haemorrhagic transformation for acute ischaemic stroke in Chinese patients receiving intravenous recombinant tissue plasminogen activator: a systematic review and meta-analysis
Yijia Guo, Yaqiong Yang, Muke Zhou, Li He
DOI: 10.1136/svn-2018-000141

何俐,四川大学华西医院神经内科三级教授,医学博士,科室副主任,博士研究生导师。四川省学术和技术带头人。四川省卫计委神经内科领军人物。中国卒中学会常务理事,中国卒中学会脑血管病高危管理分会副主任委员,中国卒中学会脑血管病质控分会常委,中华医学会神经科分会神经生化学组副组长,中华预防医学会卒中预防与控制专委会常委,中华医学会疼痛学分会头面痛学组委员。中国医师协会神经科分会委员。四川省卒中学会会长,四川省医师协会神经科分会主任委员,四川省预防医学会卒中防控分会主任委员。长期从事脑血管病、原发性头痛基础、临床与循证医学研究。以第一作者或通讯作者发表SCI文章50余篇。主编神经病学教材两部。副主编神经疾病专著一部。作为课题负责人承担国家自然基金3项,分题负责人科技部十一五、十二五支撑计划项目各一项,省科技厅攻关项目2项。主研获得教育部自然科学奖一等奖两项。
中文解读
一、文章梗概
Stroke & Vascular Neurology(SVN)新近上线文章“Risk factors of haemorrhagic transformation for acute ischaemic stroke in Chinese patients receiving intravenous recombinant tissue plasminogen activator: a systematic review and meta-analysis”,由四川大学华西医院神经内科郭毅佳执笔,杨亚琼、周沐科及何俐共同参与完成。
静脉重组组织型纤溶酶原激活剂(rt-PA)溶栓是治疗急性脑梗死最有效的方法之一,但中国的静脉溶栓率远低于国际水平,仅为1.6%,因中国溶栓后出血转化(hemorrhagic transformation, HT)发生率为4.87%~7.3%,高于西方水平,对溶栓后HT导致病情恶化甚至死亡的顾虑可能是重要原因之一。有限的研究发现了一些中国人群溶栓后HT的高危因素,但尚无统一意见。对中国急性脑梗死静脉溶栓后HT发生的危险因素行系统评价有助于增加溶栓安全性及提高溶栓率。本系统评价结果提示中国急性脑卒中患者静脉溶栓后出血转化的八个高危因素包括:年龄、房颤、既往卒中史、既往使用抗血小板聚集药物、卒中严重程度、收缩压和舒张压以及血糖水平。其中房颤及既往卒中病史是有别于西方人群的HT高危因素。
二、研究方法及结果
以“脑梗死”、“溶栓”、“出血转化”、“危险因素”及“中国人”为检索词,搜索了PubMed、EMBASE、CNKI及万方数据库自2010年2月至2017年11月期间发表的所有语种文章,纳入中国急性缺血性卒中患者发病4.5小时内接受标准剂量rt-PA静脉溶栓后出现HT的队列研究或病例对照研究,并分析其危险因素。脑梗死发病时间>4.5小时或不确切、桥接血管内治疗及颅外出血等未纳入研究。共检索出504项研究,经筛选后最终纳入14项研究。
分析结果显示:高龄(WMD=3.46, 95% CI 2.26-4.66, I2=47),房颤(OR 2.66, 95% CI 1.85-3.81, I2=28),既往卒中病史(OR 1.68, 95% CI 1.08-2.60, I2=14),发病前使用抗血小板药物(OR 1.67, 95% CI 1.17-2.38, I2=0),NIHSS评分高(OR 1.10, 95% CI 1.05-1.15, I2=36),收缩压高(WMD=4.75, 95% CI 2.50-7.00, I2=42),舒张压高(WMD=2.67, 95% CI 1.08-4.26, I2=35)以及血糖水平(WMD=1.44, 95% CI 0.62-2.26, I2=66)是脑梗死溶栓后HT的危险因素(详见异质性分析表及森林图)。
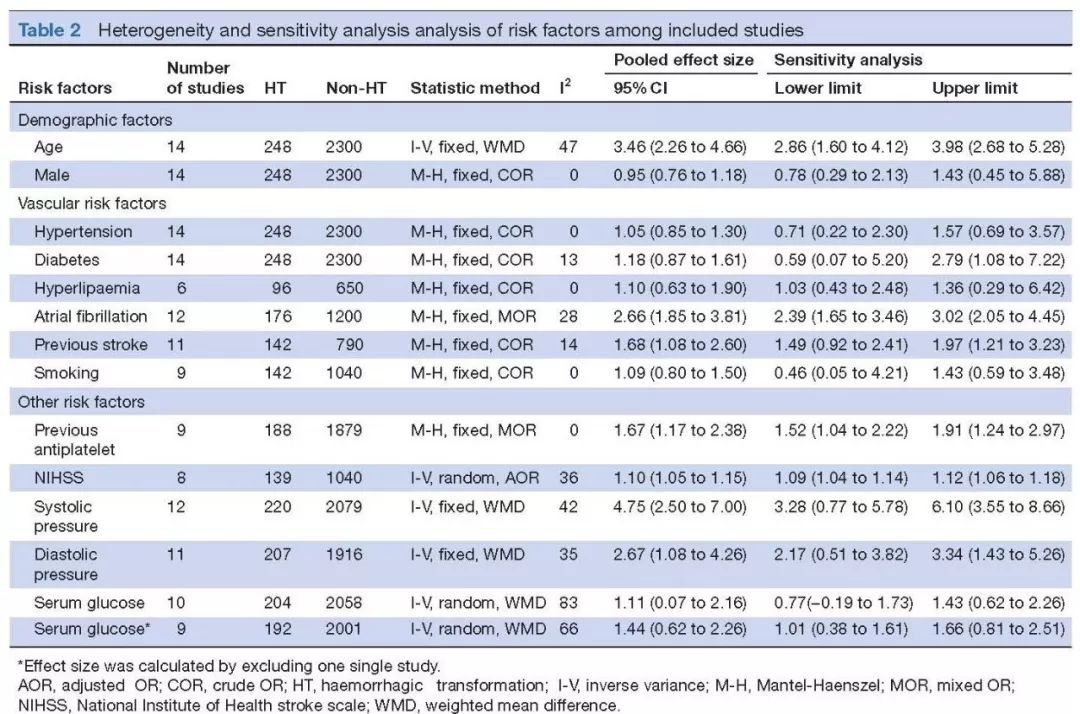
纳入高危因素异质性及敏感性分析
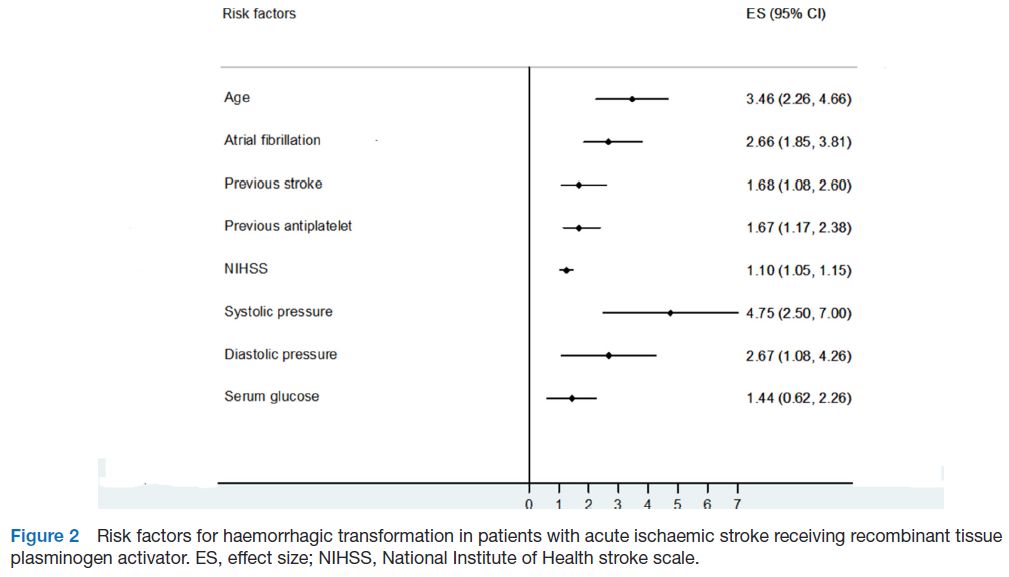
溶栓后出血转化高危因素森林图
三、出血转化预测量表
国际上有多个基于西方人群的溶栓后HT预测模型,包括多中心卒中生存评分(Multicenter Stroke Survey, MSS)3,基于血压、血糖、脑梗死早期征象、大脑中动脉高密度征的溶栓后出血评分(Hemorrhage After Thrombolysis score, HAT)4,由血糖、脑梗死早期征象、大脑中动脉高密度征、NIHSS评分构成的SEDAN(baseline blood Sugar, Early infarct signs, hyper-Dense cerebral artery sign, Age, NIH Stroke Scale)评分量表5,由血糖、种族、年龄、性别、收缩压、卒中严重程度构成的GRASPS(Glu, Race, Age, Sex, systolic blood Pressure, stroke Severity score)评分量表6,卒中治疗安全评分量表(Safe Implementation of Treatments in Stroke score)7,以及基于年龄和NIHSS评分的卒中预测量表SPAN-100(Stroke Prognostication using Age and NIH Stroke Scale)8。这些构建在西方人群基础上的预测量表,年龄、NIHSS评分、血糖水平、人口学特征、高血压病史、血小板计数、发病至溶栓时间以及早期CT征象等是预测HT的有效指标。本研究发现除了上述危险因素外,房颤及既往卒中病史可能为中国人群有别于国外HT的高危因素。
四、低剂量rt-PA溶栓
除了筛选获益大、出血风险小的患者,溶栓药物剂量也应纳入个体化治疗临床决策。标准剂量rt-PA为0.9 mg/kg,为降低出血风险,临床上有0.6 mg/kg低剂量溶栓的相关研究9。因中国人颅内动脉硬化发病率较西方人高10,且相比生命质量,中国人更注重寿命的长短。13个国家参与的中国人占比43%的随机对照试验(RCT)研究11以及一项系统评价12显示虽然低剂量溶栓在降低死亡或残疾风险方面无显著差异,但可以降低出血转化和死亡风险。低剂量溶栓HT危险因素研究数量有限,故未纳入本文荟萃分析,有待于扩大样本量进一步研究。
五、结论
本研究发现中国急性缺血性卒中患者静脉溶栓后出血转化的八个高危因素,其中房颤及既往卒中病史可能为中国人群有别于西方人群的HT高危因素。此研究对加强HT高危人群的风险防控、提高静脉溶栓的安全性,使更多中国急性脑梗死患者从静脉溶栓中获益具有一定的指导意义。
参考文献
1. Liu L, Wang D, Wong KS, et al. Stroke and stroke care in china: Huge burden, significant workload, and a national priority. Stroke; 2011;42:3651-3654
2. Liu M, Pan Y, Zhou L, et al. Predictors of post-thrombolysis symptomatic intracranial hemorrhage in chinese patients with acute ischemic stroke. PloS one. 2017;12:e0184646
3. Cucchiara B, Tanne D, Levine SR, et al. A risk score to predict intracranial hemorrhage after recombinant tissue plasminogen activator for acute ischemic stroke. Journal of stroke and cerebrovascular diseases 2008;17:331-333
4. Lou M, Safdar A, Mehdiratta M, et al. The hat score: A simple grading scale for predicting hemorrhage after thrombolysis. Neurology. 2008;71:1417-1423
5. Strbian D, Engelter S, Michel P, et al. Symptomatic intracranial hemorrhage after stroke thrombolysis: The SEDAN score. Annals of neurology. 2012;71:634-641
6. Menon BK, Saver JL, Prabhakaran S, et al. Risk score for intracranial hemorrhage in patients with acute ischemic stroke treated with intravenous tissue-type plasminogen activator. Stroke; 2012;43:2293-2299
7. Mazya M, Egido JA, Ford GA, et al. Predicting the risk of symptomatic intracerebral hemorrhage in ischemic stroke treated with intravenous alteplase: Safe implementation of treatments in stroke (SITS) symptomatic intracerebral hemorrhage risk score. Stroke; 2012;43:1524-1531
8. Saposnik G, Guzik AK, Reeves M, et al. Stroke prognostication using age and nih stroke scale: Span-100. Neurology. 2013;80:21-28
9. standard-dose tissue plasminogen activator for intravenous thrombolysis in Asian acute ischemic stroke patients. Stroke. 2010; 41 (8):547-548
10. Wong LK. Global burden of intracranial atherosclerosis. International journal of stroke : official journal of the International Stroke Society. 2006;1:158-159
11. CS Anderson, M Woodward, J Chalmers, et al. Low-Dose versus Standard-Dose Intravenous Alteplase in Acute Ischemic Stroke. N Engl J Med. 2016; 374 (24):2313-2323
12. Wardlaw JM, Koumellis P, Liu M.Thrombolysis (different doses, routes of administration and agents) for acute ischaemic stroke.Cochrane Database Syst Rev. 2013;(5):CD000514
查看更多