查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





在全球范围内,细菌耐药问题已成为公共卫生领域的严峻挑战,被世界卫生组织列为人类面临的十大严重全球公共卫生威胁之一。我国自2005年建立细菌耐药监测体系以来,尽管在抗菌药物合理应用与医院感染防控方面取得一定成效,但碳青霉烯耐药革兰阴性菌(CRO)等耐药菌的检出率仍呈整体上升趋势。中国细菌耐药监测网(CHINET)数据显示,我国部分省市碳青霉烯耐药肺炎克雷伯菌(CRKP)检出率可达40%以上,这类耐药菌不仅显著延长患者住院时间、增加医疗费用,更对重症及免疫功能低下患者的生存构成严重威胁。
CHINET监测数据表明,克雷伯菌属对头孢他啶-阿维巴坦的敏感率高达90%以上,使其成为治疗CRO感染的重要“武器”,为临床应对耐药菌挑战提供了关键支持。本期邀请苏州大学附属第一医院感染病科黄燕副主任医师分享临床典型案例,并特邀苏州大学附属第一医院感染科黄小平主任医师进行专家点评,探讨重症多重耐药菌感染诊疗策略。
【病例介绍】
专家简历
黄 燕 副主任医师
苏州大学附属第一医院感染病科
苏州大学附属第一医院感染病科副主任医师、医学博士、讲师
江苏省中西医结合学会肝病专业委员会青年委员
江苏省医学会肝病学分会肝硬化肝癌学组成员
苏州市预防医学会脓毒症预防与控制专业委员会常务委员
苏州市医学会感染病学分会委员
在中华肝脏病杂志、中华传染病杂志、Journal of Digestive Diseases、Digestive Diseases and Sciences等国内外期刊发表论文数篇
基本情况
患者男,54岁,意识障碍3年,反复发热40余天。
现病史:3年前,因脑干出血,在苏州A医院治疗。后长期卧床,意识尚清,鼻饲饮食;3个月前,因痰多,在苏州B医院住院治疗,可睁眼,四肢屈曲,气管切开接面罩吸氧(6L/min,脉氧97%左右),中等量黄黏痰;后开始反复发热,体温39℃左右,胸部CT提示,两下肺坠积性肺炎,尿培养示奇异变形杆菌CRKP阳性,血培养示沃氏葡萄球菌,继而新冠核酸阳性,先后予亚胺培南、头孢他啶-阿维巴坦抗感染,奈玛特韦/利托那韦抗病毒治疗,成功脱机后,再次发热,体温达38.4℃,转入我科普通病房治疗。
查体:T 36.8℃、R 18次/分、P 80次/分、BP 122/81mmHg;神志不清,可睁眼,球结膜无水肿;巩膜无黄染,两肺呼吸音粗,未闻及明显干湿性啰音。腹壁静脉无曲张,腹软,肝脾肋下未及,移动性浊音阴性,双下肢无水肿,四肢屈曲,生理反射存在,病理反射未引出。
既往史:高血压病史10余年,间断鼻饲美托洛尔、氨氯地平;糖尿病病史10余年,长期皮下注射胰岛素,血糖控制尚可;有泌尿系结石病史;否认“肝炎、结核”等传染病史;否认手术外伤史;青霉素过敏史;有输血史
实验室检查:
血常规:WBC 6.24*109/L,N% 81.2%,Hb 69g/L,PLT 185*109/L
生化:ALT 16.9 U/L,AST 14.2U/L,ALB 38.9g/L,BUN 3.2mmol/L,Cr 36.2umol/L
降钙素原(PCT):0.057ng/ml
真菌G/GM试验:阴性
抗核抗体全套:阴性
治疗过程
第一阶段:肺部感染加重
入院后,予比阿培南+万古霉素抗感染治疗,治疗第3天,出现病情变化,体温升至41.3℃,呼吸心率增快,血压60/34mmHg,pH 7.45,PO₂ 55.9mmHg,PCO₂ 37.5mmHg,Lac 2.1mmol/L,行气管切开和有创呼吸机辅助呼吸,床边快速痰涂片高度怀疑鲍曼不动杆菌感染,故调整抗生素为头孢哌酮舒巴坦+舒巴坦抗感染治疗。
入院第4天,痰培养示CRAB(碳青霉烯耐药鲍曼不动杆菌)。
入院第5天,病情继续恶化,出现无尿,予CRRT(连续性肾脏替代治疗),床边快速痰涂片仍考虑鲍曼不动杆菌感染,细菌数多,治疗上在头孢哌酮舒巴坦+舒巴坦基础上,加用多黏菌素E(CMS)雾化,低分子肝素抗凝预防肺栓塞。实验室检查提示,PCT 40ng/ml,NT-proBNP 23000ng/L。
入院第6天,心超结果提示,EF 28%,左右心房及右室增大,二尖瓣轻中度反流,左室收缩功能减退,心包积液。
胸部CT结果提示,双肺炎症,双侧胸腔积液,双肺下叶膨胀不全,心包积液,心影增大,脑干、左侧内囊、双侧放射冠脑缺血/腔梗灶可能。
入院第7天,实验室检查提示,PCT 14ng/ml,NT-proBNP 23500ng/L,血常规示 WBC 5.85*10⁹/L,N% 84.3%,Hb 66g/L,PLT 38*10⁹/L,生化示 ALT 61U/L、AST 349U/L、ALB 32.6g/L、BUN 14.8mmol/L、Cr 215.4μmol/L。
病原学检测:痰液Xpert无NDM、KPC基因检出,IMP、VIM、OXA48未检出,外周血NGS亦提示鲍曼不动杆菌、肺炎克雷伯菌感染。
治疗方案调整为头孢哌酮舒巴坦静脉滴注,q8h+CMS 75mg雾化,q12h+头孢他啶阿维巴坦2.5g静脉滴注,q8h+多黏菌素B50万单位静脉滴注,q12h。
图1 第一阶病情变化及处理措施
图2 第一阶段感染指标变化及处理措施
图3 肺部CT结果
图4 第一阶段相关指标结果
图5 感染快速识别评估结果
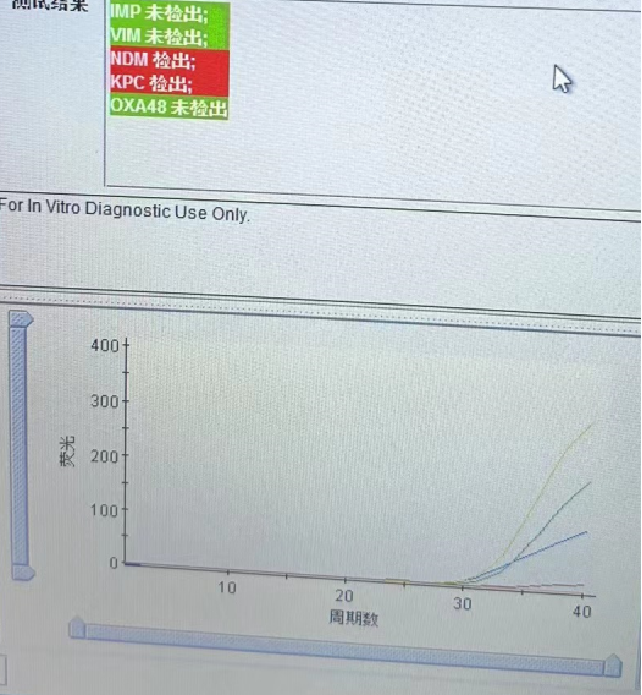
图6 痰液 Xpert结果
图7 第一阶段病情演变及处理
第二阶段:感染控制与药物调整
入院第8-13天,病情逐渐稳定,第13天停用多黏菌素B。
入院第17天,痰培养示草绿色链球菌,PCT为0.45ng/ml,患者睁眼、眨眼、左上肢手指活动。
入院第18天,停用头孢他啶阿维巴坦、舒巴坦、多黏菌素E(CMS)。
图8 第二阶段感染控制与药物调整
第三阶段:感染复发与多部位感染(尿路感染+血流感染+肺部感染)
入院第30天,再次出现病情变化,体温38℃,HR 133次/分,BP 72/46mmHg,出现尿路感染+血流感染+肺部感染。
实验室检查:WBC 18.44*10⁹/L,N% 81.6%,Hb 60g/L,PLT 128*10⁹/L;ALT 61U/L,AST 349U/L,ALB 35.1g/L,BUN 10.9mmol/L,Cr141.4μmol/L,PCT 4.9ng/ml;尿常规示红细胞 49.90*1012/L ↑,白细胞 632.08*10⁹/L↑,痰培养示念珠菌较多。
治疗调整:美罗培南500mg静脉滴注q8h,氟康唑400mg qd,拔除深静脉置管+导管尖端培养+真菌药敏。
入院第31天,PCT达到8.9ng/ml,床边快速尿液涂片示大量真菌孢子,经验性停用氟康唑,抗真菌治疗调整为ABCD 200mg 静脉滴注qd +CRRT,痰液Xpert检出KPC,加用头孢他啶-阿维巴坦2.5g静脉滴注,q8h。
入院第32天,血NGS检出肺炎克雷伯菌,导管尖端培养示Orthopsilosis念珠菌,对氟康唑耐药,对两性霉素B、氟胞嘧啶敏感。痰培养示肺炎克雷伯菌,对多种抗生素耐药,仅对头孢他啶/阿维巴坦、多黏菌素B敏感。
治疗第43天,体温 36.6℃,生命体征平稳。
实验室检查:血常规 WBC 6.87*10⁹/L,N% 87%,Hb 75g/L,PLT 97*10⁹/L;生化 ALT 16.7U/L,AST 14.5U/L,ALB 41.4g/L,BUN 6.2mmol/L,Cr 55.6μmol/L;PCT 0.36ng/ml;血气 Lac 0.8mmol/L。
图9 第三阶段感染复发与多部位感染以及相关处理
图10 第三阶段病情演变
图11 痰培养结果及NGS结果
第四阶段:巩固治疗
治疗第44天,痰培养示少量念珠菌+嗜麦芽窄食单胞菌,停用头孢他啶-阿维巴坦,继续ABCD 200mg静脉滴注qd +SMZ+CRRT,病情逐步好转。
图12 第四阶段巩固治疗
病例小结
CHINET 中国细菌耐药监测报告(2024)显示,在458271株分离菌中,大肠埃希菌、肺炎克雷伯菌和金黄色葡萄球菌位列前三位。对54579株克雷伯菌属的多种抗菌药物耐药率统计表明,克雷伯菌属对多黏菌素及头孢他啶-阿维巴坦等高度敏感;对头孢曲松、美罗培南的耐药率则分别达到39.6%和21.2%。
图13 CHINET中国细菌耐药监测报告(2024)
头孢他啶-阿维巴坦是由头孢他啶和阿维巴坦组成的新型酶抑制剂合剂,在临床应用中,头孢他啶-阿维巴坦合剂对于治疗由产β-内酰胺酶的革兰阴性菌(如肠杆菌科细菌、铜绿假单胞菌等)引起的复杂感染,如医院获得性肺炎、复杂性腹腔内感染、复杂性尿路感染等,具有重要价值,可有效应对细菌耐药问题,为临床抗感染治疗提供了有力手段。
《中国鲍曼不动杆菌感染诊治与防控专家共识》与《中国黏菌素类抗菌药物临床合理应用多学科专家共识》也指出,对于CRAB、CRPA、CRE等导致的严重感染,不建议单独应用多黏菌素类药物,而是推荐以多黏菌素类药物为基础的两药或三药联合应用,包括联合另一种或更多种对CRO敏感的药物,以及如无敏感药物则在非敏感药物中选择相对折点MIC最低的药物联合治疗。
总结而言,CRO威胁日益严峻,其引发的感染,如CRKP等已成为临床治疗难题。面对这一困境,需以“慧眼”精准识别病原菌,通过微生物检测与药敏试验锁定致病菌特性;更需秉持“组合拳”治疗策略,依据权威指南推荐,采用多黏菌素类药物为基础的联合用药方案,实现对耐药菌的精准打击。唯有如此,方能平定CRKP等耐药菌引发的感染危机,让患者重获健康希望,为感染性疾病的诊治开辟光明前景。
【病例点评】
专家简历
黄小平 主任医师
苏州大学附属第一医院感染病科
苏州大学附属第一医院感染病科行政副主任、感染病科ICU负责人
医学博士,主任医师、硕士生导师
中华医学会细菌感染与耐药防治分会青年委员
中华医学会感染病分会肝衰竭与人工肝学组委员
江苏省医学会感染病分会委员兼青年委员会副主任委员
江苏省医师协会感染科医师分会委员
英国皇家自由医院高级访问学者
本例为脑干出血后长期卧床的中老年男性,反复住院,每一次住院都面临着各种各样的风险。首先,误吸风险极高。由于长期卧床,身体机能下降,吞咽功能受到影响,这使得他在进食或呼吸道分泌物管理等方面容易出现误吸情况,而误吸极有可能将口腔中的细菌等病原体带入下呼吸道,从而引发感染;其次,广谱抗生素的长期暴露也是不容忽视的因素。在之前的治疗过程中,为了应对可能的感染,不得不使用广谱抗生素。然而,这种长期的抗生素使用就像一把双刃剑,在杀死敏感细菌的同时,也筛选出了具有耐药性的细菌,为后续的治疗埋下了隐患;此外,侵入性操作在所难免。为了维持生命体征的稳定,如气管插管、留置导尿管等操作都可能破坏身体的正常屏障,为细菌入侵提供了通道,进一步增加了感染的风险。
正是由于这些因素的综合作用,导致该患者多重耐药菌感染反复甚至重叠发生。这些耐药菌包括碳青霉烯耐药肺炎克雷白菌(CRKP)、碳青霉烯耐药鲍曼不动杆菌(CRAB)以及唑类耐药念珠菌,它们的出现使得感染治疗变得极为棘手,严重影响了患者的预后,每一次感染的反复都可能将患者推向生命的边缘,让患者和家属都承受着巨大心理压力。
然而,在这样严峻的形势下,救治团队没有放弃。依托多学科协作的力量,整合了多种先进检测技术,包括微生物培养和药敏试验、床旁快速涂片(IFIFA)、Xpert及mNGS等。通过对这些技术的综合应用,快速且精准地锁定病原体及耐药基因。在明确病原体后,团队迅速启用了个体化的抗感染方案,包括头孢他啶阿维巴坦、多黏菌素等药物。这些药物的选择是基于对病原体耐药机制的深入了解以及药物的抗菌谱特点,旨在针对特定的耐药菌发挥有效的抗菌作用,从而成功逆转了感染的危局。
此案例深刻地彰显了“技术驱动精准诊断”在耐药感染救治中的核心价值。在面对多重耐药菌感染这一全球性的医疗难题时,高效的技术整合与合理用药的协同作战,为重症耐药菌感染的患者提供了突围的方向,带来了生的希望,也让医疗团队在与病魔的较量中掌握了更多的主动权,同时也为未来的类似病例的救治提供了宝贵经验。
审校| 苏州大学附属第一医院黄燕教授、黄小平教授
整理| 中国医学论坛报社雏菊
感谢齐鲁制药对本项目的公益支持!
查看更多