查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





新生儿早发感染(early-onset neonatal infection, EONI)主要指生后72 h内发生的细菌感染,总体发生率较低,但一旦发病,通常起病急、进展快,严重者可出现多脏器衰竭、后遗症甚至死亡。通过产科高危因素筛查及产时抗生素预防(intrapartum antibiotics prophylaxis, IAP),能使B族链球菌(group B Streptococcus, GBS)所致EONI的发生率下降约80%,是预防GBS-EONI的主要手段。对EONI高危新生儿选择性抗生素预防,以及对有疑似感染症状的新生儿经验性抗生素治疗,可进一步降低EONI发生率和致残致死率。
我国也制定了新生儿败血症诊断及治疗专家共识,但缺乏针对母婴同室EONI高危新生儿管理方式的共识,各地的管理和预防策略也不尽一致。因此,中国妇幼保健协会新生儿保健专业委员会和中国医师协会新生儿科医师分会组织成立共识制定专家组。本共识适用于各级妇幼保健机构产科和新生儿科(儿科)医护人员,主要针对产房和母婴同室EONI高危新生儿的临床管理,目的是既有效预防EONI的发生或不良结局,又减少不必要的抗生素使用和母婴分离。
基于产科高危因素的母婴同室新生儿管理
对于有产科高危因素但无临床症状的母婴同室新生儿,是否预防性使用抗生素,是否需要转入新生儿病房,是否进行辅助检查,需要根据产科高危因素种类、数量、程度、胎龄等因素综合分析和决定(图1)。如何既有效预防发病和不良结局,同时减少不必要的抗生素使用及母婴分离,仍在不断探索和优化中。
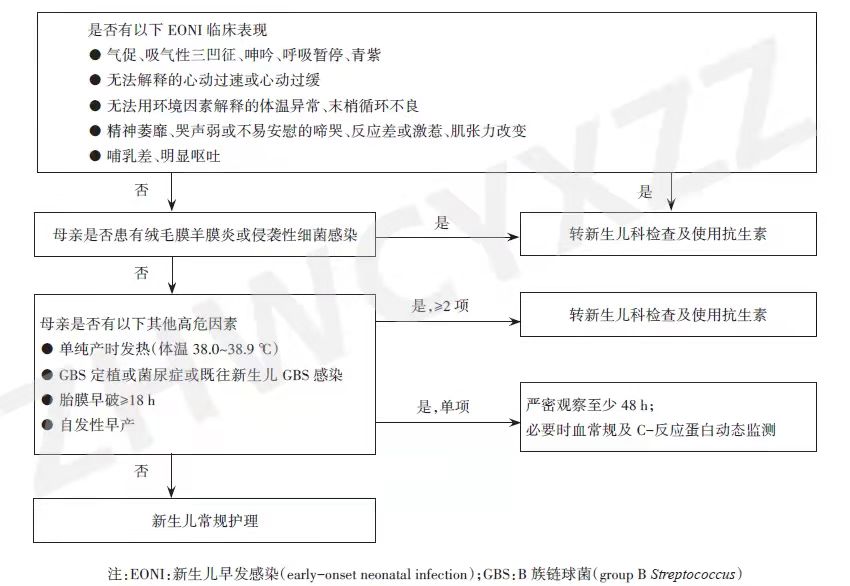
图1母婴同室EONI高危新生儿管理流程
(一)母亲绒毛膜羊膜炎(chorioamnionitis, CAM)或侵袭性细菌感
【推荐】 母亲CAM或其他侵袭性细菌感染(如败血症)是胎儿感染的最主要高危因素,无论新生儿胎龄及IAP情况,建议转新生儿科检查并预防性使用抗生素.
(二)产时发热
【推荐】 若母亲产时发热不伴其他感染证据,新生儿应严密观察至少48 h。若考虑CAM或其他侵袭性细菌感染,或合并其他高危因素如GBS定植或菌尿症、GBS定植状况不明但存在既往新生儿GBS感染史、胎膜早破(PROM)≥18 h、自发性早产,建议转新生儿科检查并预防性使用抗生素。
(三)GBS定植或菌尿症
【推荐】 对母亲GBS筛查阳性的无症状新生儿无须常规预防性使用抗生素,但需要严密观察至少48 h,特别是未接受充分IAP的新生儿。若合并PROM≥18 h、产时发热≥38 ℃、自发性早产等高危因素,建议转新生儿科进一步检查并预防性使用抗生素。
(四)PROM及破膜时间延长
【推荐】 若PROM≥18 h,无症状足月新生儿无须常规预防性使用抗生素,但需要严密观察至少48 h,若合并其他高危因素(如母亲GBS定植或菌尿症或既往新生儿GBS感染史、产时发热≥38 ℃),或未足月PROM(preterm PROM,PPROM)≥18 h,建议转新生儿科进一步检查并预防性使用抗生素。
(五)早产
【推荐】 若明确因多胎、羊水过多、母亲妊娠高血压等非感染因素所致早产,早产儿无须预防性使用抗生素。若自发性早产合并其他高危因素(如母亲GBS定植或菌尿症、本次GBS状况不明但存在既往新生儿GBS感染史、PPROM≥18 h、产时发热≥38 ℃),应转新生儿科检查并预防性使用抗生素。
(六)其他高危因素
【推荐】 羊水胎粪污染(meconium- stained amniotic fluid, MSAF)可能增加新生儿感染风险,但对无症状新生儿无须常规预防性使用抗生素。
辅助检查及意义
【推荐】 生后早期非特异性辅助检查(如WBC计数和CRP)对预测或早期诊断EONI意义不大,但动态监测非特异性指标的变化有助于排除诊断或辅助诊断,是预防性使用抗生素后决定停药的重要依据。
抗生素的选择、剂量、疗程及途径
【推荐】 按照规范选择抗生素的种类、剂量及疗程。对于需要使用抗生素的EONI高危新生儿,建议转新生儿科静脉内用药。在资源匮乏地区,肌内注射抗生素可作为预防性用药的备选方案。
不建议将口服抗生素作为母婴同室新生儿预防性用药的常规选择。
本文节选自《母婴同室早发感染高危新生儿临床管理专家共识》
查看更多