查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





肝细胞癌(HCC)是全球第六大常见癌症和第三大癌症相关死亡原因,尽管治疗手段不断进步,但其5年生存率仍仅有18%。根治性手术切除是局部性肝癌的首选治疗方案,但术后5年复发率超过50%,严重影响患者的长期生存。因此,寻找能够准确预测预后的生物标志物,对于优化治疗策略、改善患者结局至关重要。血小板作为血液系统的重要组成部分,其在肿瘤生物学中的作用日益受到关注,但其对肝癌术后预后的具体影响,以往的研究结论尚不明确。
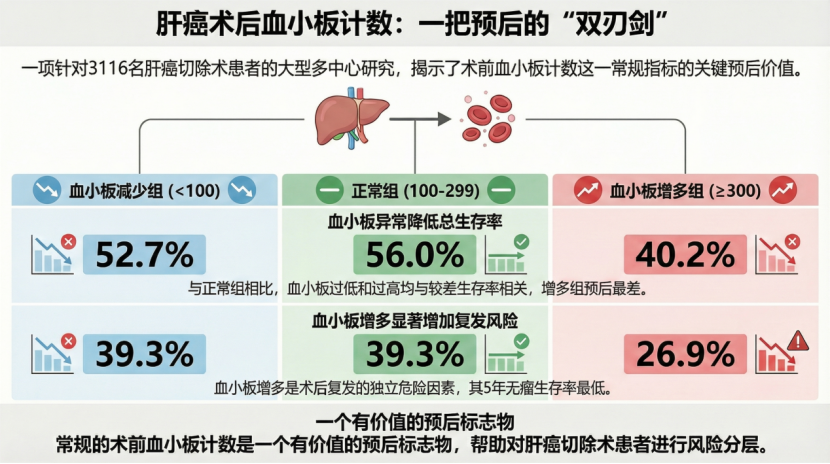
杨田教授团队牵头开展了这项大规模、多中心的回顾性队列研究。该研究共纳入了中国10个肝胆中心接受根治性肝癌切除术的3116名患者。根据术前两周内的血小板计数值,患者被分为三组:
血小板减少症组(<100×10⁹/L):655人(21.0%);
血小板正常组(100-299×10⁹/L):2374人(76.2%);
血小板增多症组(≥300×10⁹/L):87人(2.8%)。
研究结果清晰地揭示了血小板计数的“双刃剑”效应:
多变量分析进一步证实,在排除了其他已知影响预后的因素后,血小板减少症(HR1.215,p=0.011)和血小板增多症(HR1.307,p<0.001)均是影响总生存率的独立危险因素。而血小板增多症更是预测术后复发的独立危险因素(HR1.523,p=0.001)。
本研究不仅发现了现象,更深入探讨了其背后的机制:
(1)血小板减少症的警示:研究发现,血小板减少的患者往往伴有更严重的肝硬化(92.4%)和更差的肝功能。这表明血小板减少更多地反映了患者肝脏基础疾病的严重程度。这类患者术后非癌症相关死亡(如肝功能衰竭、上消化道出血)的比例(11.3%)显著高于其他组,这解释了为何其总生存率较低,但复发风险并未显著增加。
(2)血小板增多症的威胁:血小板增多则与肿瘤本身的侵袭性密切相关。研究数据显示,该组患者的肿瘤尺寸更大、包膜不完整比例更高。血小板可以分泌多种生长因子,形成“血小板-肿瘤细胞”聚集体,从而促进肿瘤生长、血管生成和远处转移。这直接导致了更高的术后复发率和更差的生存结局。
这项研究成果具有重要的临床转化价值:
(1)优化术前风险评估:术前血小板计数是一项常规、低成本的检查。医生可将其作为一项重要的预后指标,对血小板计数异常的患者进行更精准的风险分层。
(2)指导围手术期管理:对于血小板异常的患者,医疗团队可以采取更积极的干预措施。例如,对血小板减少的患者加强保肝治疗和术后监护;对血小板增多的患者,需警惕其肿瘤具有更强的侵袭性,从而制定更严密的术后随访计划。
(3)开辟新的治疗思路:研究结果提示,调控血小板水平可能成为改善肝癌患者预后的潜在治疗策略。未来可进一步探索针对血小板相关通路的靶向治疗,例如对血小板增多症患者应用抗血小板药物等,但这仍需更多临床研究证实。
总之,这项大规模研究首次证实了术前血小板计数在肝癌根治性切除术后作为预后预测因子的“双刃剑”作用。这一发现将有助于临床医生利用一项简单的血常规检查,更准确地为患者“把脉”,从而制定更具个体化的治疗与管理方案,最终改善肝癌患者的长期生存。这项成果也再次彰显了我院在肝胆肿瘤领域的临床研究实力和学术影响力。
来源:上海东方肝胆外科医院
查看更多