查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





患者男性,48岁,主因“双下肢无力7个月,发热、头痛一个半月”入院。

2024年4月,患者无诱因出现双下肢无力,尚可行走,上楼梯费力。2024年7月27日,患者晨起后发现双下肢无力加重(2天内加重到2级),伴下肢麻木,尿便障碍;胸腰椎增强磁共振成像(MRI)示胸腰段脊髓弥漫性病变伴强化(图1);腰穿脑脊液压力150 mmH2O,白细胞9*106/L,糖4.7 mmol/L,氯化物126 mmol/L,蛋白0.47 g/L,寡克隆区带(OB)阴性;血抗水通道蛋白4(AQP4)、髓鞘少突胶质细胞糖蛋白(MOG)、胶质纤维酸性蛋白(GFAP)-IgG(-);血肿瘤标志物、抗核抗体(ANA)、布氏杆菌凝集试验(-);诊断脊髓炎,予以静脉滴注甲泼尼龙1 g qd*3 d→500 mg qd*3 d→240 mg qd*3 d→序贯口服甲泼尼龙60 mg qd 每周减1片,出院时双下肢基本无法活动。经过康复锻炼,2024年8月,患者双下肢可抬离床面,自觉麻木平面下降,有尿意,间断导尿。
2024年9月22日,患者发热、头痛(当时甲泼尼龙减至40 mg qd口服),双下肢无力明显加重,伴有胡言乱语、精神异常。2024年9月27日,患者意识模糊,颈项强直;脑脊液:压力340 mmH2O,黄色浑浊,白细胞383*106/L,糖1.82 mmol/L↓,氯化物109.4 mmol/L↓,蛋白7.53 g/L↑,宏基因组学二代测序水痘-带状疱疹病毒(VZV)序列数3499,Xpert(-);头颅计算机体层摄影(CT)示幕上幕下脑积水;考虑脑疝,转入ICU行脑室外引流术,予以阿昔洛韦抗病毒、四联抗结核治疗,地塞米松抗炎。2024年10月3日,患者意识好转,头颅MRI示右侧顶枕叶点状、胼胝体压部DWI高信号,ADC减低。2024年10月10日复查腰穿脑脊液压力>400 mmH2O,黄色浑浊,蛋白5.8 g/L↑,白细胞247*106/L,糖7.42 mmol/L,氯化物108.5 mmol/L↓;腰穿后再次脑疝,留置脑室外引流。2024年10月29日转入普通病房,家属发现双耳听力下降,当地考虑中枢神经系统VZV感染、结核感染不除外,予以抗病毒、抗结核、脱水降颅压治疗约1个月,患者头痛好转,精神行为异常明显,双下肢肌力0级。2024年11月5日就诊于我院急诊,头颅增强MRI提示多发性脑梗死(图2)、硬脑膜强化(图3);历次腰穿结果见表1。病来,患者精神、食欲、睡眠欠佳,留置尿管,辅助通便,体重无明显下降。
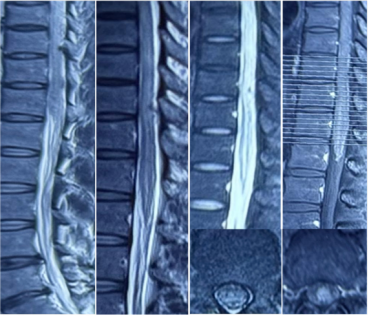
图1 胸腰髓增强MRI
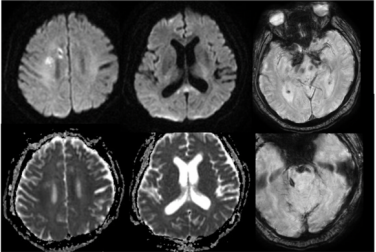
图2 头颅常规MRI+SWI
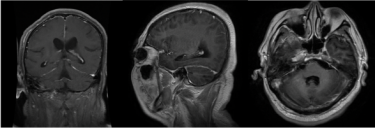
图3 头颅增强MRI
压力 (mmH2O) | 白细胞 (×106/L) | 蛋白 (g/L) | 糖 (mmol/L) | 氯化物 (mmol/L) | 宏基因组学 二代测序 | 其他 | |
2024.7 | 150 | 9 | 0.47 | 4.7 | 126 | OB(-) | |
2024.9.27 | 340 | 383 | 7.53 | 1.82 | 109.4 | VZV 3499 | Xpert(-) |
2024.10.10 | >400 | 247 | 5.8 | 7.42 | 108.5 | EBV 3 VZV不详 | |
2024.11.6 | 165 | 57 | 1.87 | 3.9 | 119 | VZV 39 EBV 7 | 细胞学淋巴细胞性炎症,Xpert-,OB/SOB+,IL-6 182 pg/mL,IL-10 16.9 pg/mL。 |
表1 历次腰穿情况汇总

冠心病1年,支架植入术后,近3个月未口服抗板药物;高血压,控制良好;否认皮肤疱疹史,但妻子5年前曾患带状疱疹。长期吸烟史,家族史无特殊。

神清,胡言乱语,定向障碍,双耳听力明显下降,构音清晰;颅神经:双侧瞳孔直径4 mm,直接、间接对光反射迟钝,左眼相对性传入性瞳孔障碍(+)。
双下肢肌力0级,双下肢腱反射消失,双侧病理征(-);双上肢肌力4级以上,双上肢腱反射对称引出;T6水平以下针刺觉消失;双髋关节及以下音叉震动觉消失;颈软,颏胸距2指。

头颅MRA:右椎动脉(R-VA)、基底动脉(BA)、右大脑中动脉(R-MCA)、右大脑后动脉(R-PCA)多发节段性重度狭窄(图4)。
头颅CT:鞍上池、脚间池、桥前池蛛网膜下腔出血(图5)。
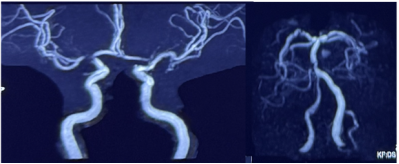
图4 头颅MRA
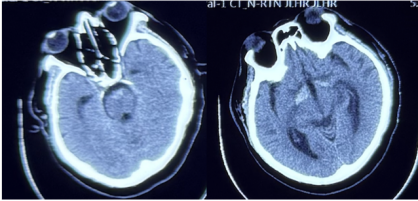
图5 头颅CT

患者定位诊断考虑胸段脊髓、大脑皮层、脑膜、视神经、听神经受累。定性诊断方面,患者整体病程分为两个阶段,第一阶段为脊髓病,第二阶段为中枢神经系统感染。
第一阶段病程:患者亚急性起病,病初为双下肢无力,3个月期间无明显变化,3个月后突然急性加重,不符合急性脊髓炎的病程特点,结合下胸段脊髓长节段长T2信号、水肿明显、脊髓可见可疑的血管流空影,需考虑脊髓血管病。进一步完善颈胸腰椎增强MRI,可见胸髓多发斑片状异常信号、脊膜不均匀增厚伴强化、脊髓周围多发迂曲血管影、脊髓表面含铁血黄素沉积(图6)。脊髓数字减影血管造影(DSA)可见左侧T10肋间动脉造影时早期静脉充盈、迂曲扩张,考虑为硬脊膜动静脉瘘(SDAVF)可能大(图7)。治疗方面,于神经外科行硬脊膜动静脉瘘切除术。
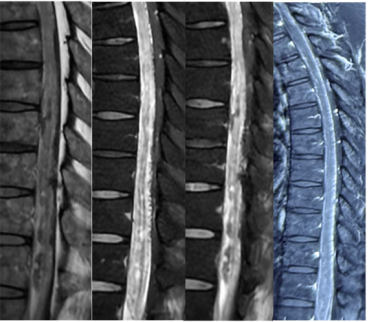
图6 胸髓增强MRI
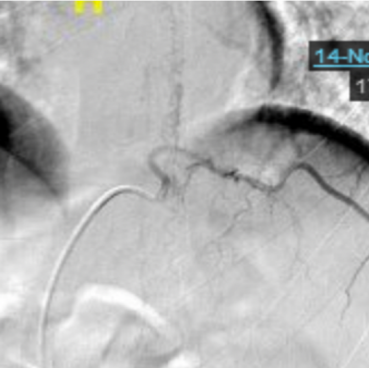
图7 脊髓DSA
第二阶段病程:大剂量激素冲击治疗后出现发热、头痛、精神行为异常,腰穿脑脊液白细胞明显升高,考虑免疫抑制后继发感染性脑膜脑炎。脑脊液宏基因组学二代测序VZV序列数高,经抗病毒治疗后颅压、白细胞、蛋白及VZV序列数均明显下降,支持中枢神经系统VZV感染。此外,患者脑脊液蛋白显著升高,糖、氯化物降低,血结核感染特异性T细胞检测阳性,影像上脊膜增厚明显,需考虑合并中枢神经系统结核感染不除外。患者多发性脑梗死、局部蛛网膜下腔出血,颅内动脉多发节段性中重度狭窄,需考虑合并感染性血管炎可能。治疗方面,予以足量、足疗程抗病毒治疗及抗结核治疗。

1. 硬脊膜动静脉瘘(左侧T10)
2. 中枢神经系统感染
2.1 水痘-带状疱疹病毒感染
2.2 结核感染不除外
2.3 感染性血管炎

1年后随诊,患者精神症状消失,认知恢复到病前水平。腰部肌肉力量有所恢复,右下肢恢复部分活动(2级),腰部以下感觉有所恢复,发麻胀,仍留置尿管,但有尿意。
脊髓硬脊膜动静脉瘘(SDAVF)是由于脊髓神经根动脉和静脉之间的异常连接导致静脉淤血,这可能导致脊髓静脉性水肿,多见于胸腰段(Th6至L2之间)。该病常见于中老年患者,表现为非特异性的进行性脊髓病症状,容易漏诊或误诊为脊髓炎或其它疾病,发病率约为每年5~10/百万人。典型影像学表现为髓内T2高信号即脊髓水肿表现,髓周血管流空信号以及外周边缘T2低信号(含有脱氧血红蛋白的缓慢血流),脊髓DSA检查发现早期静脉充盈、神经根髓静脉的逆行充盈以及静脉回流延迟为确诊的“金标准”。治疗方面以血管内栓塞或外科手术结扎/切除瘘口为主,外科手术成功率更高。
更多精彩病例,请持续关注「协和神经科临床病例精粹」专栏
查看更多