查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






相关内容回顾↓↓↓
RICU床旁TBCB术中操作要点
1. 用物准备
除按常规经支气管冷冻肺活检(TBCB)准备仪器设备、物品、药品外,建议选用诊断型支气管镜或一次性支气管镜(镜身外径≤5 mm),同时选择内径8.0 mm以上的气管导管(可弯曲镜进出方便及预置止血球囊的需要),有条件的单位在C形臂、径向超声探头、床旁超声等可视化设备引导下实施TBCB,便于精准定位,减少气胸和出血等并发症的发生。
2. 床旁TBCB操作要点
(1)术前常规经口气管插管,预置止血球囊(图1,图2)。术前检查止血球囊完好,无漏气。放置时应注意双侧上叶支气管开口至上叶段支气管间的距离常常较短,止血球囊常难以固定在上述部位,如选择肺上叶冷冻肺活检,可将止血球囊预置在双侧主支气管内。

图1 封堵球囊三通接口
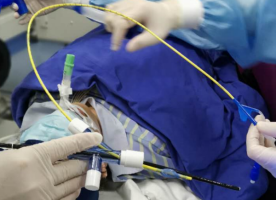
图2 预置封堵球囊
(2)术中再次确定活检部位周围血供情况:经支气管镜工作孔道置入超声小探头,可以探查目标部位的血供情况,避免误伤中等大小的血管,为避免活检出血提供进一步的保障。如无上述条件,则应再次阅片,评估活检区域血供情况。
(3)对弥漫性病灶活检时,向前推送冷冻探头直至遇到阻力不能再进入(表明冷冻探头前端已到达脏层胸膜,回撤-再送入来回几次确认)。回撤冷冻探头1~2 cm,准备TBCB活检(此时可以通过C形臂或经胸壁超声确定冷冻探头位置)。我中心已开展经胸壁超声引导下TBCB,经胸壁超声可实时观察到冷冻探头的位置,以及与胸壁的距离,可减少气胸的发生(图3,图4)。注意向前推送冷冻探头时动作轻柔,以免探头用力过度时刺破胸膜发生气胸。冻取组织时,一般1.9 mm探头冷冻3~4 s,即可将冷冻探头与支气管镜一同移出体外。如遇探头拔除阻力很大,提示探头可能冻住较大的支气管导致无法拔出。此时应复温解冻后重新调整时间冻取,避免暴力拉扯导致支气管或血管损伤,造成严重并发症。
图3 经胸壁超声引导下TBCB(红色箭头为冷冻探头)
图4 RICU患者床旁行TBCB
(4)取下标本后,应立即进镜观察球囊位置及出血情况,若无血液从球囊与支气管间隙溢出,在可弯曲镜监视下缓慢放空球囊,同时观察出血情况,如出血量较多时可再次充盈球囊封堵,并可经球囊中空导管向封堵远端叶段支气管内注入止血药物协助止血;如出血不多,可吸引清除支气管内血液,同时由助手协助判断有无气胸、纵隔气肿等情况发生。如无活动性出血、气胸发生,可再次进行活检,建议避免同一亚段支气管反复活检。
常见并发症的预防与处理
1. 出血
出血是冷冻肺活检最常见的并发症,TBCB总体出血率约为76.0%,但多以轻度出血为主。ECMO患者出血及血栓的风险较其他患者更高,此类患者出血量通常较大,且较难止血。中日医院曾报道ECMO支持下对ARDS患者进行TBCB,提示出血风险极大。预防致命性大出血的有效手段包括充分评估患者的出凝血功能、封堵球囊、利用导航系统、避让支气管等。充分的术前评估且熟练掌握各种活检操作对于降低出血并发症具有重要意义。
一旦冷冻肺活检后出现抽吸不能止血或出血涌入气管时,提示出血量较大。此时应继续封堵球囊,经球囊中空导管注入冰生理盐水、1: 10000肾上腺素或凝血酶协助止血,同时静脉给予垂体后叶激素、巴曲酶等药物止血。如反复使用上述方法仍无法止血,需考虑行急诊支气管动脉栓塞或胸外科会诊协助止血。
2. 气胸
气胸是冷冻肺活检另一常见并发症,多数在术后即刻出现,部分可延迟至术后24 h。预防气胸的措施包括:术前充分评估活检部位,避免牵拉性支扩、纤维化或蜂窝肺等部位活检,减少呼吸机相关性肺损伤与TBCB叠加的肺损害(包括降低PEEP、减少呼吸驱动、限制潮气量等),术中超声及C形臂X线引导下活检,避免暴力拉扯等。
活检操作后应常规复查患者肺部超声或床旁X线胸片评估有无气胸。若患者无需正压通气,少量气胸加强观察即可,一般可自行吸收,无需特殊处理。若患者为正压通气状态,应继续保持PEEP处于较低水平,同时尽快给予胸腔闭式引流。对于气胸量>30%,建议常规胸腔闭式引流。对于伴有呼吸困难合并纵隔气肿和皮下气肿,可经胸骨上窝皮肤切开引流气体,常可在短期内愈合。
内容节选自《经支气管冷冻肺活检在重症弥漫性肺疾病诊断中的应用》
作者:上海市东方医院呼吸与危重症医学科 高少勇
来源:重症肺言
查看更多