查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





患者,女,52岁,因“腹痛、腹泻1个月余”于2021年2月27日收治于武汉市肺科医院结核科。患者于2021年1月无明显诱因开始出现腹痛、进食后明显,伴腹泻,每天1~4次不等,为黄色稀水样变,伴咳嗽、咳白痰,偶有盗汗,无发热,无头晕、头痛等不适。就诊于当地医院行肠镜检查,提示回盲部可见广泛增生溃疡;肺部CT:两肺感染性病变,结核可能。为求进一步诊治入我院。
患者自起病以来,饮食、睡眠一般,小便正常,体质量下降10 kg。
既往史:2004年肺结核病史、抗结核治疗半年,否认高血压、糖尿病病史,否认药物过敏史。
入院查体:体温36.5 ℃,脉搏93 次/min,呼吸18 次/min,血压102/69 mmHg(1 mmHg=0.133 kPa)。神志清楚,全身皮肤黏膜无黄染及出血点,浅表淋巴结未触及肿大,双肺呼吸音清晰,双肺未闻及干湿性啰音,心律齐,未闻及病理性杂音,腹软,右下腹部压痛,无反跳痛,双下肢不肿。
入院诊断:(1)肠结核;(2)不完全性肠梗阻;(3)继发性肺结核双肺涂阳(未)复治。
入院后查痰标本
涂片检查:分枝杆菌阴性;
GeneXpert MTB/RIF检测:结核分枝杆菌(MTB)阳性,利福平耐药;
结核DNA:1000 copies/ml;
HAIN检测:异烟肼耐药基因突变检出、利福平耐药基因突变检出,氟喹诺酮类药物耐药基因突变未检出。
粪便标本
涂片检查:分枝杆菌阳性(1+);
结核DNA:30000 copies/ml。
血常规:白细胞:6.44×109/L,血红蛋白:107 g/L,中心粒细胞比率 78.50%,淋巴细胞比率 12.10%,肝肾功能、凝血功能未见明显异常。
2021-3-8腹部CT:回盲部及下腹部部分小肠病变,考虑为结核合并肠梗阻(图1、2)。
心电图:(1)窦性心律;(2)电轴左偏,QTc:430 ms。行Bdq-Lzd-Cs-Cfz-Lfx方案(Bdq:贝达喹啉;Lzd:利奈唑胺;Cs:环丝氨酸;Cfz:氯法齐明;Lfx:左氧氟沙星)抗结核治疗后无不适,于2021年3月11日出院。

图1 腹部CT
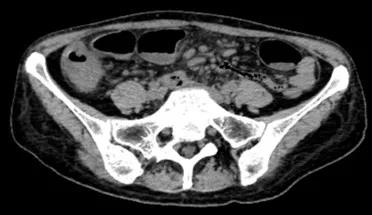
图2 腹部CT
2021年4月6日患者因“头晕、乏力、纳差伴四肢肿胀3天”再次入院。血常规提示:白细胞计数:2.11×109/L、血红蛋白:50.00 g/L、血小板计数:391.00×109/L。胸部CT提示双肺感染性病变,结核可能。
入院后停用Lzd,行输血等对症治疗。4月11日患者出现腹痛不适,灌肠后解出少量大便,腹部立位平片提示肠梗阻(图5),给予禁食水,留置胃管,胃肠减压、灌肠、肠外营养支持等对症处理,调整抗结核治疗为:Lfx-Am-Mpm-Amx/Clv(Am:阿米卡星;Mpm:美罗培南;Amx/Clv:阿莫西林/克拉维酸),治疗后患者肠梗阻症状反复,5月12日复查腹部CT,提示肠梗阻较前明显(图6~8),请外科会诊讨论后建议手术治疗。

图5
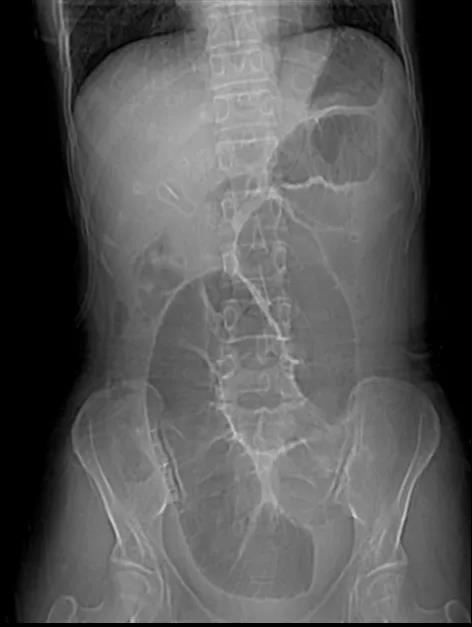
图6
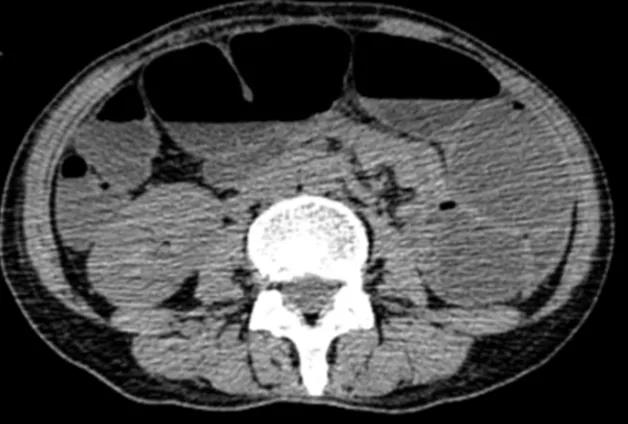
图7
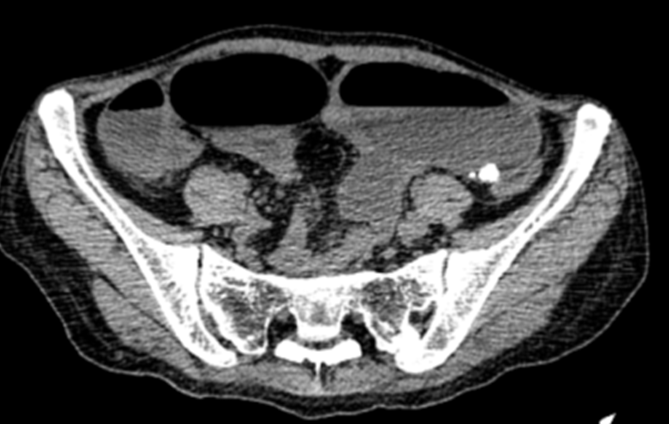
图8
5月13日转外科后查肝肾功能:丙氨酸氨基转移酶(ALT):53.00 U/L、天门冬氨酸氨基转移酶(AST):89.00 U/L、总胆红素:86.95 μmol/L、直接胆红素:62.61 μmol/L,行护肝、降黄、肠外营养支持等对症治疗后肝功能好转,肠梗阻无好转。6月3日在全麻下行“剖腹探查术+小肠部分切除术+小肠侧吻合术+腹腔粘连松解术”,术后恢复顺利。
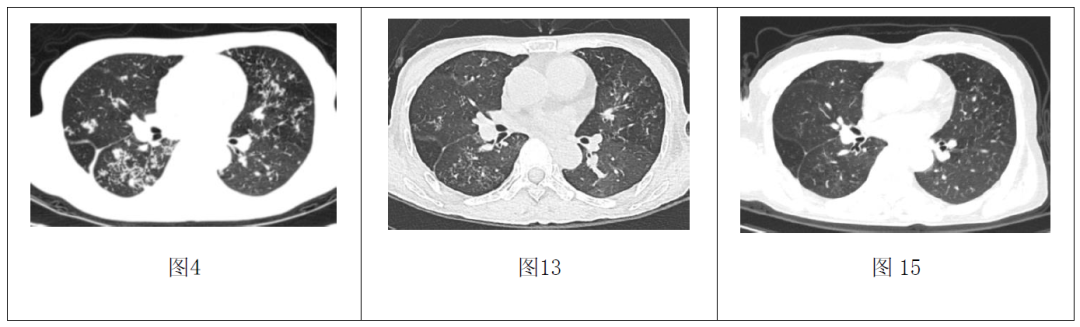
手术标本病理:(1)小肠多发慢性溃疡并肠腔狭窄改变,合并肉芽肿性炎及少许干酪样坏死,倾向为肠结核病理改变(图9)。(2)小肠系膜淋巴结(13/14枚)及肠周脂肪肉芽肿性炎,伴局灶玻璃样变,倾向结核性肉芽肿。6月18日转结核科行Bdq-Lzd(300 mg)-Cfz-Cs-Lfx方案抗结核治疗后出院。患者腹泻、腹痛、咳嗽症状逐渐缓解,大便恢复正常。7月6日复查腹部CT:肠管未见明显扩张性阶梯样平影(图10,11),胸部CT:两肺病灶较前吸收(图12,13)。
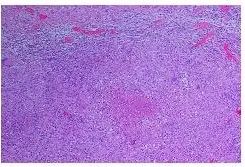
图9
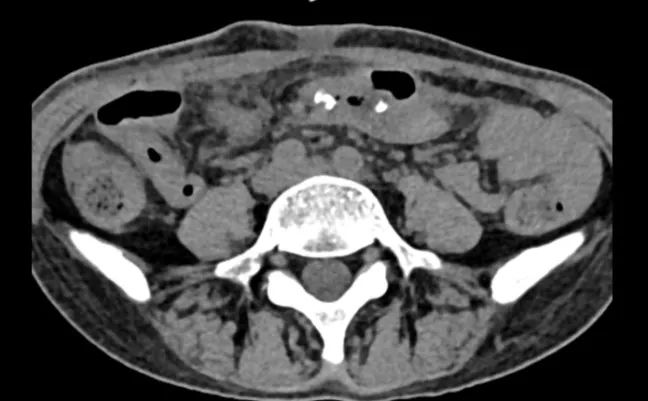
图10
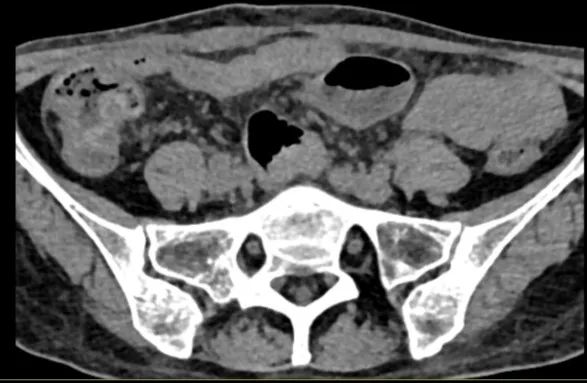
图11
12月13日门诊复查,患者精神、睡眠、食纳可,无咳嗽、咳痰不适,大便正常,体重较前增加。复查血常规:白细胞计数:3.24×109/L、血红蛋白:111 g/L、血小板计数:174×109/L,肝肾功能电解质未见明显异常,心电图未见明显异常,胸部CT提示双肺病灶明显吸收(图14,15)。
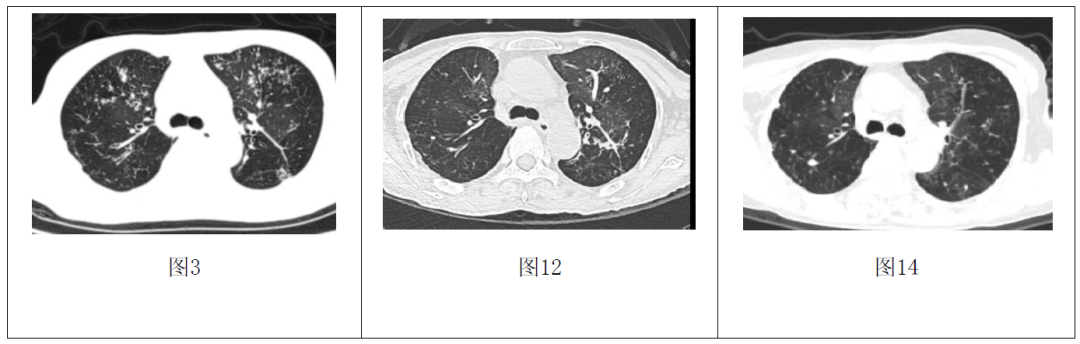
胸部CT
耐多药结核病被世界卫生组织(WHO)确定为全球结核病控制的三大挑战之一。化学治疗依然是耐药结核病的主要治疗方法。耐药结核病的治疗迫切需要更新的、不良反应更少的方案,以减轻疾病负担及缩短治疗时间。2013年6月WHO推荐贝达喹啉作为一种新型抗结核药物,其对敏感和耐药MTB均具有良好的抗菌活性。无论是WHO还是我国耐药结核病化学治疗指南,都推荐其作为耐药结核病化疗的首选药物之一。本例患者采用了包含贝达喹啉在内的治疗方案,在治疗过程中虽然出现了严重贫血的药物不良反应,但经过输血、减少利奈唑胺用药剂量后患者可逐渐耐受,经治疗,肺部病灶吸收明显,肠结核症状明显好转,治疗效果确切。
肠结核是我国常见的肺外结核之一,好发于回盲部,临床症状、体征缺乏特异性,常被误诊或漏诊。其治疗以内科抗结核治疗和全身治疗为主。本例患者以消化道症状起病、起病初未予重视,就诊时肠道病变已经较重且开始出现肠梗阻症状。虽然行规范化疗及营养支持等保守治疗,本例患者仍然进展为完全性肠梗阻。完全性肠梗阻后患者无法经口进食及口服抗结核药物;而肠结核患者又常合并不同程度的营养不良,极大增加了结核病尤其是耐多药结核病的治疗难度。本例患者完全性肠梗阻后又出现了胆汁淤积、黄疸、肝功能异常,进一步增加了治疗难度。
虽然经过积极治疗后本例患者逐渐康复,但其治疗过程中有些经验值得总结。
1. 多学科诊疗模式(MDT):结核科、外科、营养科等科室医生需加强沟通、紧密合作。结核科医生根据患者进食、肝功能等情况及时、灵活调整抗结核治疗方案,以保证围手术期有效的抗结核治疗;外科医生根据患者病情,把握手术时机及手术方式;手术后患者可逐渐恢复饮食、口服抗结核药物,以保证后续的长期治疗;营养科医生根据患者的营养状态制定营养治疗方案,促进康复。
2.手术时机:肠梗阻不仅影响患者营养状态,而且影响患者对抗结核药物的服用及吸收。肠结核并发肠梗阻的手术时机目前尚无统一标准。有学者认为,完全性肠梗阻保守治疗48~72小时后症状无缓解者应尽快手术,不完全性肠梗阻经规范抗结核药物治疗效果不佳后再进行手术。但是,耐多药结核病患者可用针剂抗结核药物有限,而耐多药结核病的治疗最重要的就是足够有效的抗结核药物治疗。本例患者在肠梗阻时无法口服抗结核药物,这种情况下选择了Lfx-Am-Mpm-Amx/Clv全静脉方案抗结核治疗。但治疗过程中肠结核并未得到有效控制,导致肠梗阻反复发作,致使患者又无法口服抗结核药物,两者相互促进,导致患者病情逐渐加重,在拟手术治疗前又出现新的并发症,同时也增加了手术风险。因此,笔者认为耐多药结核病患者并发不完全性肠梗阻的手术时机应有别于药物敏感的结核病患者,在保守治疗效果不佳时,手术治疗应更加积极。手术关口前移可能避免后续并发症的出现,降低手术风险及疾病所带来的风险,同时保障后续的化学治疗。
综上所述,耐多药肠结核患者常伴肠功能紊乱、营养不良,患者一般情况差、病情复杂,治疗过程中需注意患者营养状态、密切观察抗结核药物不良反应。若治疗过程中出现肠梗阻,应多学科合作,制定安全有效的抗结核治疗方案和营养治疗方案;把握好手术指征,及时解决进食及口服药物问题,以保证后续的长期化学治疗。耐多药结核病并发肠梗阻虽然极大增加了治疗难度,但在抗结核治疗、营养治疗,以及把握好手术时机的前提下,手术治疗是安全可行的。另外,耐多药结核病患者并发肠梗阻的手术时机尚需进一步研究探讨。
作者:姚利
本文首发自中国防痨杂志期刊社
查看更多