查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





在2型糖尿病(T2DM)的治疗中,基础胰岛素扮演着至关重要的角色。然而,当单用基础胰岛素治疗后血糖控制未达理想目标,或出现因剂量过大而导致的“过度基础化”时,临床医生亟需更进一步的强化治疗策略。此时,简单增加基础胰岛素剂量不仅可能增加低血糖和体重增加的风险,也无法有效控制餐后高血糖。因此,如何科学、合理地优化和强化胰岛素治疗方案,成为临床实践中的一个重要挑战。本文梳理了从经典到创新的三类强化治疗策略:经典的多次胰岛素注射方案、创新的基础胰岛素联合胰高血糖素样肽-1受体激动剂(GLP-1RA)方案,以及简化优化的双胰岛素类似物方案,旨在为临床医生在胰岛素强化治疗选择时,提供清晰、实用的决策参考。

经典强化方案:多次皮下注射[1]
在胰岛素起始治疗的基础上,经过充分的剂量调整,如患者的血糖水平仍未达标或出现反复的低血糖,需进一步优化治疗方案。可以采用每日2~4次的餐时胰岛素+基础胰岛素,或每日2~3次预混胰岛素类似物进行胰岛素强化治疗。

初始剂量设定
以 0.4~0.5 U·kg-1·d-1估算胰岛素的初始每日总剂量。基础胰岛素占全天总量的50%,剩余的胰岛素剂量可以根据需要分配到三餐前注射。
剂量调整
根据中餐前、晚餐前和睡前血糖水平分别调整三餐前的胰岛素用量,根据空腹血糖(FPG)水平调整睡前基础胰岛素用量,每1~3天调整1次,根据血糖水平每次调整的剂量为1~4 U,直至血糖达标。

研究显示,在T2DM患者采用基础+餐时胰岛素(4 次/d)或每日3次预混胰岛素类似物进行治疗时,两者在糖化血红蛋白(HbA1c)降幅、低血糖发生率、胰岛素总剂量和对体重的影响方面无明显差别。
创新联合方案:基础胰岛素联合GLP-1RA[1,2]
当患者在使用基础胰岛素联合口服降糖药治疗后,虽然FPG可能已得到良好控制,但HbA1c仍不达标,或餐后血糖(PPG)显著升高时,此时需要优化治疗方案以全面控制血糖。

FRC定义
FRC是将基础胰岛素与GLP-1RA以固定比例组合而制成的复方制剂,如德谷胰岛素利拉鲁肽注射液(IDegLira)和甘精胰岛素利司那肽注射液(iGlarLixi)。
优点
基础胰岛素和GLP-1RA两种组分机制互补,发挥协同作用。例如,IDegLira是德谷胰岛素和利拉鲁肽两种药物的联合制剂,两种组分通过多种机制发挥协同作用,增强降糖效果,提高血糖达标率,并减少胰岛素治疗带来的低血糖和体重增加风险及GLP-1RA治疗相关的胃肠道不良反应。同时,IDegLira每日1次注射,不受进餐时间限制,简化了治疗方案,提高了治疗依从性。

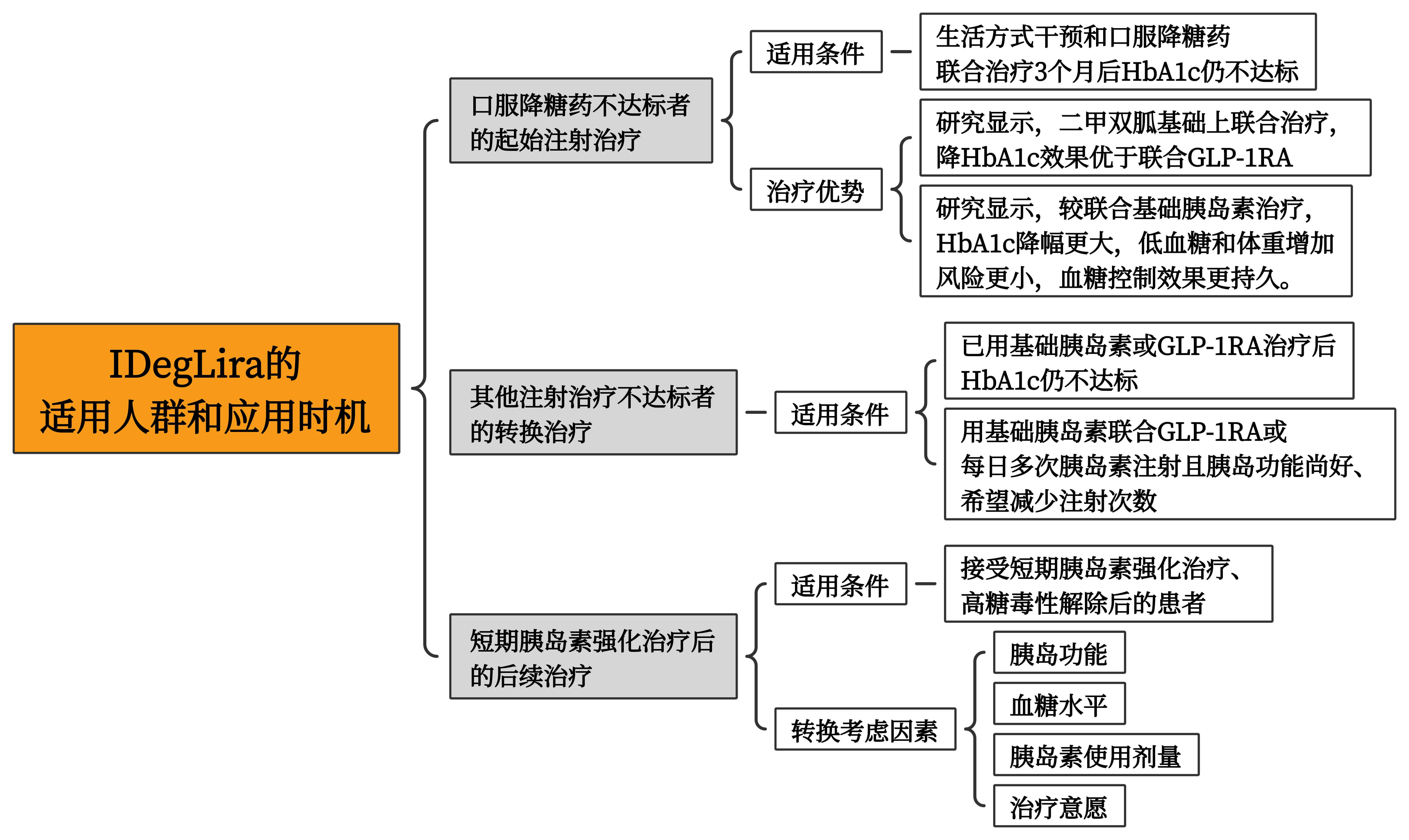
图1展示了IDegLira的适用情况和应用优势。
图1.IDegLira的适用人群和应用时机

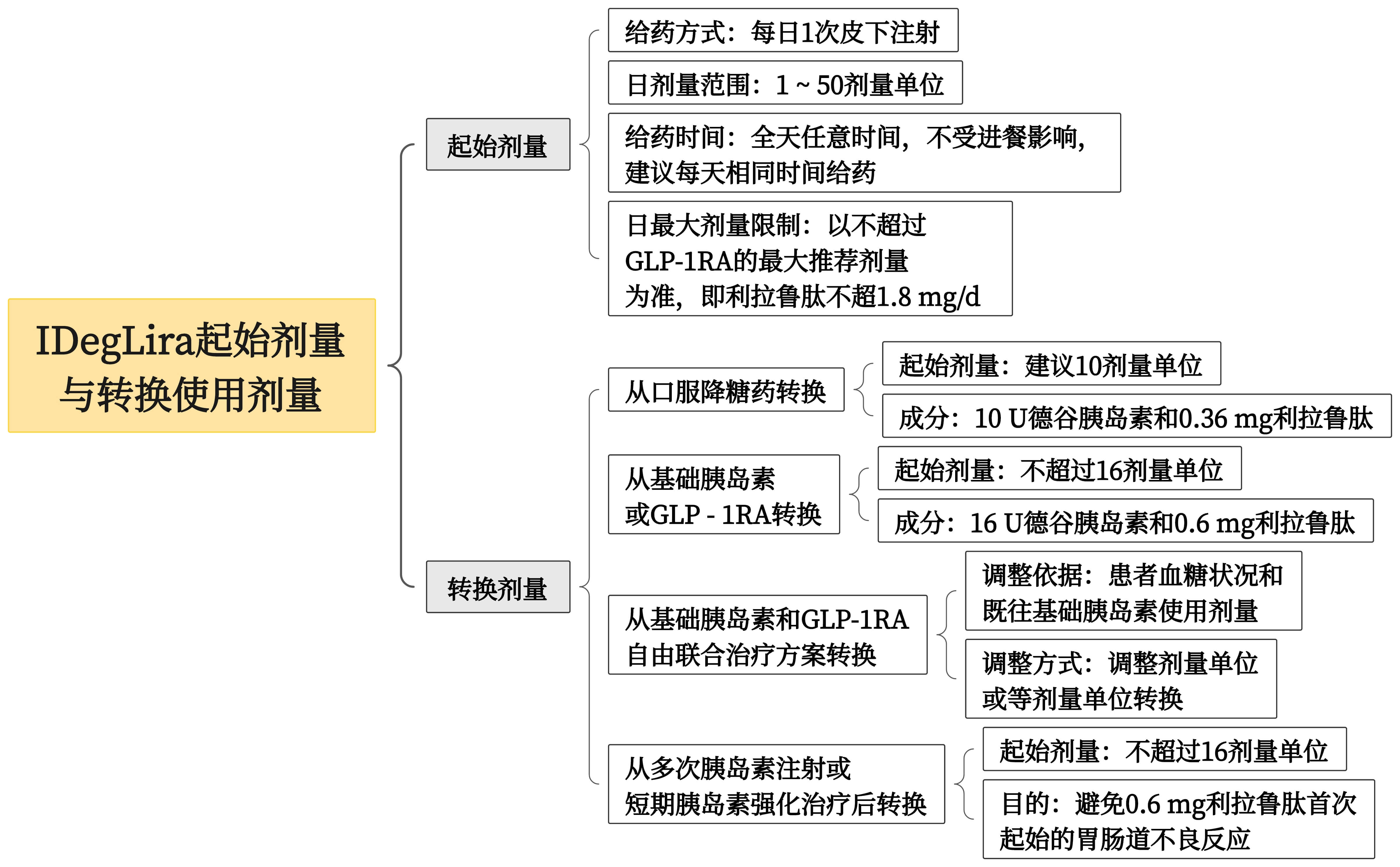
1. 起始剂量与转换使用剂量
IDegLira起始剂量与从其他治疗方案转换为IDegLira的剂量使用如图2所示。
图2.IDegLira起始剂量与转换使用剂量
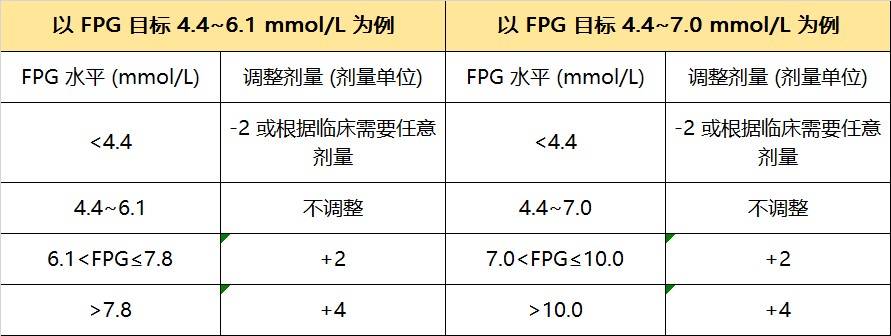
2. 剂量调整
IDegLira的剂量调整遵循个体化的原则,根据自我血糖监测FPG水平,且建议连续测3天取平均值然后进行调整,每周调整1~2次,直至FPG达标。空腹血糖达标后每周至少测3天的空腹血糖,并根据血糖水平调整剂量。表1为IDegLira的剂量调整方法。
表1.IDegLira的剂量调整方法
德谷门冬双胰岛素(IDegAsp)是一种可溶性双胰岛素制剂,含70%德谷胰岛素和30%门冬胰岛素,两种组分在制剂中独立存在,皮下注射后各自发挥作用。研究结果显示,与基础胰岛素相比,IDegAsp可更好地降低T2DM患者的HbA1c,而不增加低血糖风险。

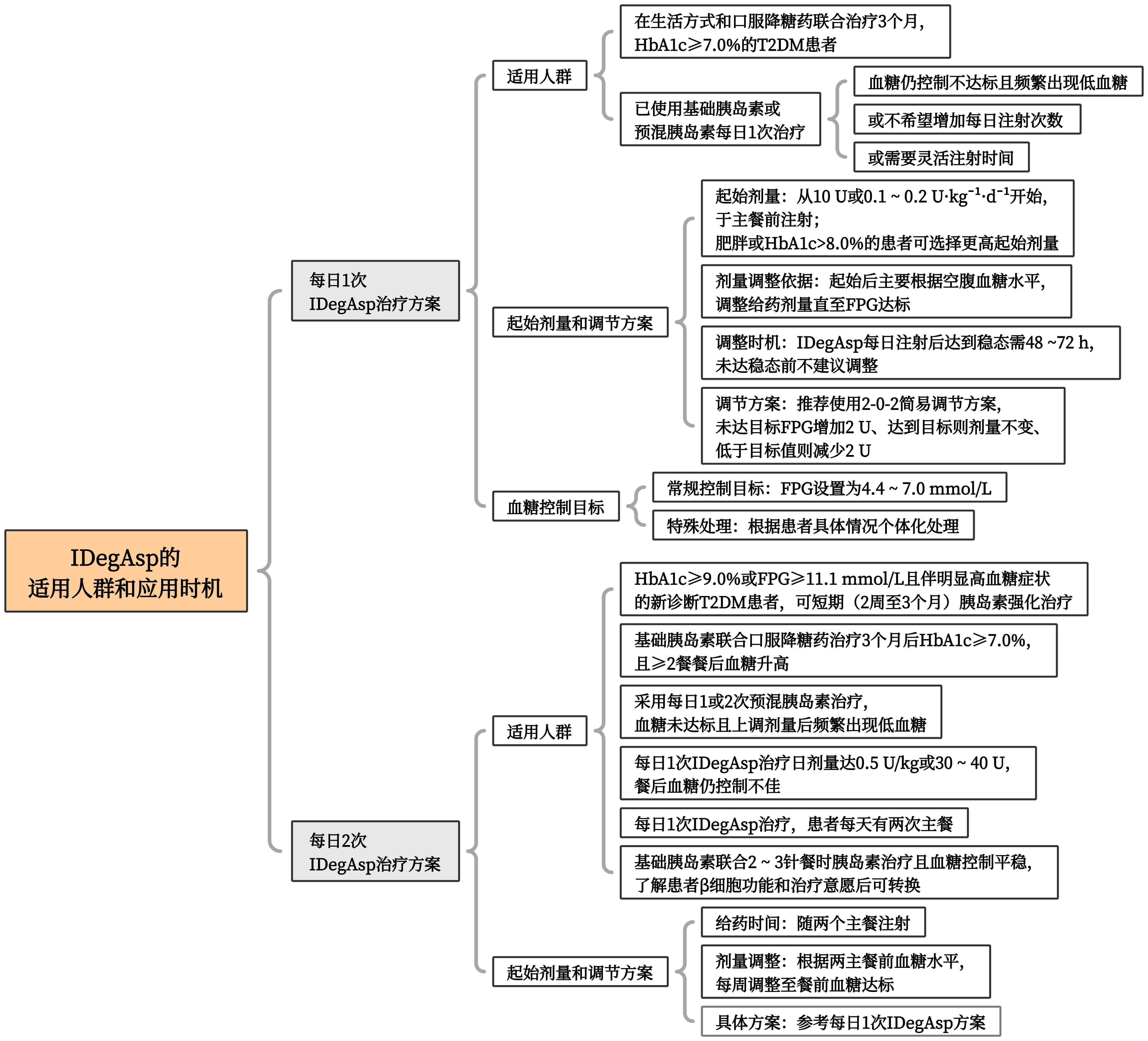
图3介绍了IDegAsp的适用人群和应用时机。
图3.IDegAsp的适用人群和应用时机

近期,首个针对中国人群的真实世界研究——CREATE研究纳入了878例来自全国16个省份的T2DM患者,观察其启动或转换为IDegAsp治疗后20周内的临床结局。研究结果显示,总体患者群体的HbA1c平均降低1.27%[95%置信区间(CI):-1.36%~-1.19%,P<0.0001],FPG平均降低1.61 mmol/L,HbA1c<7.0%的患者比例从14.0%增至27.6%。
整理:王天任
审校:邢英

查看更多