查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





刘义欣 谷伟军 窦京涛 杜锦 杨国庆 巴建明 吕朝晖 陆菊 明义母
作者单位:100853北京,解放军总医院内分泌科
通信作者:窦京涛, Cmail jingtaodou(a soh
【摘要】目的:研究明现象(DP)对T2DM患者血糖水平及血糖波动的影响,提高临床对DP的认知。方法:回顾性分析具有完整CGMS数据的T2DM患者114例,早餐前最高血糖值一夜间最低血糖(△Glu)≥1.11ml/L诊断为DP,将患者分为DP组(n=59)和NDP组(n=55),t检验、非参数检验比较血糖水平和血糖波动的差异 Spearman法和偏相关法分析DP与血糖波动指标相关性。结果:T2DM患者DP发生率51.75%(59/114)两组全天平均血糖(MBG)和HbA1e比较,差异无统计学意义(P>0.05)DP组平均血糖波动幅度(MAGE)[5.03 (3.69,6.36)vs4.30(2.99,5.93)mmd/L,Z=2.200,P=0.028]、血糖标准差(SD)[1.99(1.51,2.48 )vs1.61(1.21,1.99)mmoL,Z=2.399,P=0.016]高于NDP组,结论DP使T2DM患者血糖水平增高,血糖波动程度加重,应加强对DP的干预。
【关键词】黎明现象;动态血糖监测;糖尿病,2型;血糖波动
Infuence of dawn phenomen on overall glucose level and glucose variability in patients with type 2 diabetes
LIU Yixin, GU Weijun, DOU Jingtao,et al Departmet of Endorimlgy, Chinese PLA Gemeral
Hospital, Beijing 100853, China
Corresponding author DOU Jingtao, Email,
[Abstract] Objecive To investigate the effect of the Dw Pheomenon(DP) on the overall glucoseexposure and glucose variability in subjects with type diabete mellitus(T2DM), and to improve theclinical awareness of it. Methods A total of 114 patients with T2 DM and complete data of continuousglucose monitoring system (CGMS) were retrospectively analyzed. The Aglu was quantified by absoluteincrement from noctumal nadir to prebreak ast value.And AGLU L I1 mmol/L was used as thediagnostic threshold of DP. All the patients were divided into two groups: DP group (n=59)and NDPgroup(n=55). The overall glucose level and glucose variability were compared by t test and norrparametric test. The correlations bet ween DP and parameters of glucose variability were analyzed byspearman and partial correlation method. Results The overall incidence of DP was 51.75%(59/111) inall the patients with T2DM. The 24 h MBG and Hbac were not significantly different in DP and NDP group (P>0.05). MAGE[5.03(3.69,6.36)vs 4.30(2.99,5.93)moL,Z=2.200,P=0.028]and SD[1.99(1.51,2.48)vs 1.61(1. 21,1.99) mmol/L. Z=2.399 P=0.016] were higher in DP group than in NDP group.Concluson DP elevated blood glucose levels, and signilcantly increased the degree of glucose variabili-ty in patients with TDM. The intervention with DP should be strengthened.
[Key words] Dawn phenomenon; Continuous glucose monitoring system; Diabetes mellitus,type 2
黎明现象(DP)是指糖尿病患者夜间血糖控制出现高血糖或胰岛素需求量增加的现象。DP的发生可能与胰岛素分泌不足、R激素增多及胰岛素清除率增加有关。动态血糖监测系统(CGMS)能够进行连续的血糖监测,具有全面、持续、稳定、准确的优点,可更好地反映、发现血糖变化及血糖波动CGMS可准确判定血糖的夜间最低值和早餐前最高值,精确计算血糖变化幅度。目前国内外对DP的研究多集中在发生机制、发生频率、相关因素及血糖水平变化等,并未对血糖波动的变化进行阐述,且研究人群多为T1DM或非胰岛素治疗的T2DM患者。本研究应用CGMS探讨DP在包括接受胰岛素治疗的T2DM人群中发生频率、影响因素及其对血糖水平、血糖波动产生的影响,旨在为临床诊治DP提供依据。
对象与方法
一、研究对象
本研究回顾性分析2011年4月至2014年12月于解放军总医院内分泌科住院、且符合1999年WHO诊断标准的114例T2DM患者的病历资料其中男78例,女36例,年龄13~85岁,平均年龄(53.48士12.74)岁,BMI(26.64土34.3)kg/m2,病程(9.23士7.16)年。其中单纯饮食控制14例,服用前降糖药物37例,胰岛素或胰岛素联合口服药63例。所有患者在院期间均应用CGMS进行血糖监测并获取完整数据。排除标准:合并糖尿病酮症等急性并发症者;合并甲状腺功能亢进、肢端肥大症等其他内分泌疾病者;合并心脑血管、肝肾及血液系统等严重原发性疾病者;CGMS夜间血糖<39mmol/L者。
二、研究方法
收集患者基本信息,包括:性别、年龄、病程、身高、体重、BP、HbA1c、FBG、TC、TG、HDLC、LDLC、SUA。血糖用葡萄糖氧化酶法测定,罗氏血糖仪(卓越型)测指尖血糖。统一采用 Medtronic Minimed公司出产的美敦力CGMS进行监测。研究选取第1个完整的24h数据(0:00~24:00,288个血糖值)进行分析。CGMS可提供血糖波动幅度(血糖最高值据CGMS结果收集夜间最低血糖值、早餐前最高血糖值,黎明时血糖上升幅度(△GHlu)=早餐前最高血糖值一夜间最低血糖值。△Glu≥1.11mmol/L为DP的诊断标准。按年龄分为:≤49岁(m=41)、50~59岁(n=45)、≥60岁(n=28);按BMI分为:体重正常组(n=26,BMI18.5~23.9kg/m2)、超重组(n=47,BMI24.0~27.9kg/m2)、肥胖组(n=41,BMI≥28.0kg/m2 )。根据有无DP分为DP组和无DP组(NDP),比较组间血糖水平和血糖波动的差异。应用MBG和HbA1c评估整体血糖水平平均血糖波动幅(MAGE)和SD评估血糖波动。
三、统计学处理
采用SPSS19.0软件进行统计学分析。正态分布计量资料以x士s表示,组间比较采用t检验或单因素方差分析;偏态分布资料以中位数及四分位间距[M(Ql,Qu)]表示,组间比较采用非参数检验。采用Spearman相关分析DP与各指标的相关性。
结果
一、各组DP发生率
114例T2DM患者夜间最低血糖均值低于早餐前最高血糖均值[(659士215)(812士2.34)mmo/L],黎明时△Glu平均值为1.30(0.80,2.00)mmo/L。本研究中DP发生率51.75%(59/114),男女发病率分别51.3%、52.8%。不同年龄组DP发生率:≤49岁组58.5%(24/41),50~59岁组发生率:≤49岁组58.5%(24/41),50~59罗组48.9%(22/45),≥60岁组46.4%(13/28),随年龄增长DP发生率呈逐渐下降趋势。不同BMI组DP发生率:体重正常组46.2%(12/26),超重组51.1%(24/47),肥胖组56.1% (23/41),随着BMI的增加DP发生率逐渐增加。
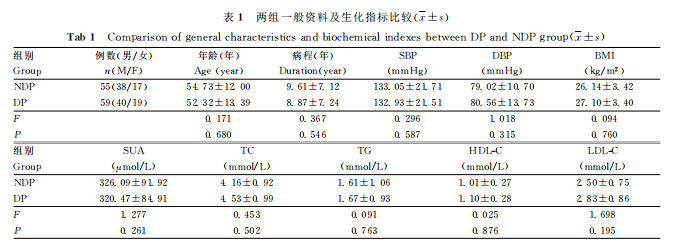
二、两组一般资料及生化指标比较
DP组和NDP组△Glu分别为2.0(1.5,2.7)mmo/L和0.8(0.6,1.0)mmo/L。两组年龄、病程、BP、BMI、血脂、SUA等比较,差异院计学意义(P>0.05)。(表1)
三、DP对整体血糖水平和血糖波动的影响DP组MBG及HbA1c均高于NDP组,但差异无统计学意义(P>0.05)。采用非参数检验比较两组血糖波动指标,结果显示,DP组MAGE、SD高于NDP组(P<0.05)(表2)。
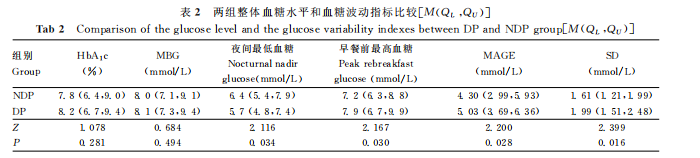
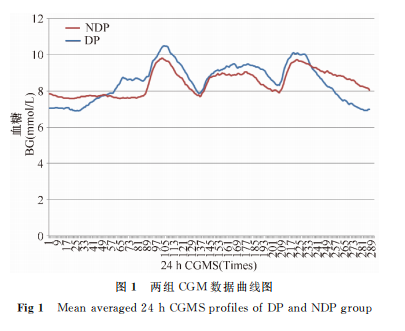
《中国动态血糖监测临床应用指南》推荐正常人MAGE<3.9,按此标准,本研究中NDP组MAGE正常者占41.8%(23/55),而DP组达标者仅占25.4%(15/59)。DP和NDP组SD分别为1.99(1.51,2.48)、1.61(1.21,1.99)(Z=2.399,P=0.016)。DP组夜间最低血糖[5.70(4.80,2.40)mmoM/低于NDP组[6.40(5.40,7.90)mmol/L(P=0.034),而早餐前最高血糖[7.90(6.70,9.90)mmol/L]则高于NDP组[7.20(6.30,8.80)mol/L](P=0.030)(表2)。两组CGM曲线图也显示,DP组夜间血糖低于NDP组,三餐后血糖高于NDP组(图1)。
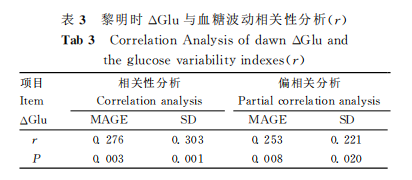
四、黎明时△Glu与血糖波动指标相关性分析Spearman相关分析显示,黎明时△Glu与MAGE呈正相关(P<0.01)。进一步将年龄、BMI、MBG和HbA1c作为控制变量行偏相关分析显示黎明时△Glu呈正相关(P<0.05)。(表3)
讨 论
研究认为,DP是多种激素不平衡分泌所引起的一种清晨高血糖状态,如生长激素、胰高糖素、皮质醇、肾上腺素、去甲肾上腺素分泌增多,胰岛素样生长因子1(IGF-1)水平降低,同时R增加、肝和外周组织IS降低等多因素综合作用的结果。
研究发现,TDM及T2DM患者都存在DP。文献报道,DP在T1DM患者中发生率29%~91%,T2DM患者中60%~89.5%。本研究T2DM患者DP发生率51.75%(59/114),△Glu为1.30(0.80,2.00)mmo/L,其中非胰岛素治疗组△Glu为1.2(0.8,2.1)mmo/L,胰岛素治疗组1.4(0.8,2.0)mmo/L。 Monnier等对248例非胰岛素治疗T2DM患者的研究发现,清晨早餐前血糖较夜间血糖平均升高0.89(0~1.75)mmol/L,与本研究结果相似。选取1.11mmol/L作为DP诊断界值主要基于以下考虑:当FPG为.0mmol/L时,该标准最接近晨间血糖上升幅度测定变异的95%CI; Monnier等研究认为,该标准最接近T2DM患者夜间至黎明时平均血糖上升值(0.89mmol/L)和日间血糖上升幅度差异的中位数(0.83mmol/L)。有研究门也认为,作为夜间低点到早餐前高点血糖上升值,DP幅度定量应为0.083~1.39mmol/L,因此,1.11mmol/L这个标准具有更高的判定价值。
此外,本研究发现,DP发生率随年龄増长逐渐下降,随BMI增加逐渐升高,与文献报道一致。生长激素有导致IR的作用,而R在T2DM中被认为是诱发DP的首要因素。本研究结果考虑与BMI增大、IR加重和年龄增长生长激素分泌减少相关。此外,结合我国实际情况考虑,可能与年龄增大、退休后时间充裕以及自我保健意识增强、治疗依从性提高等因素有关。因此尤其应加强对年轻及肥胖糖尿病患者DP的关注。
DP作为引起FPG升高的原因之一,可引起日间血糖水平的增高,继而导致整体血糖控制欠佳。Monnier[等将DP对整体血糖水平的影响进行了量化,认为DP可以使MBG升高124mg/d(P=0.0009),HbA1c增加0.39%(P=0.007)。本研究中DP、NDP组MBG分8.10(7.30,9.40)mmol/L、8.0(7.1,9.1)mmol/L,HbA1c分别为8.20(6.70,9.40)%、7.80(6.40,9.00)%,可见DP组MBG、HbA1c也有所增高,但差异无统计学意义,考虑可能与样本量较少有关。
高血糖是糖尿病的基本特征,HbA1c是慢性高血糖的标志物,然而IHbA1c水平相近的糖尿病患者其血糖谱和并发症却可以显著不同。许多体外研究表明,不仅慢性高血糖,急性血糖波动也会触发氧化应激、激发不同的代谢途径引起内皮功能紊乱而导致微血管和大血管病变,有研究甚至认为,血糖波动较血糖绝对水平对糖尿病慢性并发症的发生具有更大的风险。上述发现引起人们越来越重视血糖稳定性及对血糖波动的评估。MAGE被认为是评估血糖波动的“金标准”,在临床研究中应用最多,其特点是将振幅未超过一定阈值的细小波动滤去,从而真正反映血糖的波动程度而非离散特征;SD是血糖均值和平均值间的差异,值越大表示血糖波动程度越大。本研究显示,DP组MAGE、SD及早餐前血糖峰值均高于NDP组,而夜间血糖低值低于NDP组(P<0.05)。DP组与NDP组24hCGM。曲线图也显示出这一结果,DP组夜间血糖低于NDP组,清晨及三餐后血糖水平则高于NDP组。相关分析结果也表明,△Glu与血糖波动指标MAGE、SD呈正相关,表明DP使血糖波动程度加重,提示,降低清晨空腹高血糖的同时需要警惕夜间低血糖的发生,治疗策略应着重于降低DP幅度。文献报道,当要求将早餐前血糖降至100mg/d以下时,为避免夜间低血糖的发生,评估DP幅度并将其降至20mg/l以下就显得至关重要。周健等于2010年推荐将MAGE<39mmol/L作为中国人该血糖波动评估参数的正常参考值,这一标准于2012年列入《中国动态血糖监测临床应用指南》]。参照此标准,NDP组血糖波动达标比例远高于DP组,分别为41.8%(23/55)和25.4%(15/59)。在降低HbA1c、控制整体血糖的同时,关注并消除DP有利于减轻血糖波动,实现对血糖的全面控制及减缓糖尿病并发症的发生和发展。
本研究病例数量有限,住院并行CGMS监测的患者多为血糖控制欠佳人群,有可能对结果造成影响,故存在一定的局限性。DP对糖尿病患者血糖水平和血糖波动均有着显著影响,是血糖管理的薄弱环节之一,有必要利用CGMS技术进行更多前瞻性、大样本、多中心的研究,为指导临床个体化干预治疗奠定基础,以实现对血糖的平稳控制。综上所述,DP不仅影响T2DM患者整体血糖水平,还显著加重MAGE。
参考文献
[1] Schmidt MI, Hadji-georgopoulos A, RendelllM,etal.The dawn phenomenon, an early morning glucose rise, implicationfor diabetic intraday blood glucose variation Diabetes Care 1981,4:579585
[2] Carroll MF, Schade DS. The dawn phenomenon revisited: implications for diabetes therapy. Endocr Pract, 2005, 11;55-64
[3] Bolli GB, Gerich JE. The"dawn phenomenon-a common occurrence in both norr insulirrdependent and insulirrdependendiabetes mellitus N Engl J Med. 1984,310: 746750[4] Monnier L, Colette C, Dejager S, et al. Maagnitude of thee dawr phenomenon and its impact on the overall glucose exposure intype 2 diabetes: Is this of concern?. Diabetes Care, 2013, 36:1057-4062.
[5] Ollerton RL, Playle R, Ahmed K, et al Day-to-day variabilityof fasting plasma glucose in newly diagnosed type 2 diabeticsubjects Diabetes Care, 1999,22: 394+-398.
[6] Porcellati F, Lucidi P, Bolli GB,et al Thirty years of the researchon dawn phenomenon: lessons to optimize blood glucose control in diabetes. Diabetes Care, 2013, 36: 3860-3862
[7]郭振红许杰,2型糖尿病患者肥胖与黎明现象的相关性研究,中华内科杂志,2016,51620
[8] (abriola R. Cornelia B, Cristian IC, et al. The correlation of dawn phenomenon with glycemic variability parametersn type 2 diabetes mellitus. Revista Romana de Medicina de Laborator,2016,24:5563.
[9] Shih KC, Hsieh SH, Kwok CF, et al Effect of growth hormoneon dawn phenomenon in patients with type 2 diabetes. Growth Factors,2013,31:66-73.
[10] Quag laro L, Picon L, Assaloni R, et al Intermittent high glucose enhances apoptosis related to oxidative stress in humanumbilical vein endot helial cells: the role of protein kinase Cand NAD(P) H-oxidase activation. Diabetes, 2003, 52
:2795-804.
[11] Horvath EM, Benko R, Kiss L,et al. Rapid glycaemic swing’s induce nitrosative stress, activate poly (adp-ribosepolymerase and impair endothelial function in a rat model ofdiabetes mellitus Diabetologia, 2009, 52: 952-61.
[12]方福生,成晓玲,李剑,等・老年2型糖尿病血糖波动与夜间低血糖风险的相关性,中国药物应用与监测,2011,8:338-345
[13] Monnier L, Colette C, Dejager S,et al The dawn phenomenon in type 2 diabetes: how to assess it in clinical practice?Diabetes Metab. 2015. 41: 132-137.
[14]周健,贾伟平・血糖波动的评估方法及研究进展・中华内分泌代谢志,2010,26:261-264.
[15]中华医学会糖尿病学分会,《中国动态血糖监测临床应用指南(2012年版)》.中华糖尿病杂志,2012,4:582-589.
查看更多