查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





儿童常见皮疹在分为充血性皮疹和出血性皮疹的基础上,还可按照病因分为感染和非感染两方面(图1)。
(一)充血性皮疹的病因
1.感染性因素 根据感染病原体不同,充血性皮疹的病因分为细菌、病毒、真菌、螺旋体、立克次体、寄生虫及昆虫、支原体及衣原体感染等,临床上常见的与发疹性疾病相关的病原体主要是细菌和病毒两大类。
(1)细菌感染:细菌感染导致的发疹性疾病主要是猩红热。猩红热是A组乙型溶血性链球菌引起的急性呼吸道传染病。链球菌可产生红疹毒素,从而引起红疹及中毒症状,近来也有学者认为是对红疹毒素产生的超敏反应导致皮疹。其临床表现为发热、咽峡炎、全身弥漫性红色丘疹和疹退后脱屑,少数患者可出现超敏反应性心、肾、关节并发症
(2)病毒感染:病毒感染导致的发疹性疾病主要包括幼儿急疹、风疹、麻疹、水痘、肠道病毒感染等。可导致全身出疹的病毒经血行播散,病毒具有很强的抗原性,可以在感染过程中通过与宿主免疫系统的相互作用,诱发免疫反应,导致机体受损,并导致皮疹产生。
1)幼儿急疹:又名婴儿玫瑰疹,是由人类疱疹病毒导致的急性发疹性传染病。人类对人类疱疹病毒6型普遍易感,主要经唾液传播。原发感染后其可长期潜伏于体内,主要潜伏在外周血单核细胞、唾液腺、肾及支气管的腺体内,在一定条件下,病毒可被激活,引起再感染,激活机制目前尚不清楚。人类疱疹病毒7型是引起幼儿急疹的另一病原体,可占此病病因的10%。其临床特征是急性起病,发热3~5天后,体温骤降,同时全身出现红色斑丘疹,皮疹2~4天即退。
2)风疹:由风疹病毒感染引起的急性呼吸道传染病。经过口、鼻后通过呼吸道入侵人体,可直接损害血管内皮细胞引起皮疹,也有学者认为抗原抗体复合物引起真皮上层毛细血管充血和轻微炎性渗液,从而引起皮疹。其临床表现为上呼吸道炎症、发热、全身斑丘疹,以及耳后、颈后、枕后淋巴结肿大。
3)麻疹:由麻疹病毒引起的急性呼吸道传染病。麻疹病毒侵入呼吸道(包括鼻咽部、支气管等)上皮细胞,并经血行播散到单核吞噬细胞系统,出现病毒血症,从而造成皮肤、呼吸道和其他器官的损害。麻疹病毒主要感染单核细胞,可直接侵入T淋巴细胞并释放抑制性细胞因子如白细胞介素-4,其可能在麻疹病程中及其后的一过性细胞免疫抑制中起某种作用。细胞免疫(主要由细胞毒性T细胞和自然杀伤细胞组成)在宿主的免疫保护中起突出作用。真皮毛细血管内皮细胞对病毒的免疫反应导致麻疹黏膜斑和皮疹。临床以发热、呼吸道卡他症状及遍及全身的斑丘疹为主要特点。
4)水痘:由水痘-带状疱疹病毒感染所致。病毒入侵后首先进行复制的所在部位可能是鼻咽部,再播散到单核吞噬细胞系统,最终导致病毒血症。此时出现弥漫性、成簇性或孤立的皮肤损害。皮肤损害累及真皮,会有气球样变、多核巨细胞和嗜酸性核内包涵体形成;累及血管,可引起坏死和表皮出血。其临床特点为分批出疹,斑疹、丘疹、疱疹、结痂可同时出现,皮疹呈向心性分布,以躯干及头面部为主。
5)肠道病毒感染:由柯萨奇病毒或埃可病毒等肠道病毒引起的急性传染病。病毒在口咽部上皮细胞或肠壁淋巴组织增殖,在黏膜下淋巴组织复制后发生初次病毒血症,早期病毒复制不引起胃肠道和淋巴组织病理改变,病毒经淋巴通道扩散至远端淋巴结、肝、脾和骨髓,并在这些器官进一步复制,导致再次病毒血症,播散至靶器官如中枢神经系统、皮肤黏膜、心脏、肺、肝等,引起各种病变,出现相应的临床表现。皮疹表现为疱疹性咽峡炎、猩红热样或麻疹样皮疹。其中一种特殊的表现是手足口病,皮疹以手、足、臀部斑丘疹、疱疹及口腔疱疹为主要特征。
2.非感染性因素 非感染性病因主要为超敏反应性疾病、免疫系统疾病等,常见的疾病有药疹、荨麻疹、湿疹、川崎病、多形红斑等。
(1)药疹:指药物通过口服、注射、外用、吸入、灌肠等途径进入人体后引起的皮肤、黏膜急性炎症反应,重者累及各脏器及全身,甚至危及生命。药物进入机体后通过Ⅰ、Ⅱ、Ⅲ、Ⅳ型超敏反应导致的结果:Ⅰ型药物超敏反应由IgE介导,激活肥大细胞或嗜碱性粒细胞,释放组胺及白三烯等化学介质,引起瘙痒、荨麻疹及黏膜充血水肿等反应,甚至严重的过敏性休克;Ⅱ型药物超敏反应由药物抗原与特异性IgG或IgM相互作用,在补体作用下,细胞被破坏或被单核吞噬细胞系统清除,导致溶血性贫血及血小板减少;Ⅲ型药物超敏反应是由抗原抗体免疫复合物沉积在组织、活化补体系统而导致组织损伤,从而引起药物热、血管炎等;Ⅳ型药物超敏反应是迟发型超敏反应,分为a、b、c、d四型,其中c型是通过细胞毒T细胞,生成穿通素、颗粒酶B促使角质形成细胞凋亡,表现为斑疹,d型促使中性粒细胞流向病变组织,并使中性粒细胞生存延长,表现为全身泛发脓疱。药疹的皮疹表现多样化,轻症型包括发疹型、荨麻疹及血管性水肿型、固定型药疹、多形红斑型、湿疹样型、光敏皮炎型、血管炎型、苔藓样疹型、紫癜型、痤疮样疹、对称性药物相关性间擦部及屈侧疹、间质性肉芽肿性药物反应、药物注射局部性红斑反应、鞭挞性皮炎,重症型包括剥脱性皮炎、大疱性表皮坏死松解症、重症多形红斑、药物诱导超敏综合征、急性泛发性发疹性脓疱病、过敏性休克。
(2)荨麻疹:由皮肤、黏膜小血管扩张及渗出性增加引起的局限性皮肤水肿现象,又称风疹块。病因不确切,可分为内因(肥大细胞对IgE高敏感性、劳累或精神紧张、自身免疫性疾病等)和外因(感染、食物、药物等)两类。目前认为发病机制有免疫性(IgE介导、补体系统介导)和非免疫性(肥大细胞脱颗粒、花生四烯酸代谢异常)两种。典型表现为先有皮肤瘙痒,很快出现风团,风团边界清晰、中心苍白、略高出皮面、形状多样、大小不一,风团多于24小时内消退,消退后反复发作。可互相融合成片形成巨大的荨麻疹,亦可出现血管性水肿。严重者可累及消化道和呼吸道黏膜而出现相应症状。持续超过6周的荨麻疹称为慢性荨麻疹。
(3)湿疹:由多种内外因素引起的皮肤炎症反应,常反复发作。病因复杂,常见的内因如精神紧张、疲劳、内分泌及代谢紊乱等,外因如食物、吸入物、潮湿、寒冷、紫外线、摩擦、搔抓、化学物质等。发病机制尚不明确,可能与内外部因素相互作用有关,也可能与迟发型超敏反应有关。湿疹可分为急性、亚急性和慢性。急性湿疹表现为丘疹、丘疱疹或水疱,呈多形性,可发展为糜烂和渗出,伴明显瘙痒,常数种皮损同时存在,多对称分布,严重时可泛发全身。亚急性湿疹介于急性和慢性之间,较急性湿疹症状轻,以丘疹、结痂、鳞屑为主。慢性湿疹为反复搔抓后出现皮肤增厚、浸润和苔藓样改变。
(4)川崎病:以全身血管炎为主要病变的急性发热性出疹性疾病,表现为发热、皮疹、眼结膜充血、口腔充血、口唇皲裂、杨梅舌、手足硬肿、颈淋巴结肿大等。病因尚不明确,推测与感染有关,近年来研究较集中于病毒(EB病毒、柯萨奇病毒等),细菌(金黄色葡萄球菌、溶血性链球菌等)及肺炎支原体等感染,但未有确切证据。发病机制尚不明确,多认为是感染因素触发免疫介导的全身性血管炎。川崎病皮疹无特异性,可为淡红色斑丘疹,也可为猩红热样或麻疹样皮疹。
(5)多形红斑:与免疫有关的急性炎症性疾病,以皮肤、黏膜多样化表现为其临床特征。皮疹多形,有红斑、丘疹、风团、水疱等,特征性皮疹为靶形损害即虹膜样皮疹,有不同程度的黏膜损害,少数有内脏损害。皮损原因包括感染、药物、物理因素(寒冷和日光等)、接触物、自身免疫或风湿性疾病、血液系统疾病及恶性肿瘤,临床上最常见的病因是感染及药物。感染是多形红斑的第一大病因,儿童常见的感染因素为单纯疱疹病毒、肺炎支原体感染,近年来EB病毒感染有升高趋势。药物是多形红斑的第二大病因,尤其重症多形红斑首先考虑药物因素。多形红斑主要由细胞毒性免疫反应、免疫复合物介导的免疫反应导致。
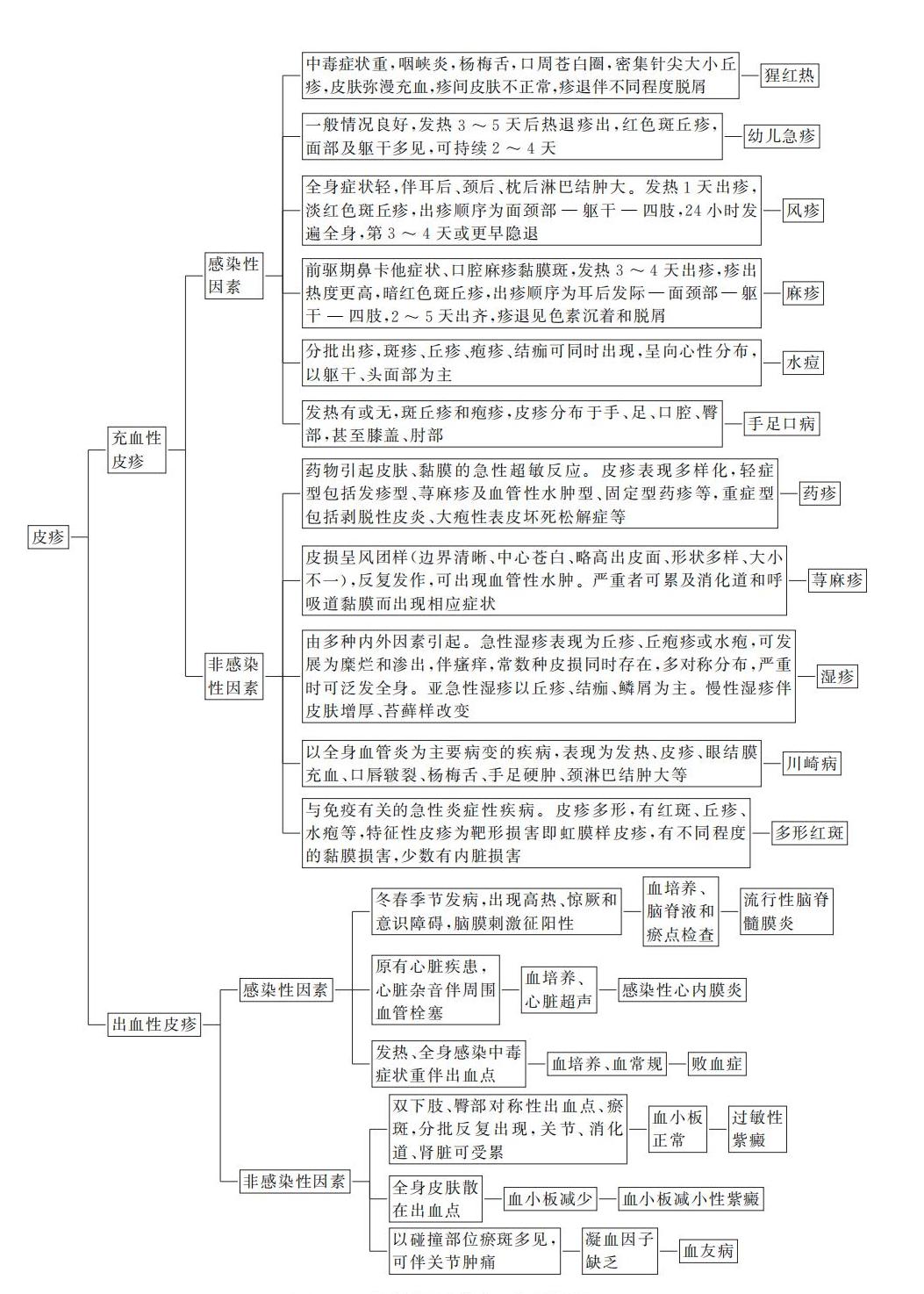
图1 儿童常见皮疹病因的思维导图
来源:文章摘选自《儿科疾病诊疗思维》

查看更多