查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





同样都是肺癌,张大爷活过了10年,刘大妈却不幸在患癌3年后走了,同病不同命的故事时常在你我身边上演。
同一种癌症,生存的差异可能天差地别,这其中的原因多样,分期早晚对于生存率的影响广为熟知,但人们对于不同分型生存率、死亡率差异的认识却相对较少。
同一种癌症的不同分型,生存情况会有怎样的差异? 来看美国肺癌患者的情况。
在美国,肺癌的死亡率一直在下降,但人们对于不同癌症亚型的死亡率趋势知之甚少,近期,一项发表于《NEJM》的研究[1]显示了肺癌亚型对美国患者死亡率趋势的影响。
在肺癌的分型中,非小细胞肺癌(NSCLC)是最常见的分型,占美国所有肺癌病例的75%以上;小细胞肺癌(SCLC),约占13%[2]。
非小细胞肺癌患者的死亡率呈快速下降的趋势,其速度超过发病率的下降程度。
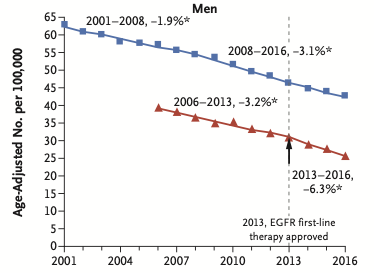
发病率
2001年-2008年每年逐渐下降1.9%
2008年-2016年每年急剧下降3.1%。
死亡率
2006年-2013年,死亡率每年下降3.2%,
2013年-2016年,死亡率每年下降6.3%。
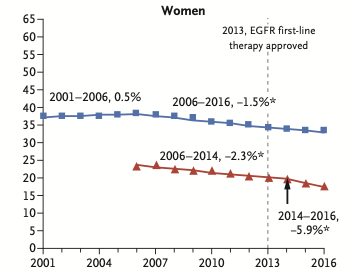
发病率
2001年-2006年之间无变化,
2006年-2016年每年下降1.5%。
死亡率
2006年-2014年,死亡率每年缓慢下降2.3%,
2014年-2016年,死亡率以每年5.9%的速度快速下降。
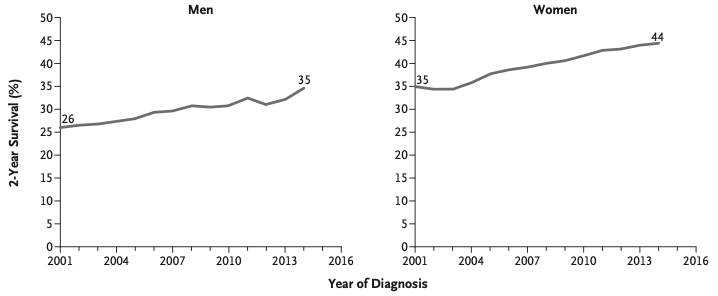
女性患者的2年相对生存率高于男性。
女性患者特异性生存率,从2001年的35%提高到2014年的44%。
男性患者特异性生存率,从2001年的26%提高到2014年的35%。
小细胞肺癌患者死亡率的下降幅度与发病率下降幅度相当,患者生存率没有显著改善。

新药/新技术!
研究人员认为
靶向治疗的广泛使用是非小细胞肺癌患者死亡率下降的重要因素,死亡率快速下降的时期(2013年开始)与临床常规使用EGFR、ALK抑制剂治疗的时期相对应。
治疗进展有限是小细胞肺癌患者生存状况没有改善的最主要的因素。

但也有其他专家认为[2]:靶向药物仅帮助了少数晚期癌症患者。据估计,有4.90%的肿瘤患者在2018年受益于靶向治疗,认为免疫治疗更有可能进一步降低肺癌的死亡率。
本研究的研究者也表示认同以上观点,只是该研究于2016年结束,那时还无法看到免疫治疗对NSCLC存活率的影响。
01 2020年ASCO大会公布CheckMate227试验数据:
晚期非小细胞肺癌患者可持续从双免疫治疗(纳武利尤单抗+伊匹木单抗)中得到总生存期获益,PD-L1≥1%患者3年生存率为33%,PD-L1<1%患者3年生存率为34%,效果比化疗优秀很多(化疗3年生存率:22%,15%)(摘要号9500)。
02 2020年2月份,小细胞肺癌患者迎来了免疫治疗药物阿替利珠单抗(Tecentriq)的上市。IMpower133研究结果显示,在意向性治疗(ITT)人群中,Tecentriq联合化疗与单纯化疗相比,可以显著延长生存期(12.3 vs. 10.3个月)。
可以看出,在一些人群中,免疫治疗显现出了比传统化疗更好的治疗效果,成为患者追求更长生存期的希望。免疫治疗是否能如上文专家所言“更有可能进一步降低肺癌的死亡率”,还需要时间来证明。
在很多患者的交流中,常常会有“这个分型更好治”“这个分型不好治”说法,“好治”分型的患者会觉得有些“绝处逢生”,“不好治”分型的患者会更感到无望。
确实,不同分型的肿瘤患者在生存率上可能不同,起码美国肺癌患者的生存数据说明了这一点。
但即使是“不好治”分型,患友们也没有必要因此沮丧,为什么?因为,肿瘤分型只是影响生存期的一个因素,肿瘤分期、分级以及患者的治疗方式、身体状况、饮食状况、情绪等多种因素都会影响患者的生存。比如,上文研究结果就显示出,新药新技术的对患者生存改善的贡献。
参考文献
[1] Nadia Howlader et al. The Effect of Advances in Lung-Cancer Treatment on Population. Mortality[J].N Engl J Med 2020; 383:640-649
来源:美中嘉和肿瘤防治
查看更多