查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





概念
血液积聚在颅骨与硬脑膜之间的腔隙内
影像
采用CT平扫(NECT)对外伤患者进行检查
颅内脑实质外双凸形的高密度影
不会越过颅缝,除非存在颅缝分离或骨折
其下脑组织、蛛网膜下腔受压/移位
低密度“漩涡”征:活动性/快速出血伴未回缩的血凝块
1/3到1/2患者有其他明显损伤:颅骨骨折(>95%);>95%为单侧;双侧罕见(2.58%)
幕上(90%~95%),后颅窝(5%~10%)
主要的鉴别诊断
硬膜下血肿
肿瘤
感染/炎症
髓外造血
病理
动脉性90%,静脉性10%
动脉性EDH最常位于脑膜中动脉沟骨折的附近
静脉性EDH与硬脑膜窦附着处的骨折有关
临床要点
典型的“中间清醒期”:约占50%
如果能迅速识别并治疗,则预后较好
EDH<1 cm可非手术治疗;可考虑血管内辅助治疗
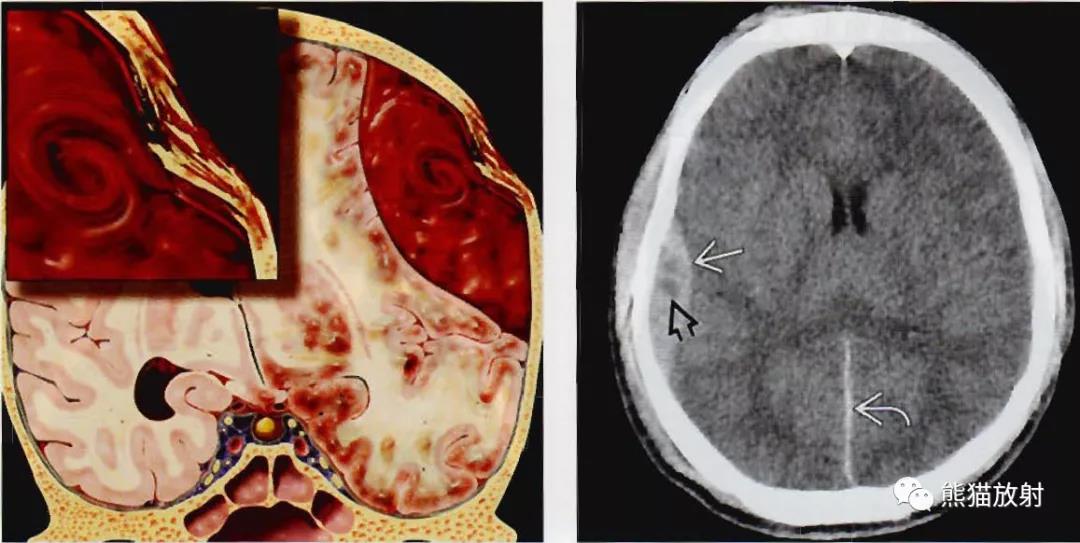
冠状示意图:颅骨骨折造成脑膜中动脉撕裂引起漩涡状急性出血,扩大时造成脑膜向内移位。
轴位CT平扫(NECT):典型的双凸形硬膜外血肿,血肿内密度不均,“漩涡征”(空箭)提示存在活动性出血,另大脑镰后部(弯箭)可见薄层硬膜下血肿。
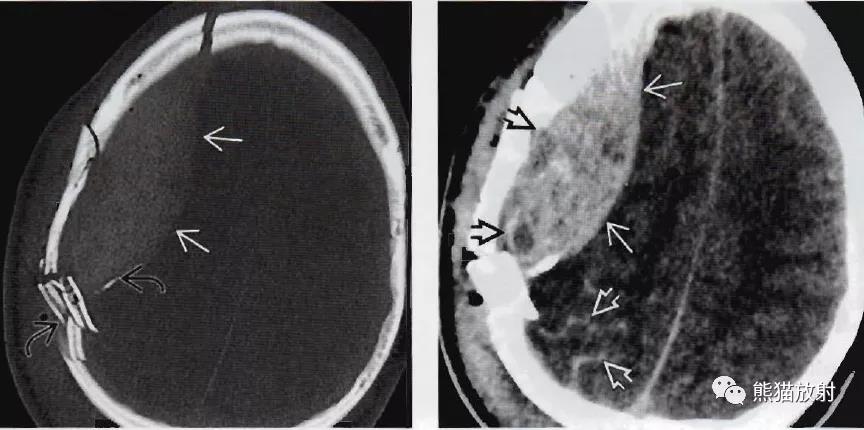
严重的粉碎性凹陷性颅盖骨折、硬膜外血肿。
双凸形高密度损伤伴占位效应,快速扩大的硬膜外血肿内出现相对低密度灶。另可见外伤性蛛网膜下腔出血(空箭)。
轴位骨窗:右侧颞骨粉碎性骨折。
同一位患者:骨折位置典型的硬膜外血肿,另大脑镰后部(黑箭)可见硬膜下血肿,向左延伸而累及小脑幕(空箭)。
急性硬膜下血肿(SDH)
影像
CT:脑凸面弥散分布的新月形颅内脑实质外高密度影
位于蛛网膜与硬脑膜内层之间
幕上脑凸面最常见
可跨过颅缝,但不跨过硬脑膜附着处
NECT为初步筛查手段
皮层静脉向内移位
软膜-蛛网膜撕裂可导致CSF漏入硬膜下血肿,因CSF稀释造成信号强度改变
主要的鉴别诊断
水囊瘤:澄清CSF,无包膜
渗出液:继发于膜的血浆外渗的黄色液体;外伤后1~3天;接近CSF密度/信号
积脓:周边强化,FLAIR和DWI高信号;弥散受限
急性硬膜外血肿:双凸形颅内脑实质外积聚物,可跨过硬脑膜附着处,受颅缝限制
病理
外伤是最主要的原因
诊断纲要
如有明确表现,一定要告知负责的医生
CT增加窗宽,可以提高对难以察觉的SDH的能见度
FLAIR、T2❉通常是检测SDH的最敏感序列
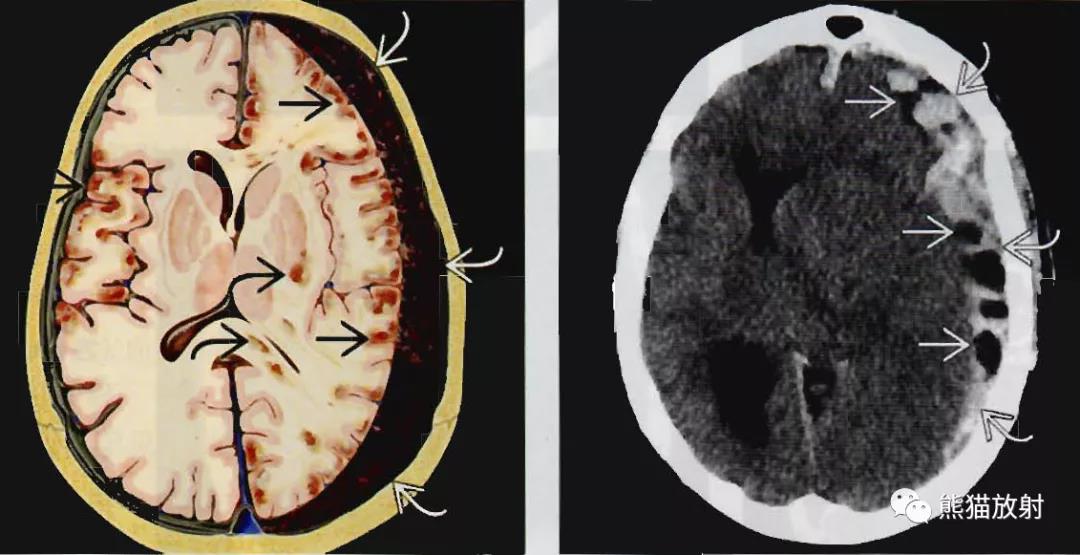
轴位示意图:急性硬膜下血肿,压迫左侧半球及脑室,中线移位,另可见出血性脑挫伤与弥漫性轴索损伤。硬膜下血肿常伴有其他的外伤病变。
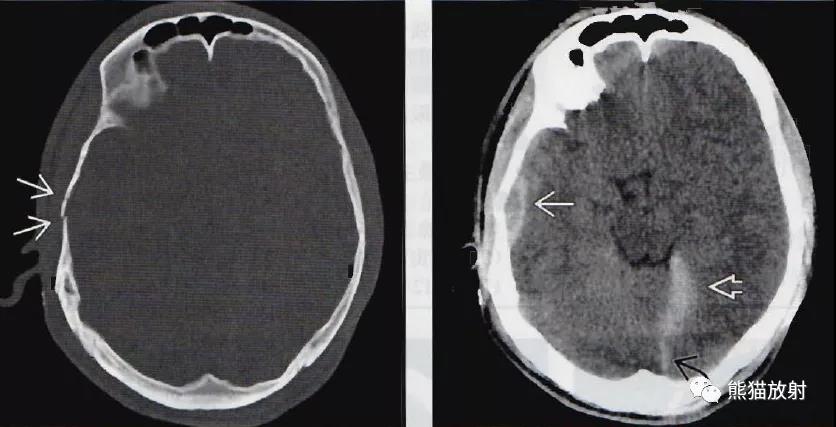
轴位NECT:超急性硬膜下血肿中出现多发性低密度灶,提示为急性渗出物;明显中线移位。
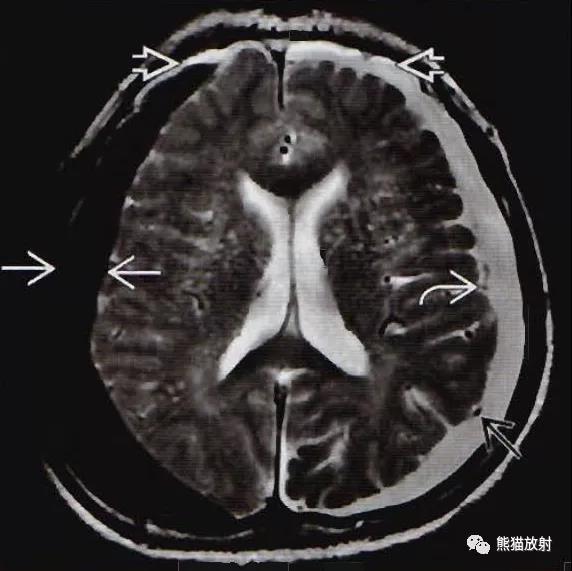
轴位T2WI示右侧急性硬膜下血肿为明显低信号,是脱氧血红蛋白的典型表现;左侧超急性硬膜下血肿接近CSF信号。软脑膜血管向内移位(黑箭),注意双侧前部的分层液平面(空箭)。
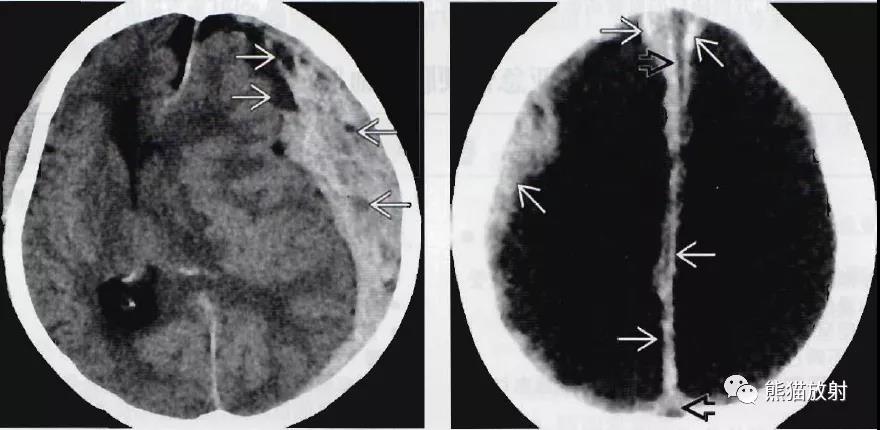
轴位NECT:左半球巨大、混杂密度硬膜下血肿,以高密度为主混杂不规则低密度区,提示急性出血(“漩涡”征),另可见明显占位效应与中线移位。
轴位NECT:右侧半球与大脑镰两侧的急性硬膜下血肿。上矢状窦内略低密度静脉血为正常表现(空箭)。
来源:好医师
查看更多