查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:上海交通大学医学院附属第一人民医院 刘芳
糖尿病足溃疡的发生与高血糖及其代谢紊乱引起的神经血管并发症、细菌感染和足底压力异常等多方面有关。国际糖尿病足病工作组(IWGDF)在今年5月份荷兰海牙举行的国际糖尿病足大会上,公布了更新的2023版《糖尿病相关足病防治临床实践指南》(Practical Guidelines on the prevention and management of diabetes-related foot disease- IWGDF 2023 update,以下简称《IWGDF 2023版指南》)。
《IWGDF 2023版指南》指出,糖尿病足溃疡的内科药物治疗除了综合代谢控制外,主要包括抗感染、恢复组织灌注、减压、创面愈合及个人因素管理5个方面。当然,在治疗之前或者同时,应进行规范和全面的糖尿病及其慢性并发症评估,以及主要脏器功能、营养状态等全身状况和足部局部情况包括供血、神经病变和骨骼结构、感染病原等系统评估,精确进行足溃疡分型和分级,以便确定系统完整的个体化治疗方案。
《IWGDF 2023版指南》建议,在治疗过程中,医护人员需要帮助患者及陪护人全面了解治疗方案,并指导患者进行正确的足部自我护理。由于抗感染治疗、恢复下肢血管病变的组织灌注、减压和促进溃疡创面愈合有专门章节,因此本文主要介绍糖尿病足病患者的代谢控制、抗感染治疗、活血原则和神经病变等其他并发症治疗等几个方面。
糖尿病足病患者多合并多种慢性并发症、并存感染和由感染渗出消耗导致的营养状态不佳,因此降糖治疗药物应以胰岛素为主。对于合并酮症或酮症酸中毒者,先用小剂量胰岛素持续静滴的方法纠正酮症,同时补钾等维持水电平衡。对于不合并酮症和酮症纠正后的患者,可启动一日4次皮下胰岛素注射(三餐前短效胰岛素或速效胰岛素类似物、睡前长效基础胰岛素)的强化降糖方案。
建议常根据患者的体重和初始血糖,按0.4~1.0 U/kg/d的标准计算每日胰岛素总剂量,把总剂量按基础胰岛素一半、餐前一半的原则分配到三餐前注射。之后监测患者三餐前、餐后2 h和睡前、凌晨2点的血糖,根据血糖水平调整胰岛素剂量,同时可辅以二甲双胍、阿卡波糖、二肽基肽酶抑制剂(DPPi)等口服降糖药物,直至血糖控制达标,且尽量避免大幅度波动。一般来讲,指南推荐的血糖控制目标值是:空腹和餐前血糖为4.4~7.0 mmol/L;餐后血糖低于10.0 mmol/L。
选择降压药物之前,首先要了解肾脏功能和并发症状况。如果根据血肌酐估计的肾小球滤过率(eGFR)超过30 ml/min/1.73 m2,选择肾素-血管紧张素-醛固酮系统(RAAS)阻断剂如血管紧张素Ⅱ受体拮抗剂(ARB)和血管紧张素转化酶抑制剂(ACEI)类。血压不能良好控制时,可加用钙通道阻滞剂(CCB)、醛固酮受体拮抗剂(MRA)等利尿剂和β受体阻滞剂。如果eGFR低于30 ml/min/1.73 m2,可选择CCB、α和β受体阻滞剂以及适当的利尿剂。对于糖尿病足溃疡(DFU)患者,理想的血压控制标准一般是低于130/80 mmHg;对于高龄、肾脏功能差和心脑血管等并发症严重者,可适当放宽到140/90 mmHg以下。
对于合并周围血管病变的DFU患者,给予口服他汀类药物如阿托伐他汀、瑞舒伐他汀等,若肝功能有异常者,可选择依折麦布口服;总胆固醇和低密度脂蛋白胆固醇(LDL-C)特别高、肝酶异常者,可用前蛋白转化酶枯草溶菌素/kexin 9型(PCSK9)抑制剂依洛尤单抗皮下注射,使血脂控制达标,即LDL-C低于2.6 mmol/L,同时合并动脉粥样硬化性心血管疾病(ASCVD)者,LDL-C宜控制在1.8 mmol/L以下。
按照糖尿病饮食的原则,给予患者低糖低脂饮食,但需要考虑足溃疡感染渗出蛋白质消耗增多和伤口愈合的因素,适当增加蛋白质的摄入。同时,DFU患者需要适当制动而非鼓励锻炼,还需要鼓励患者纠正烟酒等不良嗜好,尤其要戒烟。
糖尿病足溃疡的感染直接威胁患足或患肢的预后。如果经初步评估诊断感染,则需要及时治疗。先根据感染时间和局部表现,经验性选择抗生素。使用抗生素之前应进行分泌物培养和药敏试验,确定感染的病原菌,待培养结果出来之后,针对性地选择敏感抗生素。软组织感染通常需要1~2周抗生素治疗,如感染改善较慢或合并严重周围动脉病变(PAD),抗生素治疗需要更长时间。《IWGDF 2023版指南》对糖尿病足溃疡感染诊治路径进行了清晰的描述(见图1)。
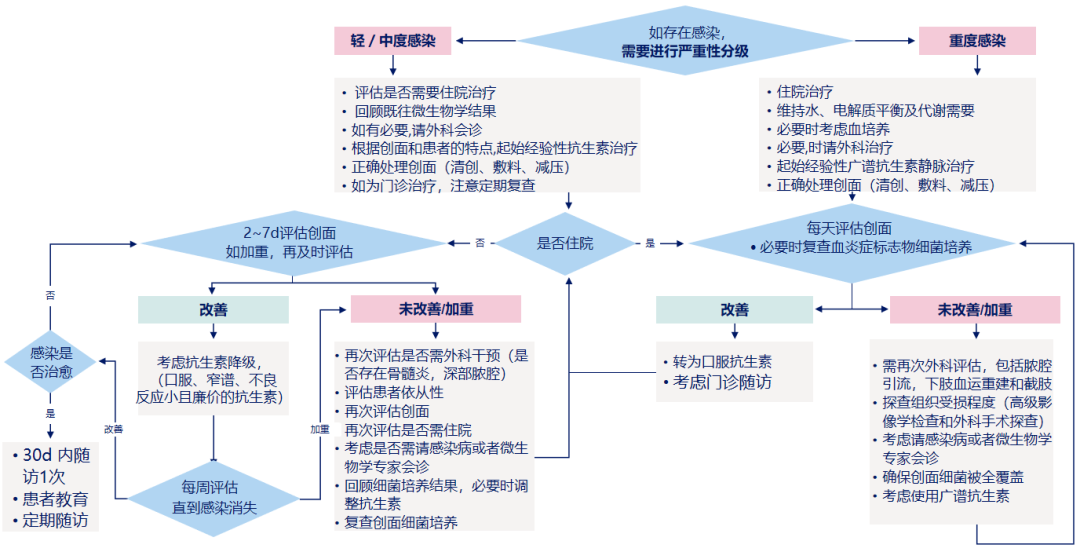
图1 糖尿病足溃疡感染治疗路径
下肢缺血影响足部溃疡的愈合。如果在评估中发现下肢动脉病变特别是严重下肢缺血(CLI),应考虑进行药物治疗和血管介入治疗,重建下肢血运。常用改善下肢循环的药物包括前列腺素制剂、西洛他唑、己酮可可碱、胰激肽原酶等。《IWGDF 2023版指南》梳理了糖尿病足溃疡合并缺血的诊疗路径(见图2)。
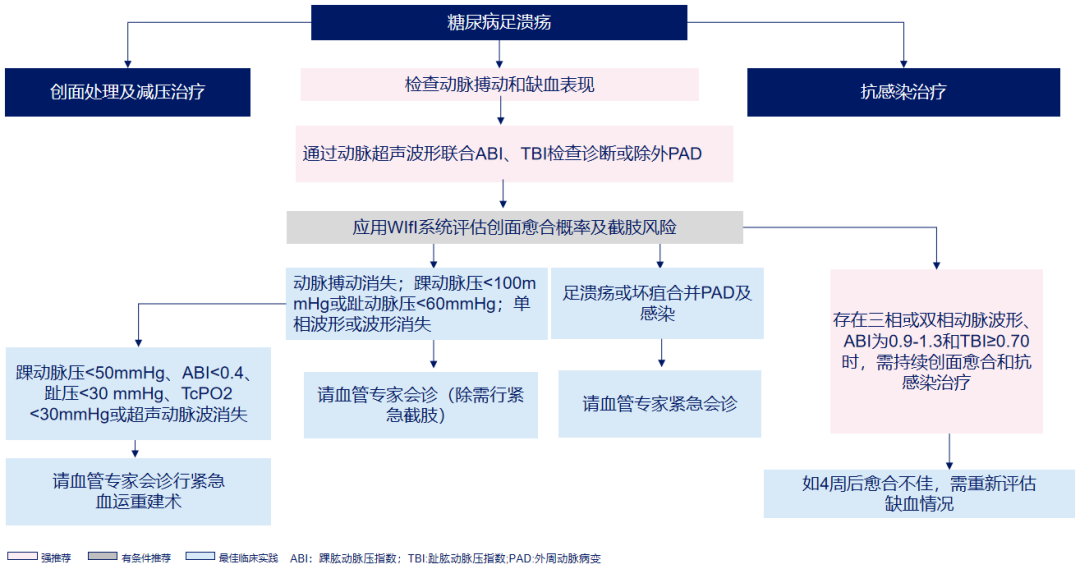
图2 足溃疡合并缺血诊疗路径
创面治疗的原则包括清创术、伤口床准备、负压引流、新型敷料和使用改变创面生理环境的新技术等,这些措施在治疗慢性病足溃疡中至关重要。相较于2019版指南,《IWGDF 2023版指南》首次对局部氧疗进行了有条件的积极推荐。
根据《中国2型糖尿病防治指南(2020年版)》的推荐,可应用以下几类药物:
①机制治疗药物如抗氧化剂-硫辛酸、醛糖还原酶抑制剂伊帕斯他、神经营养剂甲钴胺、微血管扩张剂胰激肽原酶、贝前列腺素钠等;
②细胞能量代谢改善剂乙酰左卡尼丁等;
③改善足疼痛症状的药物,包括抗惊厥药物如普瑞巴林和加巴喷丁、三环类抗抑郁药物度洛西汀、5-羟色胺和去甲肾上腺素重摄取抑制剂、阿片类药物等。
糖尿病肾脏病变
同时合并微量或临床蛋白尿者,可应用RAAS阻断剂、钠-葡萄糖协同转运蛋白2抑制剂(SGLT2i)、MRA和一些中成药如黄葵胶囊等,减少蛋白尿、改善肾病,也有利于控制血压、纠正营养状态。
根据眼底摄片的结果和眼底病变的程度,选择使用羟苯磺酸钙、甲钴胺等口服药物;3级以上者辅以激光光凝治疗和血管内皮生长因子受体(VEGFR)抑制剂注射;严重者眼科手术治疗。
他汀类药物和抗血小板药物可改善ASCVD。存在射血分数保留的心衰,可以应用β受体阻滞剂和新型MRA如非奈利酮,谨慎使用SGLT2i。
存在下肢血管病变的患者,往往同时存在脑小血管梗死、缺血甚至突发面积较大的脑梗死。因此,同时用他汀类、氯吡格雷等很重要,必要时加用尼莫地平、己酮可可碱、活血化瘀中药等改善脑循环的药物。
除上述治疗外,还应积极治疗患者个体因素,包括治疗水肿或营养不良,如因溃疡脓液渗出蛋白质消耗导致的低蛋白血症,需要适当补充白蛋白、氨基酸、维生素、氯化钾等营养物质;如有贫血可给予铁剂或者促红素,改善营养状况,维持水电解质平衡;如患者有紧张、沮丧、焦虑等情绪问题,可适当使用安眠类、抗抑郁药物或者心理沟通,治疗抑郁症和其他心理-社会障碍。
参考文献

国家标准化代谢病管理中心(MMC)省级中心南部负责人
中华医学会内科学分会委员
中华医学会糖尿病学分会糖尿病足与周围血管病学组委员
中华医学会内分泌病学分会基础学组委员
中国民族卫生协会卫生健康技术推广内分泌代谢专委会副主任委员
中国微循环学会糖尿病与微循环专委会委员
上海市医学会糖尿病专科分会糖尿病足与大血管病变学组副组长
带领糖尿病足MDT团队建立一系列神经血管病变筛查、精确诊断和足溃疡防治技术
参与绘制中国糖尿病地图,参编中国糖尿病足病防治指南、中国基层糖尿病防治指南、2型糖尿病泛血管疾病专家共识等
答:保护性感觉丧失或周围动脉病变及以下1个或多个表现:足溃疡史、小截肢或大截肢、终末期肾病。
答:每1~3月筛查1次。
明日预告:糖尿病下肢动脉病变的内科治疗
注:本文来源于中国医学论坛报“领航计划”项目专题,谢绝媒体或机构未经授权以任何形式转载至其他平台。
查看更多