查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





案情摘要:付某,男,33岁,因"咯血2d" 到某医院就诊,诊断为肺结核,予垂体后叶素治疗,治疗8日后付某昏迷至今。为明确经治医院在对付某的诊疗行为中是否存在过错,若有过错,与付某的不良后果间是否存在因果关系及参与程度如何,当地法院委托本院对该案进行法医学鉴定。以此,应引起大家的用药安全意识。
病史摘要
付某2d前无明显诱因出现咯血,量约100 ml/d , 2013年7月26 日入院。胸部CT示:双肺散在大量片状高密度影及云絮样密度影,边界不清,密度不均,当天咯血60 ml,入院时查血钠142 mmol/L,血钾3.5 mmol/L,血氯106 mmol/L,予垂体后叶素6U静脉推注一次,后予48 U持续微量泵入。
其后每天给予2~3次垂体后叶素36~48 U持续微量泵入,7月27日咯血止,28日出现稀便6~8次,腹部不适伴恶心等。此后胃肠道症状加重,血钠降低(血钠104~116 mmol/L) ,给予连续补钠。8月1日患者感胸闷、气促、呼吸困难、头晕、乏力、恶心、呕吐,血钠104 mmol/L,当日予垂体后叶素36 U微量泵人后停用。8月2日患者感头晕不适、精神萎靡、胡言乱语,颈部抵抗感,下午加剧,并出现多语、躁动,查血钠137 mmol/L、血钾2.8 mmol/L、血氯103 mmol/L,予地塞米松、甘露醇静脉滴注。8月3日,患者出现意识模糊伴谵妄,仍有颈部抵抗感、胡言乱语,查脑部MRI未见异常,两次复查电解质结果同8月2日,治疗仍予地塞米松、甘露醇静脉滴注。8月4日,患者意识障碍达深昏迷,脑膜剌激征阳性,查血纳123 mmol/L、血钾4.1 mmol/L。
8月12日头部MRI示:双侧额颞顶枕叶脑回肿胀,豆状核、尾状核形态稍显增大,T2WI序列信号增高,FLAIR序列呈稍高信号,DWI序列呈稍高信号,以双侧基底节核团及颞枕叶交界区脑回明显,幕上脑沟变浅。增强扫描颅内未见异常强化征象,磁共振血管成像(MRA) 未见异常。
8月15日转上级医院,诊断为急性渗透性脱髓鞘综合征、继发性肺结核并肺出血、继发性癫痫、肺部感染等。查体:睁眼昏迷,去大脑皮层状态,双侧瞳孔等大等圆,对光反射灵敏,颈软,口角不歪,双肺呼吸音尚可,可闻及少许痰鸣音,心律齐,四肢可自发活动。
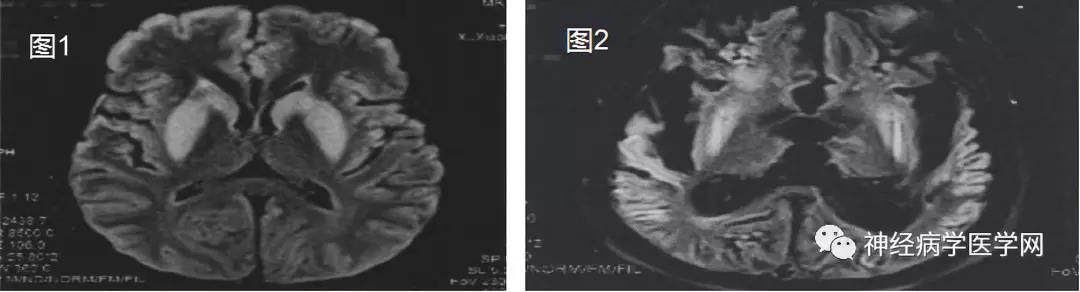
图1 2013年8月2日;图2 2016年9月8日
法医学鉴定
于2016年10月对该案进行法医学鉴定(书证审查) 。家属陈述被鉴定人于2013年8月以来一直处于睁眼昏迷、去大脑皮层状态。
2013年7月27日胸部CT片示:右上中肺叶及左上肺叶斑片状、颗粒状高密度影,部分病灶已融合,左上肺病灶内显示细颗粒状钙化影。
2013年8月12日头部 MRI片示:双侧额颞顶枕叶大脑皮质、基底节核团信号异常,T2WI、FLAIR序列呈高信号。
2016年9月8日头部MRI片示:脱髓鞘综合征后改变,脑萎缩,脑室系统明显扩大,脑沟裂池增宽。
鉴定意见:经治医院对付某的医疗行为存在过错,该过错与付某脱髓鞘病变及昏迷的不良后果之间存在直接因果关系。
病例讨论
1.垂体后叶素的使用过错
垂体后叶素内含催产素与加压素(又称抗利尿激素) ,后者可直接作用于血管平滑肌,产生强烈的收缩血管作用,使肺小动脉收缩、肺内血流量减少、肺循环压力降低、血栓形成而达到止血的效果,对咯血疗效显著,对于大咯血的患者首先考虑使用,可用于无高血压、冠心病、肺心病或心衰的非妊娠患者。
垂体后叶素治疗咯血的同时有一系列的不良反应。体内抗利尿激素异常增多可导致水潴留、尿排钠增多以及稀释性低钠血症等临床表现,垂体后叶素通过增加肾远曲小管和集合管对水的重吸收,发挥抗利尿作用。一般垂体后叶素用量越大、时间越长,越易发生稀释性低钠血症,且程度也越严重。
临床应用垂体后叶素通常以5~10 U溶于20~40 ml葡萄糖溶液中,缓慢静脉注射,然后将10~20 U溶于250~500 ml液体中,以0.1 U/(kg·h)的速度静脉滴注维持,持续静脉给药至咯血停止1~2 d后停用。
本例中经治医院首先应用垂体后叶素6 U静脉推注,后微泵持续滴入,从2013年7月26日至28日应用垂体后叶素量已达294 U,7月28日患者稀便6~8次/d,即出现胃肠道反应,后胃肠道反应进一步加重。该临床表现已是低钠血症的特点,但医未重视,亦未查血电解质,至7月29日查血钠116 mmol/L,已出现严重低钠血症,同时消化道症状加重并出现精神症状。7月27-29日已无咯血,但经治医院未及时停止使用垂体后叶素,全程累计给予垂体后叶素总量高达546 U。
经治医院对被鉴定人应用垂体后叶素用量过大; 在咯血停止后未及时停用垂体后叶素;在出现消化道症状进而出现精神神经症状等低钠血症的不良反应时,未引起重视;应用垂体后叶素过程中对电解质的监测不够严密,未及时发现血钠的变化;在发现低钠血症后,未分析引起低钠血症的原因。以上表明经治医院对垂体后叶素的使用方法及不良反应认识不足,存在过错。
2.低钠血症的治疗过错
当血钠浓度<125 mmol/L时为重度低钠血症,患者往往症状明显且严重。严重低钠血症的治疗原则首先是尽可能终止引起低钠血症的原因;补钠时在第1个24 h血钠浓度升高不超过10 mmol/L,随后每24 h血钠浓度升高<8 mmol/L,直到血钠浓度达到130 mmol/L。快速纠正低钠对脑的损害比低钠血症本身更大,如果血钠纠正幅度过快过大,可导致神经渗透性脱髓鞘。
本案中,经治医院在发现低钠血症后予补钠补钾,由于对引起低钠血症的原因认识不清,仍在静脉滴注垂体后叶素,尽管进行着补钠治疗但血钠浓度仍进行性降低, 7月29日116 mmol/L 8月1日降为104 mmol/L, 8月1日停用垂体后叶素而补钠措施不变的情形下,至8月2日血钠浓度猛升至137 mmol/L ,即产生了在严重低钠血症持续数天的情况下血钠浓度24 h内由104 mmol/L快速升高到137 mmol/L,违反了关于严重低钠血症的治疗原则,存在过错。
3.渗透性脱髓鞘综合征的病理机制
渗透性脱髓鞘综合征表现为脑桥中央髓鞘溶解症或(和)脑桥外髓鞘溶解症,渗透性脱髓鞘综合征由于临床表现与影像学表现不同步,易误诊、漏诊。在急性低钠血症时细胞水肿,钠、钾、氯等无机离子从脑细胞内转移到细胞外间隙减轻水肿,当渗透压恢复时,这些无机离子便迅速再转移至细胞内,而在慢性低钠血症时,不仅有无机离子的缺失,同时丙氨酸、谷氨酸、牛磺酸、甘氨酸及肌醇等有机物也发生了改变,在快速纠正低钠血症时细胞内电解质很快恢复正常,但丢失的有机物却无法很快纠正(一般需5~7d) ,导致细胞受损和髓鞘脱失。与此同时,血管内皮细胞发生渗透性损伤,导致血管性水肿,进一步加重了神经髓鞘的损害。
脑桥对血管源性水肿特别敏感,而尾状核和壳核由于其特殊的解剖结构,不仅有大量神经细胞聚集,而且有大量的神经纤维穿插其间,同时该区域神经核团中血管分布非常丰富,极易在渗透压剧烈变化时引起血管源性水肿,而这些神经纤维正是脱髓鞘的解剖基础,因此,其成为髓鞘溶解症的好发部位。
本案中,2013年8月2日付某在血钠浓度由104 mmol/L快速回升至137 mmol/L的同时,出现头晕不适、精神萎靡、胡言乱语、颈部抵抗感等神经系统症状和体征,此后神经系统症状和体征逐渐加重,直至昏迷。结合之后8月12日影像学资料显示的双侧额颞顶枕叶大脑皮质、基底节核团信号异常,该影像学特点具有脑桥外髓鞘溶解症的特点。2016年9月8日MRI显示脑室系统明显扩大,脑沟裂池增宽,脑萎缩改变。被鉴定人脑部产生了不可逆性严重损害。被鉴定人付某的上述临床表现及变化发展过程,可用大剂量垂体后叶素致低钠血症、血钠快速回升致渗透性脱髓鞘综合征的病变特点解释。应用垂体后叶素一旦发生严重的低钠血症,则治疗难度大,需在严密监测血钠浓度的情况下不断调整治疗方案,且往往很难达到预期的效果,本例经治医院对垂体后叶素的不良反应认识不足,故与付某脱髓鞘病变及昏迷的不良后果之间存在直接因果关系。
案例的启示
临床应用垂体后叶素时保持用药安全意识 ,尤其大量长时间应用时,要积极补充钠盐,可每日预防补充8~10 g,密切监测电解质(尤其是血钠),当发生低钠血症时避免大量过快补钠,以免发生严重并发症。
来源:神经病学医学网
转载已获授权,其他账号转载请联系原账号
查看更多