查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





导读
患者年轻女性,为求新冠肺炎检测就诊,CT检查发现右肺结节。
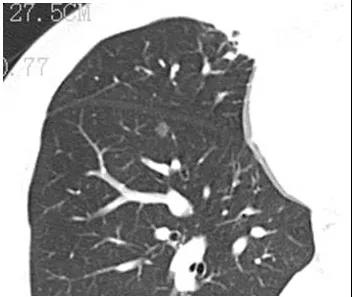
CT检查:右肺结节,大小约5 mm,CT值-710 HU左右。
根据影像,以下哪种诊断可能性大?
A 不典型腺瘤样增生或原位腺癌
B 早期的微浸润腺癌
C 感染相关的炎性结节
D 良性结节,考虑肺内淋巴结
解答
答案 A
患者年轻女性,病灶为纯毛玻璃结节(pGGN),大小5 mm,CT值-710Hu左右,边界光滑,无分叶、毛刺、胸膜牵拉、支气管充气征等恶性征像,影像诊断不典型腺瘤样增生结节或者比较轻度的原位腺癌。
本病例提到了一个概念——纯磨玻璃结节(pGGN),pGGN是指CT肺窗上的局灶性磨玻璃样阴影且结节内不含能够遮挡血管或支气管结构的实性成分。
不典型腺瘤样增生
小于5 mm的pGGN通常为不典型腺瘤样增生(AAH),若pGGN最大径为2 mm~5 mm,其为AAH的可能性约为97%;CT值小于-650 HU亦提示AAH的可能。若pGGN≥6.5 mm、边界完整,或CT上出现血管形态改变,或出现空泡征,则AAH可能较小。
原位腺癌
原位腺癌(AIS)典型的影像学表现为直径大于5 mm且小于30 mm 的纯磨玻璃结节。
微浸润腺癌
持续存在的,直径≥10 mm的纯毛玻璃结节是微浸润腺癌(MIA)的一个CT特征,其CT值约为(-536.2±113.1)HU,分叶征、 胸膜牵拉和支气管充气征是MIA与AAH/AIS鉴别要点,若GGN出现分叶征,胸膜牵拉, 支气管充气征,通常提示MIA。
肺内淋巴结
肺内淋巴结是指发生在肺实质内的淋巴结,多为实性结节,主要位于胸膜下区,周围有线状致密影,与邻近胸膜或正常肺纹理相连。
注:肺部常见CT值参考范围
气体-200HU以下
脂肪(-15-90)HU
水0
血液20-48 HU
血块60-80 HU
肌肉38-75 HU
钙化70-300 HU
骨骼 400 HU以上
下一步处理措施选择哪项?
A 行肺穿刺明确诊断
B 微创手术切除
C 定期随访
D PET/CT
解答
答案 C
根据《上海市肺科医院磨玻璃结节早期肺腺癌的诊疗共识》:若结节持续稳定存在,可视病灶形态及大小等因素继续随访。对于直径小于8 mm,CT值较低,边界模糊 的pGGN可每半年或1年随访一次;对于直径大于等于 8 mm,边界清楚的pGGN,或含有实性成分的部分实性结节,可适当缩短随访时间间隔至6个月。
既然影像诊断明确了,那么下一个问题来了,怎么处理呢?
患者关心的问题是:这个病是我们常说的肺癌吗?会不会进展和转移?是否需要马上手术切除?手术后的预后怎么样?还有一大堆问题……
曹教授在这里回答一句话:“您想多了”。
下面,给大家介绍下这种以磨玻璃结节为特点的腺癌,也就是曹教授所说的“懒癌”。 随着螺旋CT和低剂量筛查的普及,越来越多的肺结节被发现,其中近一半以上的肺结节是磨玻璃结节,经过3到6个月复查没有吸收,则多数为肺腺癌。
2011年,国际三大权威组织进行了多学科分类,大致按照病灶的进程,分为不典型腺瘤样增生、原位腺癌、微浸润腺癌和浸润性腺癌。

2015年国际卫生组织肺部肿瘤病理分类中,把原位腺癌和不典型腺瘤样增生结节归入到侵袭前病变,也就是说这两者并不是明确意义上的肺癌哦,而是癌前病变!

浙江舟山肺癌研究中心主任、舟山医院老院长张永奎教授用鸡蛋孵小鸡的原理,形象地讲解了这个过程。
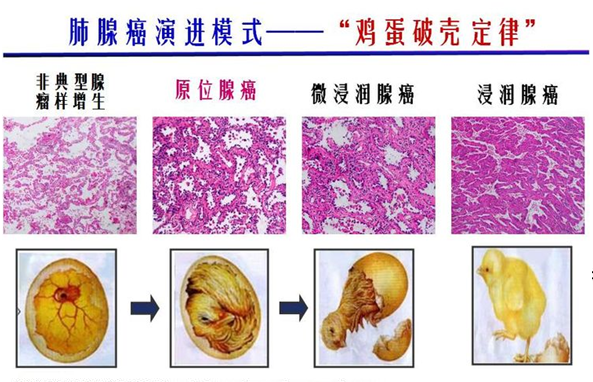
AIS和AAH结节,只是说病灶里面有胚胎,但是没有一个合适的条件,是不会生长的;MIA说明病灶在活动,有变成浸润性腺癌的可能性;只有变成了浸润性腺癌,才是真正意义上的小肺癌!
那么,张院长的“养鸡场”鸡蛋孵小鸡成功率有多少?
极低!
韩国和日本的两组大数据显示,表现为纯磨玻璃影的肺结节在五年内增大的概率大约是8%;表现为混合磨玻璃影的结节五年内增大的概率大约是18%。这也就说明了,这类结节在五年内基本不进展,即使进展,也是一个非常缓慢的过程;另外,对已经进展的肺结节进行胸腔镜微创手术,五年甚至十年生存率也能达到95%以上。这也为我们对肺磨玻璃结节的安全随访创造了条件!CT薄层扫描和三维重建能轻松检测到病灶进展与否。
我们回头看这位朋友的肺结节,大概率是不典型腺瘤样增生,最多不过是原位腺癌,所以说可以选择安全的随访时间,而不必进行过度的胸腔镜手术治疗。
对于稳定存在的AIS应当进行胸部薄层CT随访,为什么不建议早期手术干预呢?
首先,从AIS进展到危及生命可能需要多年,过早的手术介入,会导致过早的手术损伤,术后可能出现的长期疼痛或其他并发症,可能影响患者的生活质量,早期手术与随访择期手术相比并不能显著改善患者总体生存,但却可能使患者过早的承受手术的风险及术后疼痛;
其次,若患者手术后再次出现其他部位的肺部结节,可能需要再次手术,则再次手术的难度和风险有可能增加;
再次,术前的AIS的诊断依赖影像学判断,缺乏病理支持,对术前判断的AIS进行手术,术后可能证实为AAH或良性病变。
AIS处理原则详见下图:
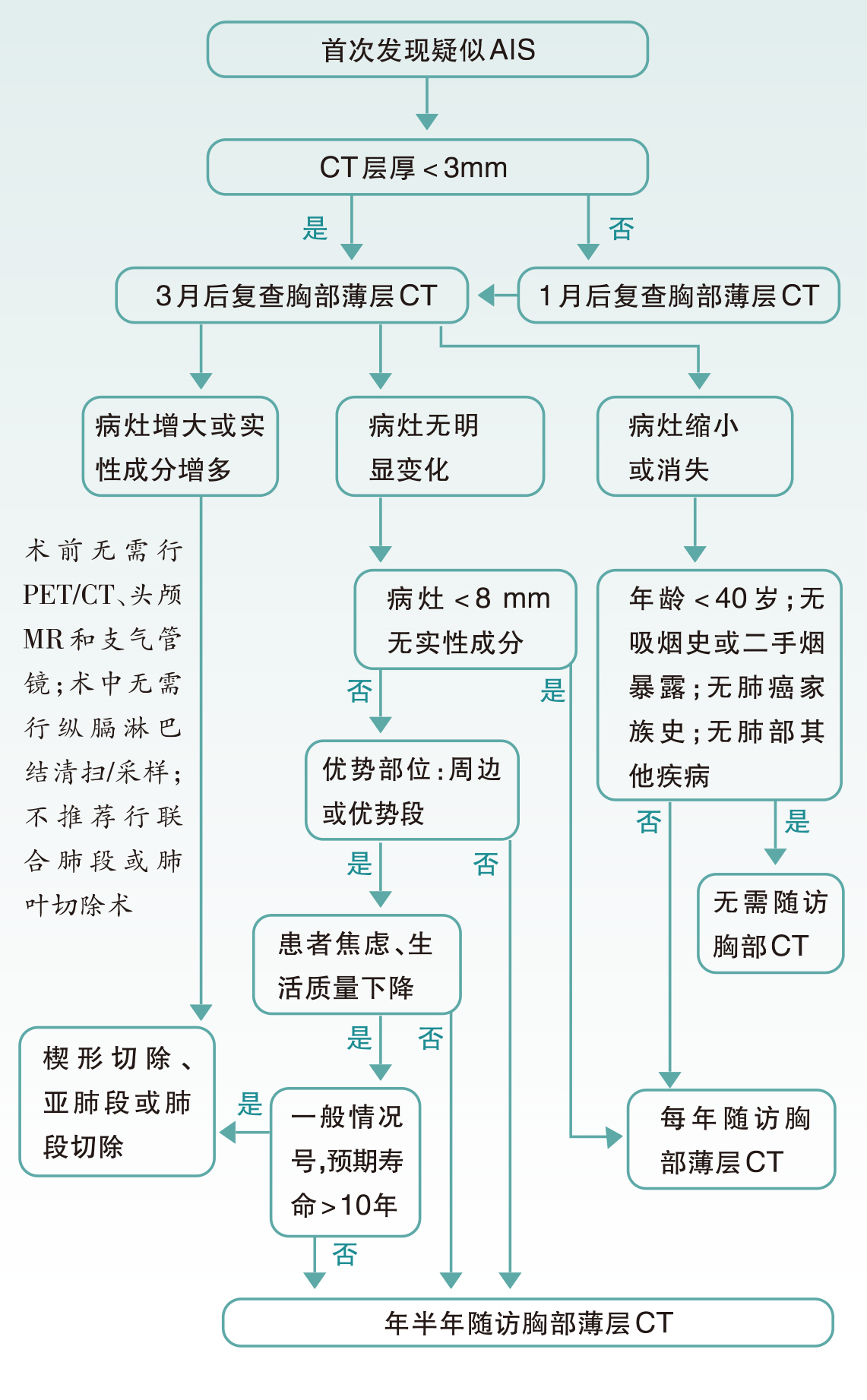
图 AIS的处理流程
那么,什么样的AIS需要外科介入,又有哪些注意事项呢?
根据《上海市肺科医院磨玻璃结节早期肺腺癌的诊疗共识》,若结节随访过程中出现体积增大,或实性成分增多,考虑疾病进展为MIA或浸润性腺癌时,应考虑及时外科介入。
手术指征
① 长期随访,结节持续存在;
② 对于结节诊断AIS的准确性较高(MDT讨论或结节直径 ≥8 mm且边界清楚的pGGN);
③ 结节位于外周或优势段,行楔形切除、亚肺段或肺段 切除可完整切除病灶;
④ 随访过程中,患者存在明显的焦虑症状,影响生活质量;
⑤ 随访中,结节明显增大或密度变实;
⑥ 患者不伴有影响其生命的其他系统的严重基础疾病, 或其他恶性肿瘤,患者的预期寿命超过10年。
术前随访及检查
术前随访:可疑AIS患者,术前至少随访1次,且距首次发现间隔3个月以上。
术前检查 :推荐薄层胸部CT平扫,无需行头颅磁共振、全身骨扫描、气管镜、胸部CT增强、PET/CT或经皮肺穿刺检查。
手术原则与手术切除范围
1. 如病灶位于周边“优势部位”:行肺楔形切除;
2. 如病灶位置较深,但仍位于某一个肺段内:行亚肺段或肺段切除;
3. 病灶处于多个肺段之间或支气管根部,切除需要联合肺段切除或肺叶切除者,不推荐或慎重选择手术;
4. 手术切缘应符合基本肿瘤学原则;
5. 术中冰冻病理结果决定是否需要扩大切除及淋巴结清扫。
淋巴结清扫范围
术中无需淋巴结清扫或采样。
术后辅助治疗
术后不需要放疗、化疗或靶向治疗。
预后
完全切除后肿瘤学预后良好,5年生存率可达100%。
术后随访
如无明显残余病灶,AIS术后可每年复查一次胸部CT平 扫,不必复查头颅MRI、全身骨扫描、气管镜或血液肿瘤标志物。
编辑 中国医学论坛报 郝冉
查看更多