查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





上期回顾

大肠ESD(内镜黏膜下剥离术)是一项技术要求较高的内镜下操作技术,主要用于切除大肠内的早期癌症、大型扁平息肉或侧向发育型肿瘤。
术前准备包括详细的病史采集、全面的体格检查以及必要的辅助检查,如腹部CT等,以评估病变的大小、形态、位置及其与周围组织的关系。
通过合适的观察技巧以及对病变的认识,对可疑之处喷洒靛胭脂,或结晶紫,以便更准确地判断病变的边界和深度。
大肠ESD的难易程度受病变部位、内镜操控性能影响,有很大差别。术前精查时,先要预估自己是否有能力切除病变、哪些是操作难点。具体来说,治疗困难的因素包括:跨越皱襞的病变、结肠屈曲部位的病变、垂直于镜头的病变等。
进行ESD时,如需要倒镜操作,可选择易于反转操作的细径治疗内镜。行结肠ESD时,用PCF-H290TI/L进行治疗更有优势。
大肠治疗用主要内镜参数比较
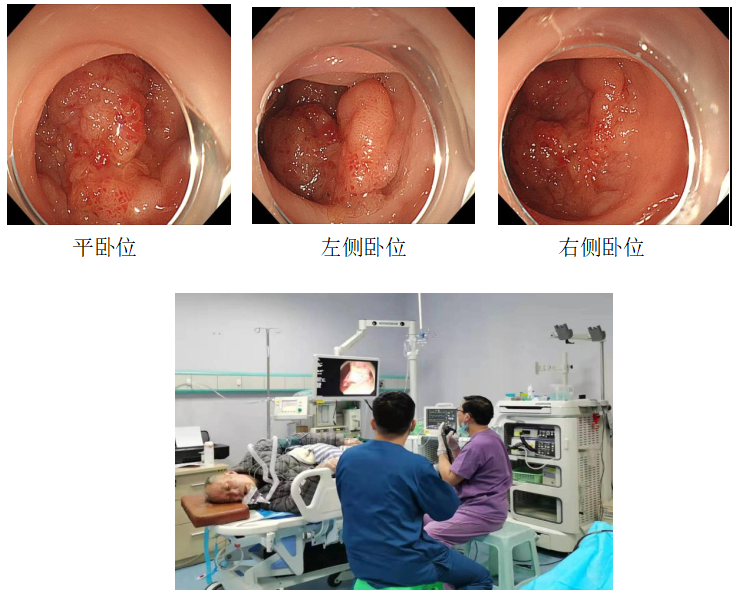
充分利用重力以及黏膜张力的牵引是高效完成ESD的关键。要随时注意患者的体位,以便更好地利用重力。基本原则是把病变放在肠腔积水位置的对侧。由于重力产生的牵引力牵拉病变,切开和剥离时黏膜下层较易展开。
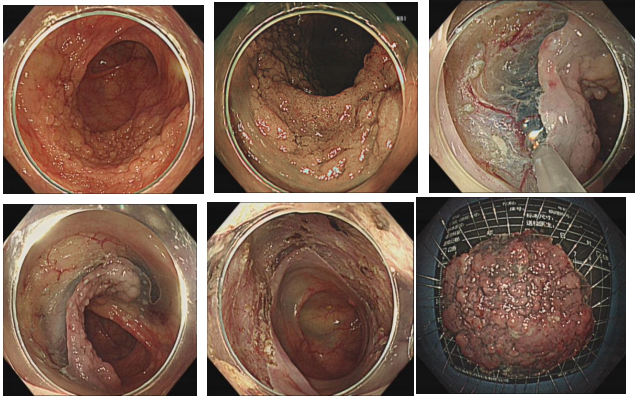
为了形成黏膜瓣,应呈弧形切开。全周切开后,黏膜下注射液容易渗漏,不能维持黏膜下层的膨隆,因此要避免全周切开。为了以徐缓的角度进入黏膜下层,切开时应与病变保持一定的距离。
剥在形成合适的黏膜瓣后,用透明帽展开黏膜下层,形成适度牵引,暴露视野→保持视野稳定、出刀→剥离→再利用透明帽钻到黏膜下层、牵引、暴露视野→出刀→剥离,如此反复。
根据病变的特点,制定个性化的手术方案,包括是否需要ESD治疗、ESD的难易程度、可能的风险和对策等。
升结肠近肝曲病变手术方案示意图
掌握正确的标记、注射、预切开、剥离等操作步骤,并能够在实际操作中灵活运用。例如,在标记时,应该距病变边缘2~3 mm环周标记;在注射时,要注意注射液体的种类和量,以及注射针的选用和操作技巧。
ESD手术过程中可能会遇到各种突发情况,如出血、穿孔等,因此手术者需要具备良好的心理素质和应急处理能力,同时还需要与助手和其他医护人员紧密合作,共同完成手术。
掌握ESD中两项最关键的技术:止血技术、缝合技术。
大肠病变(除了直肠近肛管附近)几乎不存在粗大的血管,大多能用切开刀进行止血。使用切开刀离断血管时需要缓慢操作,如果不确定切开刀能够止血,可换用止血钳电凝,预防出血。血管直径大于止血钳时,必须使用止血钳进行电凝止血。针对较粗的血管处理时,也可能使用swift模式的高功率模式处理血管。处理无效时,再用止血钳止血。一旦创面出血,不要紧张,更不能盲目电凝止血,反而会造成创面焦痂,无法进行观察及止血。出血较大时,利用透明帽压迫出血创面,反复冲洗,再钳夹电凝止血。
(1)S-O clip牵引
A、B 一例位于横结肠的侧向发育型肿瘤颗粒型。C 将肿瘤与周围正常黏膜分离后,在脱落黏膜边缘附上 S-O 夹。然后插入一个常规夹,夹住附在 S-O 夹上的远端尼龙线圈,并将其固定在结肠壁上。常规夹通常夹在病变的对侧,以实现牵引。
(2)橡皮圈牵引
(3)磁力牵引及磁锚定技术
(4)Multi Loop Traction Devace
ESD技术不断发展,手术者需要不断学习最新的技术和理念,并通过大量的实践来提高自己的操作水平。“手术之前想一想, 没有把握不勉强”。每一种技能都不是一蹴而就的,要循序渐进,稳扎稳打。
(一)循序渐进:初学者可先从模拟训练(如离体猪肠练习)开始,逐步过渡到简单病变(如平坦型息肉),再挑战复杂病变(如侧向发育型肿瘤 LST)。
(二)团队配合:助手需熟练操作器械(如注射、换刀、牵拉),与术者密切配合,保持视野清晰。
(三)术后复盘:记录每例手术的难点、并发症及处理方式,总结经验教训。
(四)持续学习:参加 ESD 培训班、观摩专家手术视频,关注新技术(如水下 ESD、机器人辅助内镜等)。
(一)避免过度追求完整切除:若病变浸润深度超过 SM1 或剥离难度极大,需要权衡风险,及时转为外科手术。
(二)术中生命体征监测:大肠 ESD 操作时间较长(通常 30 分钟至数小时),需密切观察患者血压、心率,避免CO2蓄积导致腹胀或酸中毒。
通过规范操作、积累经验并注重细节,可有效提高大肠 ESD 的切除成功率,降低并发症风险,为早期消化道肿瘤患者提供更微创的治疗选择。
ESD中的止血技巧 | 中日携手・遵医领航⑧
作者:遵义医科大学附属医院 李红平

查看更多