查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





张某,77岁男性,因“发热1天”于9月1日入院。
该患者为本院职工,入院前1天出现发热,体温38.9℃,伴畏寒、乏力、流涕,无咳嗽、咳痰等症状。自行服用洛索洛芬后体温正常,但次日体温再次升至39℃,遂至发热门诊就诊。患者有慢性肾功能衰竭规律透析病史,肌酐854μmol/L,尿素氮24.74mmol/L。
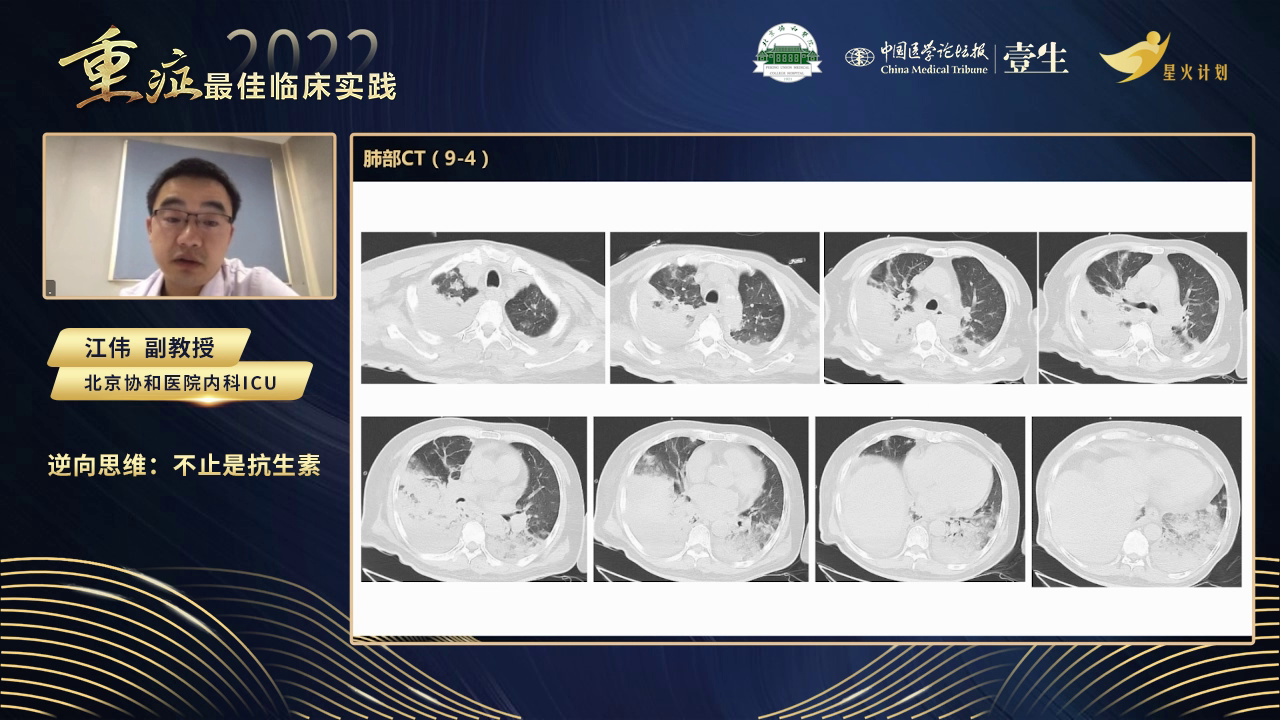
急诊给予厄他培南静脉输液治疗,并完善胸部CT。CT显示双肺存在多种形态病变,包括磨玻璃影,呈地图样分布;还有结节及结节周围渗出,分布于双肺多处。
有高血压、糖尿病二十多年,糖尿病肾病、慢性肾功能衰竭、肾性贫血等,曾因慢性肾衰急性加重住ICU并行血滤脱水,此后规律血透,从每周三次减至两次 。同时有过敏性鼻炎病史,春秋季反复流涕,近两三年嗜酸细胞比例持续轻度升高。
体温37.7℃,心率63次/分,血压144/58mmHg,血氧饱和度91%,双肺闻及少量湿啰音。
发热原因待查,社区获得性肺炎可能性大,同时合并慢性肾功能衰竭、糖尿病肾病等多种基础疾病。








最初考虑肺部感染鉴别诊断时,因患者有发热及肺部影像学改变,虽呼吸道症状不突出,但仍首先考虑社区获得性肺炎。结合其透析、糖尿病等基础,推测可能病原体包括血行播散的肺炎克雷伯菌、金黄色葡萄球菌以及血源性真菌感染,故选用哌拉西林他唑巴坦治疗,并完善多项辅助检查,如血培养、痰涂片加培养、眼底检查、肝脏超声、真菌相关检查等。治疗上,继续使用厄他培南,给予鼻导管吸氧及床旁血滤。
病情变化与深入分析
次日患者体温降至37.3℃,但第三天再次发热至38.9℃,出现精神萎靡,血氧饱和度下降,达到I型呼吸衰竭标准。呼吸科会诊后考虑平喘覆盖不足,加用莫西沙星以强化对社区获得性肺炎的覆盖。然而,用药一剂后患者出现意识模糊等神经系统症状,怀疑脑血管事件,完善头颅及胸部CT。头颅CTA显示双侧颈内动脉狭窄等,神经科会诊考虑急性脑梗死不能除外。同期胸部CT显示病灶显著进展,患者因氧合状态差转入内科重症监护病房(MICU),行气管插管机械通气。
转入ICU后,回顾病情发现,虽起初怀疑血行播散感染,但存在诸多不符点,如PCT一直偏低、血培养未报警、循环稳定等。同时,社区获得性肺炎的治疗效果不佳,也需考虑非典型病原体感染、MRSA感染以及结核、真菌等其他病原体感染可能。此外,患者嗜酸性粒细胞比例升高以及病程中出现的脑梗死表现,提示还需考虑非感染性病因。
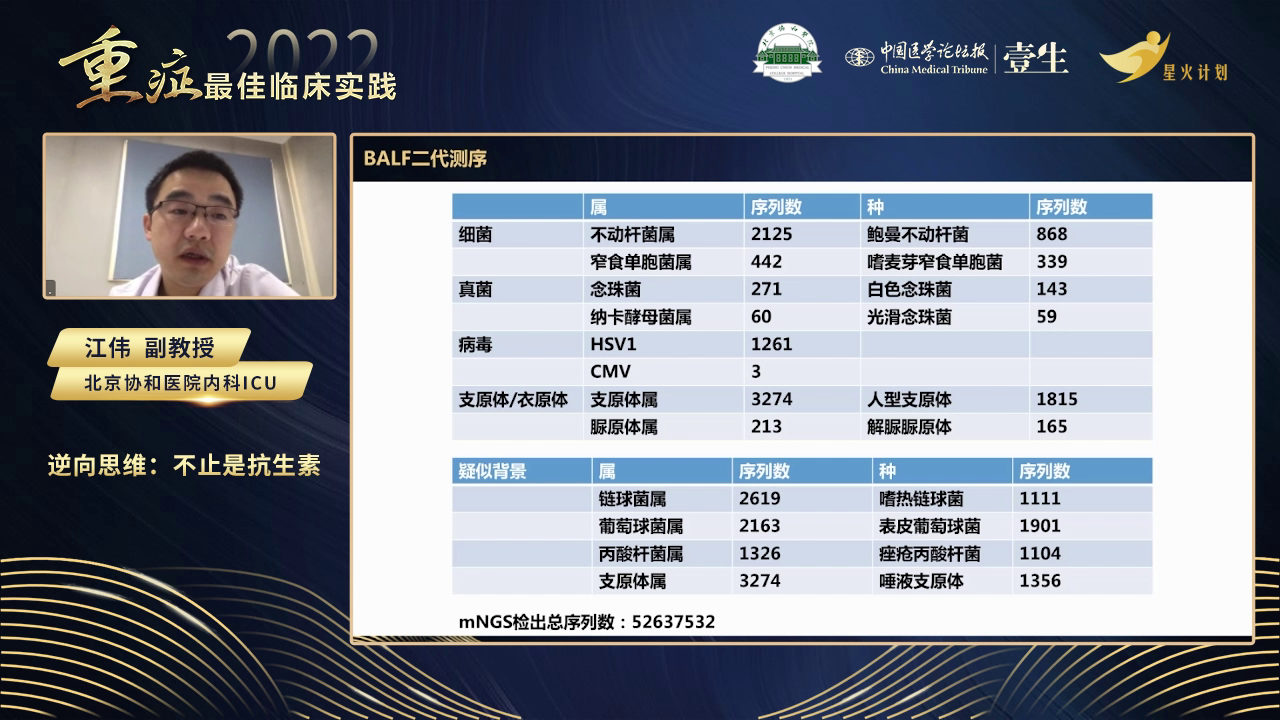
为此,进行了一系列检查,结果显示常见病毒、军团菌、支原体衣原体抗体及细菌、真菌涂片培养等均为阴性。血培养持续无报警,肺泡灌洗液NGS结果显示多种病原体,但各病原体的致病性需进一步分析。人形支原体虽可引起社区获得性肺炎,但多定植于泌尿系统;白色念珠菌肺部定植常见,真正感染比例低;单纯疱疹病毒在肺部检出价值有限;表皮葡萄球菌考虑为污染;鲍曼不动杆菌致病性存疑。查阅文献发现人形支原体在肺部感染患者中可分离出,给予治疗后部分患者好转,故调整抗生素,采用莫西沙星联合米诺环素针对人形支原体治疗。
治疗困境与全面思考
尽管给予针对性治疗,患者仍每日发热,体温高峰较前降低1℃左右,呼吸支持条件难以降低,氧合指数有所改善但仍处于ARDS状态。神经系统症状有所好转,考虑之前可疑脑梗死可能为TIA或全身反应在脑部的表现。复查CT显示肺部病灶部分扩大,实变范围仍大,治疗陷入僵持。
此时需全面思考治疗效果不佳的原因:一是考虑特殊病原体,如人形支原体治疗效果可能不佳;二是病原体对所用抗生素耐药;三是危重症患者药代动力学特点,持续血液滤过及体内代谢变化影响药物浓度;四是感染灶清除不足,痰液引流不畅;五是可能存在其他感染部位;六是继发院内感染;七是需考虑非感染性替代诊断。
患者嗜酸性粒细胞显著增加,从入院时逐渐升高,9月9日计数涨至八千多,比例达50%多。对于嗜酸性粒细胞增高,需考虑过敏相关疾病、寄生虫感染、血液系统疾病、结缔组织病等。该患者查总IgE轻度升高,大便找虫卵阴性,ANCA阴性,骨髓涂片及活检提示嗜酸性粒细胞增多。结合患者肺部呼吸衰竭表现,考虑急性嗜酸性肺炎可能。
明确诊断与精准治疗
检索文献发现,急性嗜酸性肺炎多在1989年首次报道,与吸烟或环境因素可能相关,病理表现为急性和机化性弥漫性肺泡损伤,间质大量嗜酸性粒细胞浸润。病程多在四周以内,常见症状包括干咳、呼吸困难、发热、低氧性呼吸衰竭,实验室检查早期中性粒细胞增多,随后嗜酸性粒细胞百分比明显升高。诊断需结合病史、接触史,排除EGPA等疾病,影像学可见广泛磨玻璃改变等 。肺泡灌洗液嗜酸性粒细胞计数大于25%有诊断意义。
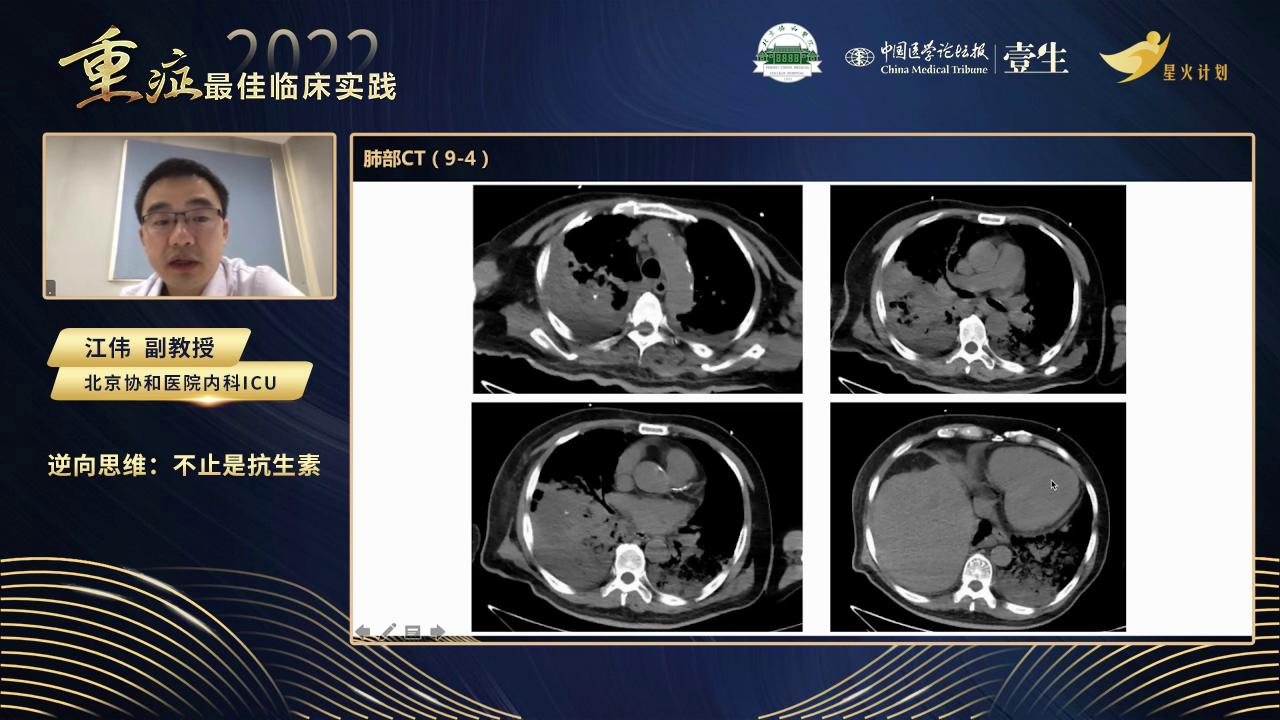
呼吸科会诊建议甲泼尼龙40毫克,一天两次,经讨论,考虑患者情况,最终选择甲泼尼龙80毫克,一天三次,用三天后逐渐减至40毫克,一天两次。使用激素后,患者呼吸支持参数可下调,氧合指数超过200,嗜酸性粒细胞在两三天内降至较低水平。9月15日复查CT显示肺部磨玻璃影基本吸收,小结节消失,仅存少量胸水及右下肺部分病变。9月16日患者意识清楚,脱机成功,拔除气管插管,后续进行振动排痰、康复训练等。9月22日转入呼吸科病房继续减激素治疗,10月2日可在搀扶下下地步行,10月10日出院。
查看更多
专家点评
选择此病例进行讨论,主要基于以下考虑:
近年来二代测序(mNGS)在临床广泛应用,可检出大量病原体序列,但其结果的临床解读常存困惑——是否需对所有检出微生物进行全覆盖抗感染治疗?此病例提示我们:并非如此。
目前mNGS的阈值设定尚缺乏统一标准,不同研究、不同病原体的临界值存在差异,其临床意义仍待进一步验证。当传统方法(如培养、涂片、PCR、抗原检测)与mNGS结果明显冲突,且经验性抗感染治疗无效时,我们应重新审视诊断方向。
本例中,患者嗜酸细胞计数的显著变化成为关键提示,引导我们跳出单纯调整抗生素的惯性思维,深入探究非感染性或特殊感染病因。这再次强调,在调整抗感染方案前,首先应明确是否存在感染。
综上,mNGS是重要工具,但需结合临床、传统检测及动态观察综合判断,避免过度依赖与解读。欢迎大家交流看法。