查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





来源:无癌家园
免疫疗法,人们不得不拍手称赞,这项新兴疗法是继手术、放化疗及靶向治疗之后的第四大癌症治疗技术,也可以称为唯一能够攻克癌症的“杀手锏”!
目前,出于临床安全性及审批进程的考虑,免疫疗法常常会用于手术、放化疗之后成为后线治疗,很多患者参加临床试验也是由于其他治疗方法均告知无效后才被迫选择。
但是通常癌友们都或多或少有一个疑问:免疫药物到底应该早早使用,还是应该作为最后的“救命稻草”呢?
这个问题在以前或许不好回答,但随着医学研究者们的临床数据越来越多,跟踪患者的时间越来越长,答案似乎昭然若揭,那就是:
如果现有条件允许,免疫疗法应该越早接受越好,早用早受益,切莫无药可医、无路可走的时候再选择!
研究证实免疫治疗一线使用,死亡风险降低30%
如果在癌症早期干预治疗的时候,将免疫治疗应用于手术、放化疗及靶向药物之前,其抗肿瘤效果是否会更佳呢?
答案自然是肯定的!

《JAMA Oncol》杂志上的一项关于25个临床试验共计20013名非小细胞肺癌患者的大数据给大家抛出了铁证:
研究发现,若是将免疫治疗作为一线疗法,再接受其他药物治疗的患者,其死亡风险竟比先接受其他药物再接受免疫治疗的患者降低超过30%!
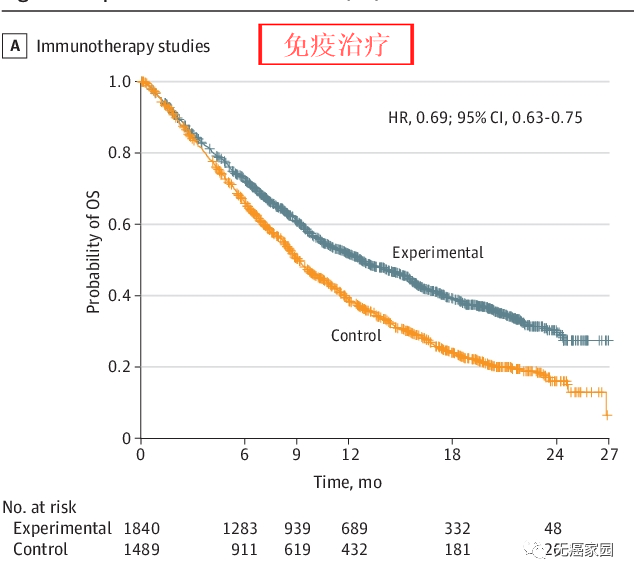
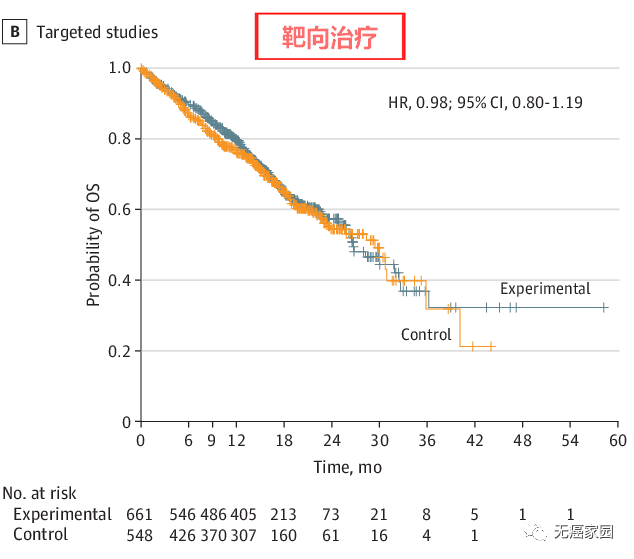
此结果乍一看可能一头雾水,主要在于参加临床试验的患者,很多会出现“交叉用药”的情况。简而言之就是说对本组药物耐药后,患者会尝试另一组的药物,比如分在化疗组的患者治疗失败后,也会使用试验的靶向药,这主要是出于对患者的保护。
在免疫治疗部分,试验组(先用免疫药物,失败后再用其他药物),总生存期显著高于对照组(先用其他药物,失败后再用免疫药物),HR为0.69,这代表着患者的整体死亡风险降低31%。
在靶向治疗部分,试验组(先用靶向药物,失败后再用其他药物)的生存曲线与对照组(先用其他药物,失败后再用靶向药物)无差异,这说明靶向药物无论是先用还是后用,对生存期的影响不大。
PD-1作为一线治疗,疗效与安全同样兼具
前几年由于价格昂贵、一药难求,致使患者们在万不得已的时候才开始使用PD-1单抗。那时候最出名的当属O药和K药,因为有部分患者通过使用O、K药实现了肿瘤完全消失的奇迹,但是往往效果差强人意。这是缘于通常在临床试验中将其作为二线治疗开展,这是医药研究的惯例。但是随着研究的继续开展,研究人员开始发现采用PD-1单抗作为一线治疗效果明显优于二线治疗。
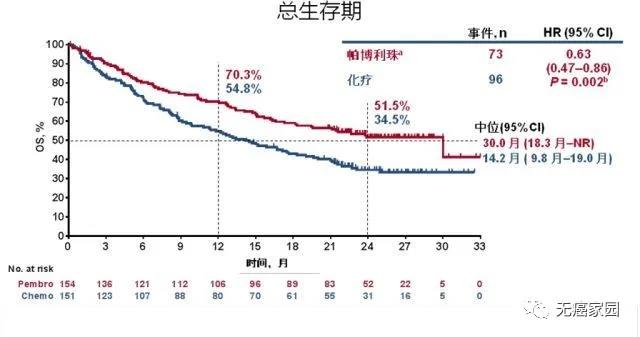
2016 年10月24日, 美国 FDA 基于帕博利珠单抗单药一线治疗的一项 III 期临床研究(KEYNOTE-024)的研究结果批准了「K 药」单药一线治疗的适应证。在KEYNOTE-024研究中,化疗对照组的患者在出现疾病进展后转换为使用 PD-1 单抗(就是临床研究中的患者组交叉), 这时 PD-1 单抗就是二线治疗。
研究结果显示,帕博利珠单抗单药一线治疗方案比单药二线治疗方案为患者带来更显著的生存获益:一线治疗组的中位生存时间达到30个月,二线治疗组为14.2个月,一线治疗组的总生存期延长了近16个月,HR=0.63,死亡风险降低37%!
此结果不难理解,PD-1免疫检查点抑制剂通过重启人体的T细胞功能来杀伤肿瘤细胞,所以患者具备良好的基础免疫功能状态对于最大化免疫治疗疗效至关重要。通俗地讲,就是患者体内一定要有充足的“免疫士兵”,假如T细胞没有了,树突状细胞和巨噬细胞也没有了,那么即使用了PD-1单抗治疗的效果也是杯水车薪。
追根溯源,从原理上就决定越早使用效果越好!
与靶向治疗和化疗相比,免疫疗法有着本质区别,它不是直接杀死癌细胞,而是调动体内能识别肿瘤的免疫细胞,靠它们来间接杀灭和控制癌症。目前肿瘤的免疫治疗分为四大类:免疫检查点抑制剂(PD-1/L1),肿瘤疫苗(provenge,cimavax),过继性免疫细胞治疗(CAR-T)以及非特异性免疫调节剂。
免疫疗法还有个特点,就是拖尾效应,通俗点解释,就是起效后患者可以长期存活,把癌症变成慢性病,而且患者不需要终身服用药物,多数患者使用一段时间后,即使停药也不会复发,这点与靶向药截然不同。
而免疫治疗在治疗过程中最重要的一点就是保护癌症患者的免疫系统!
通常情况下,手术、放化疗等治疗手段都会在一定程度上破坏免疫系统,尤其是大剂量的化疗药物,对免疫系统有抑制作用,属于杀敌一千自损八百。很多患者的免疫细胞到治疗后期状态已经很差,难以再被免疫药物激活,致使效果不尽如人意。因此,免疫治疗从原理上就决定了越早使用效果越好!
查看更多