查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






李妍
北京市仁和医院
主任医师,博士研究生,中国共产党党员,于1995年延边大学本科毕业,目前就职于北京市仁和医院,期间工作业绩突出,于2007任职心内科科主任至今,2006年完成硕士研究生的学习,2013年完成博士研究生的学习;并先后2000及2003于阜外医院进修心内科及冠脉介入,现心内科床位240张,年冠脉介入量1150台,并率先于京郊医院开展心脏电生理检查,能够独立完成房颤及室上速的射频消融术,去年完成50余台,我院最早开展外周血管的介入治疗,年完成量50-100台。并担任多个学会委员职务,任中华医药会精准医学会分会学组委员,中国医疗保健国际交流促进会难治性高血压与外周动脉病分会委员!
李妍教授:目前,临床常用的口服抗凝药物主要包括:维生素K拮抗剂(华法林)、直接凝血酶拮抗剂(达比加群酯)、凝血X因子拮抗剂(利伐沙班、阿哌沙班、依度沙班)。
李妍教授:在临床工作中,阿司匹林一是用于心血管疾病的一级预防:《ACC/AHA心血管疾病一级预防指南》推荐,具有ASCVD高危且合并至少1项风险增强因素但无出血风险的40-70岁的患者,可考虑应用低剂量阿司匹林(75-100 mg)进行ASCVD的一级预防;年龄<40岁或>70岁的患者,不推荐采用低剂量阿司匹林进行ASCVD的一级预防;高出血风险的患者不建议采用ASCVD的一级预防;ASCVD高危患者包括1、年龄大于等于40岁的糖尿病患者;2、LDL-C大于等于4.9 mmol/L或者TC大于等于7.2 mmol/L;3、CKD3/4期;4、总心血管疾病的10年发病风险大于等于10%,合并一项增强因素者,在充分考虑患者意愿的前提下进一步明确是否启动干预措施;二是用于心血管疾病的二级预防,已经有心脑血管疾病,继续口服阿司匹林,可防止疾病进一步发展及再次发生心血管事件。
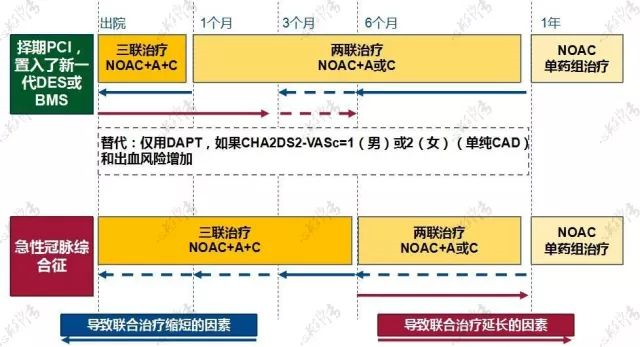
李妍教授:根据最新指南,合并房颤的ACS患者PCI术后抗凝方案根据出血风险(HAS-BLED 评分)分为低危中危(HAS-BLED=0~2分)和高危(HAS-BLED≥3分)两组。前者抗凝+DAPT治疗至第6个月,后改为抗凝+单联抗血小板药物治疗至第12个月,最后改为终生口服抗凝药治疗。后者抗凝+DAPT治疗至第1个月,后改为抗凝+单联抗血小板药物治疗至第12个月,最后改为终生口服抗凝药治疗。
李妍教授:抗血小板药物硫酸氯吡格雷与CCB类药物非洛地平、硝苯地平及氨氯地平是临床上联用较为常见,两者在体内皆经肝酶CYP3A4代谢,目前国内外的很多研究表明,两药合用后,氯吡格雷所介导的血小板抑制作用减弱,考虑与两药竞争性参与肝酶CYP3A4代谢有关,但国内外的很多研究表明,两药合用并未增加临床心血管事件及全因死亡率。故目前临床医生未给予特殊关注,仍需更多的随访研究来观察两药长期合用是否会增加临床心血管事件的风险。
(本文由李妍教授审校)
查看更多