查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





中国医学论坛报携手消化领域“国家队”—— 南京鼓楼医院消化内科王雷教授团队,重磅推出“15天胆胰内镜诊治能力提升——胰腺癌早筛与癌前病变内镜管理专项”。11位资深专家倾囊相授,将从胰腺癌早筛基础、癌前病变管理、疑难病变鉴别诊断到前沿技术创新应用4大模块开展云上“带教”,带内镜医生吃透胆胰内镜核心技能。


胰腺癌早期筛查应重点关注以下四大高危人群:遗传性风险个体、新发糖尿病患者、慢性胰腺炎患者以及胰腺囊性肿瘤患者。对于影像学检查异常或临床高度怀疑恶变的病例,可考虑采用侵入性胆胰内镜技术(如ERCP或EUS)进行进一步评估。
胰腺癌是恶性程度极高的消化道肿瘤,5年生存率不足10%。由于早期症状隐匿且缺乏特异性表现,大多数患者在确诊时已失去手术机会。提高早期诊断率的关键在于精准识别高危人群并实施合理筛查。胆胰内镜(EUS、ERCP)在胰腺癌早期诊断中具有重要价值,但很多医生常面临以下困惑:哪些患者真正需要这些检查?如何平衡筛查的获益与风险?本文将具体介绍胰腺癌高危人群的定义、筛查策略及胆胰内镜的适用标准,为临床决策提供循证依据。
2021年,由我中心牵头组织国内胰腺疾病领域权威专家共同制定的《中国胰腺癌高危人群早期筛查和监测共识意见(2021,南京)》是国内首个针对胰腺癌早期筛查的共识意见1。该共识明确了胰腺癌筛查的四大高危人群:遗传性胰腺癌高危个体,新发糖尿病患者,慢性胰腺炎患者及胰腺囊性肿瘤患者。
胰腺囊性肿瘤主要包括黏液性囊性肿瘤(MCN)、实性假乳头状肿瘤(SPN)、囊性神经内分泌肿瘤(cNET)以及胰腺导管内乳头状黏液瘤(IPMN)。其中,MCN、SPN、cNET和主胰管型IPMN,由于恶变风险较高,一经确诊即建议手术切除。然而,临床实践中准确鉴别胰腺囊性肿瘤的具体类型仍存在较大挑战。
值得注意的是,分支型IPMN作为胰腺癌筛查的重点监测对象,其随访策略需结合是否存在高危征象(如胰管扩张>5mm、壁结节或囊实性成分等)进行个体化评估,以动态监测其癌变风险。

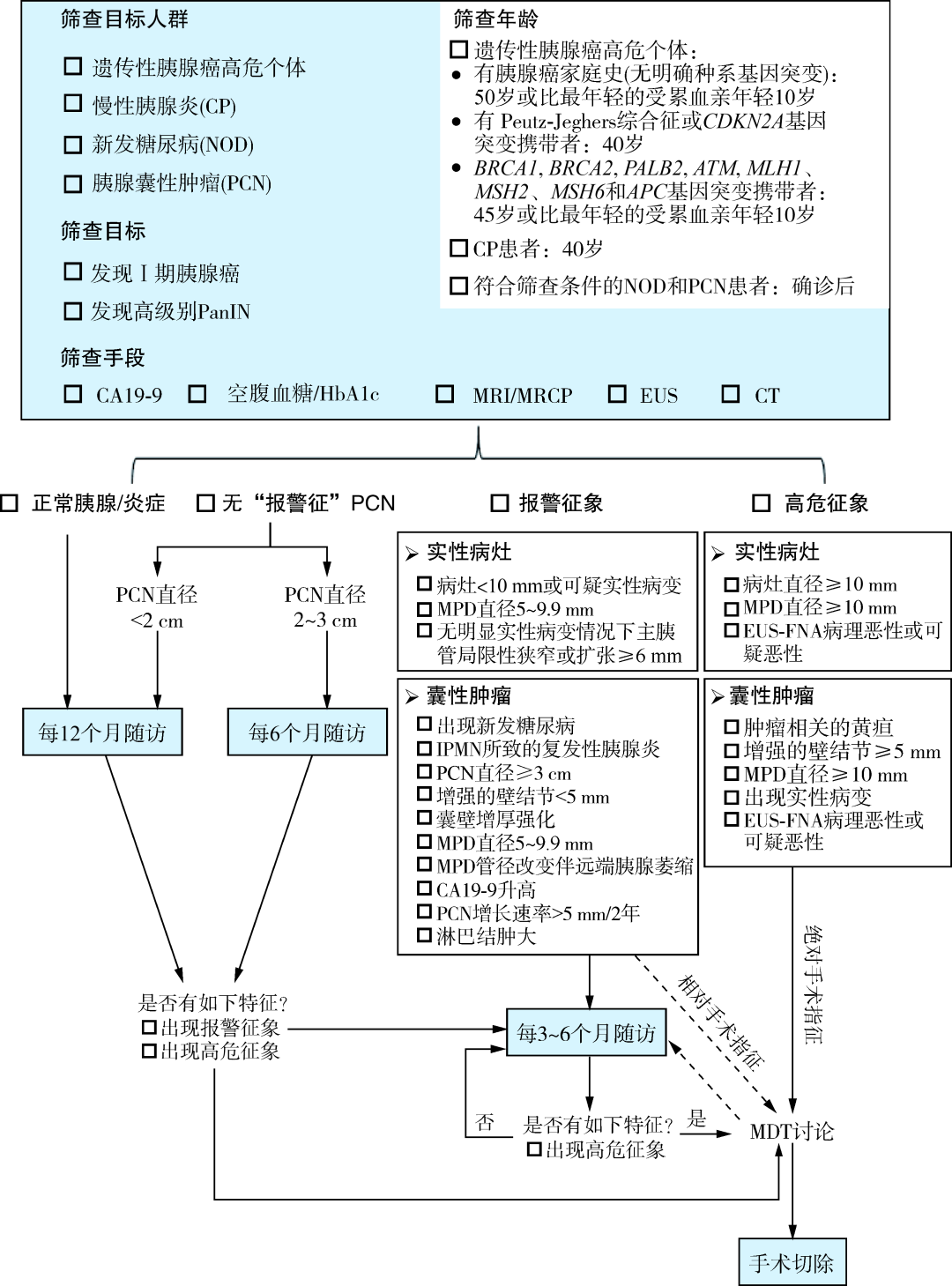
图1:胰腺癌高危人群筛查的处理决策流程图[引用自《中国胰腺癌高危人群早期筛查和监测共识意见(2021,南京)》1]
在胰腺癌高危人群的筛查体系中,目前推荐采用以影像学检查为核心,结合血清肿瘤标志物检测的综合筛查策略。其中,增强CT和MRI/MRCP作为首选的无创检查手段,具有高分辨率、良好可重复性等优势,可清晰显示胰腺实质病变及胰管系统的细微结构改变。血清CA19-9等肿瘤标志物检测可作为辅助手段,但其特异性有限,需结合影像学结果综合判断。当上述检查发现可疑胰腺占位性病变、胰管异常扩张或胰管狭窄等异常征象时,则需进一步采用更具诊断价值的侵入性胆胰内镜技术进行明确诊断。
超声内镜(EUS)在胰腺疾病诊断中具有独特优势,可近距离观察胰腺实质及周围组织结构,且不受肠腔气体干扰,显著提高了成像质量。研究表明,EUS对小胰癌(直径<2cm)的检出敏感性可达94.4%,对于经验丰富的内镜医师,甚至可识别2~5mm的微小病灶3。近年来发展的造影增强谐波EUS(CH-EUS)和实时弹性成像技术,通过评估病灶的微血管灌注特征和组织硬度参数,可将胰腺癌诊断准确率提升至90%以上4。此外,EUS引导下的细针穿刺技术(EUS-FNA/FNB)能精准获取病变组织,其诊断敏感性达85%~95%,已成为胰腺占位性病变病理确诊的金标准。
内镜逆行胰胆管造影(ERCP)在胰腺疾病诊断中具有不可替代的作用,尤其适用于主胰管狭窄、不规则扩张等胰管系统异常的精细评估。通过ERCP可收集胰液进行细胞学检查,其诊断胰腺癌的敏感性约为50%~60%。近年来,随着分子检测技术的发展,ERCP获取的胰液还可用于KRAS、GNAS等基因突变检测,以及肿瘤标志物和甲基化标志物分析,显著提高了早期胰腺癌的检出率。胰管镜作为ERCP的重要辅助技术,可实现胰管腔内的直视检查。胰管镜可360°全景观察胰管黏膜,对胰管内病变如IPMN的检出敏感性达90%以上。通过胰管镜可清晰辨识IPMN的乳头状结构、血管形态等恶性特征进行视觉诊断5,并能精确定位可疑病灶进行靶向活检6。结合共聚焦激光显微内镜(pCLE)等新技术,可实现对胰管上皮病变的实时在体病理学评估,显著提高了良恶性鉴别的准确性。
在胰腺癌高危人群的筛查体系中,胆胰内镜技术(EUS、ERCP)因其为侵入性检查,且对操作者技术要求较高,并不作为常规筛查手段普遍推荐,其临床应用需严格遵循循证医学指征。
这类侵入性检查通常仅适用于以下特定情况:
① 影像学检查(CT/MRI)发现可疑恶性征象,如胰管不规则狭窄伴上游显著扩张(胰管直径>5mm)、胰腺实性结节(尤其伴强化异常);
② 明确的癌前病变出现进展特征,包括主胰管型或混合型IPMN(尤其伴有壁结节或主胰管扩张>10mm)、黏液性囊性肿瘤(MCN)出现实性成分或快速增大;
③ 其他高风险特征如囊性病变与主胰管相通、血清CA19-9等肿瘤标志物进行性升高(排除其他原因后),但常规影像学检查阴性者。
值得注意的是,临床决策需要综合评估患者年龄、合并症、病变生物学特征等多重因素,并建议通过多学科诊疗(MDT)模式进行个体化评估。
近年来,随着人工智能辅助诊断技术和新型分子标志物(如液体活检)的发展,胆胰内镜的应用时机和指征正在不断优化,以期在减少过度检查的同时提高早期诊断率。
1. 胰腺癌筛查需重点关注四大高危人群:有胰腺癌家族史或遗传易感基因突变者、新发糖尿病(尤其50岁以上血糖控制困难者)、慢性胰腺炎(特别是遗传性)患者,以及具有恶变潜能的胰腺囊性肿瘤(如IPMN、MCN)患者。
2. 常规影像学(增强CT或MRI)联合标志物是筛查基石,胆胰内镜需严格把握指征。
3. 胆胰内镜应用需综合评估患者风险获益比,针对患者特点优化筛查策略,避免过度检查。
1.(单选)下列哪类新发糖尿病患者应警惕胰腺癌可能?
A. 20岁,肥胖,有糖尿病家族史
B. 55岁,无家族史,血糖骤升且难以控制
C. 45岁,妊娠期糖尿病
2.(多选)侵入性的胆胰内镜检查(如ERCP/胰管镜/EUS-FNA)的适用情况包括?
A. 慢性胰腺炎常规年度筛查
B. IPMN伴主胰管扩张>10mm
C. CA19-9持续升高但CT未见异常

鼓楼领学②| 从“小胰癌”到“早期胰腺癌”, EUS技术的未来方向
作者:南京鼓楼医院 王雷

查看更多