查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





众所周知,脱落细胞学(俗称巴氏涂片)一直是宫颈癌筛查的“金标准”,但是由于HPV检测灵敏度更高、准确性更强,正在逐渐取代脱落细胞学,在宫颈癌筛查中发挥越来越重要的作用。不过,对于检测到HPV阳性后女性,下一步该何去何从呢?是否有必要进一步鉴定基因型以指导后续治疗方案呢?
近期,《柳叶刀》旗下期刊EClinicalMedicine在4月25日在线发表了一项经美国国立癌症研究所(NCI)研究支持的大规模研究,揭示在HPV测试时对HPV进行分型对原发性宫颈癌的筛查和管理具有临床实用价值。

截图来源:EClinicalMedicine
研究方法
在本项NCI和凯撒永久北加州医疗集团(KPNC)合作的研究中,纳入了11573名30-65岁HPV检测阳性的女性人群,该组人群满足以下条件:没有切除子宫、没有宫颈上皮内瘤变(CIN)2级或以上病变。检测结果覆盖不同基因型,共14158人次高危型HPV特异性感染。考虑到部分女性感染了一种以上的HPV亚型,为了避免不同亚型的交叉影响,研究分析主要关注感染单一亚型后的临床结局。
注:CIN分为CIN1、2+或3+,数字越大,发展为侵袭性癌症的风险就越高。
研究结果
长达9年随访可以看到,不同类型的HPV感染发展为癌前病变(CIN3+ )的速度和风险有很大差异。
HPV 16是感染最常见,占所有感染的26%。该型导致的病变进展风险最高、速度最快,随访第7年CIN3+ 病变的累积风险(病变概率)达22%。其他类型导致癌前病变的累积风险都明显低于HPV 16。随访第7年CIN3+ 病变的累积风险普遍低于10%。根据常见程度和致癌风险,可进一步大致分为三组:HPV 18、45型,占所有感染13%,随访7年时CIN3+ 病变累积风险高于5%,尤其是发展为腺癌和鳞癌的风险较高;HPV 31、35、52、58型,占所有感染36.7%,随访7年时CIN3+ 病变累积风险高于5%。HPV 39、51、56、59和68型,占所有感染23%,随访7年时CIN3+ 病变累积风险低于5%。
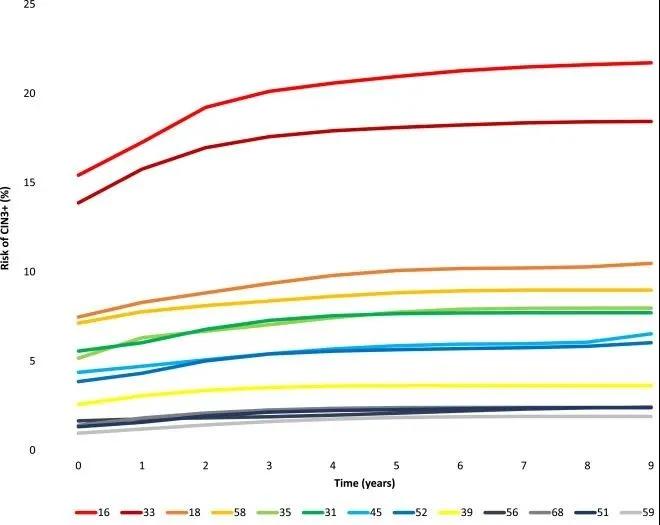
图:9年随访,感染某一HPV类型后CIN3+ 病变的累积风险
然而,感染者也不必过于担心。值得庆幸的是,研究显示在无进展的情况下,大多数HPV感染都会在感染后得到清除,起初清除速率较快,随后逐渐减慢。随访第3年清除率达80%,随访第7年清除率达92%,仅持续感染但暂无病变的占5.3%,最终导致疾病进展的感染有2.7%。HPV清除率在不同亚型间并没有明显差异。HPV的类型和感染持续时间是病变发展为CIN3+的主要预测因子,而感染HPV后,女性的年龄对病变风险没有明显影响。
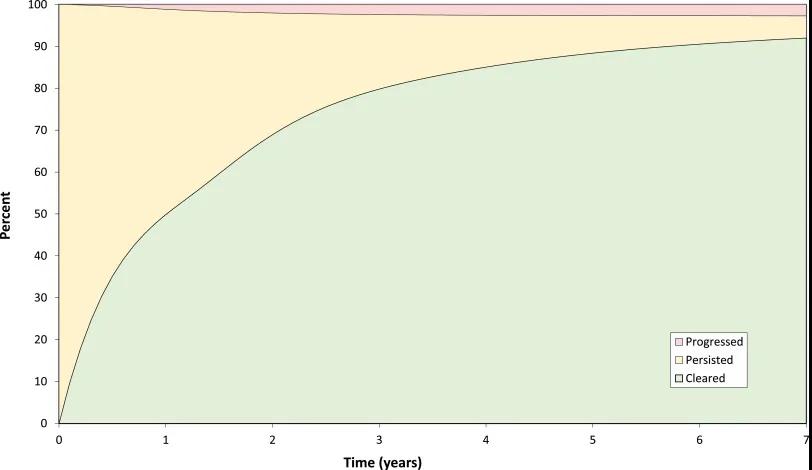
图:7年随访,大多数HPV感染都会在感染后得到清除(绿色),只有2.7%的感染出现病变进展(红色)
本研究显示了在免疫力较强人群的宫颈癌筛查中使用HPV分型的意义,提示在宫颈癌筛查中,HPV分型对临床具有重要指导意义。让宫颈癌筛查更有针对性,从而让更多女性在筛查中获益。
编译 | mirage
查看更多